28 Nov Verso una validazione transfrontaliera di una scheda di rilevazione delle cadute a domicilio
Cross-border validation of a fall incidents reporting form in primary care

Ricadute nella pratica
L’utilizzo di una scheda di reporting delle cadute e quasi cadute validata permette di conoscere le caratteristiche, la dinamica e le cause legate alla caduta a domicilio;
Registrare correttamente i dati sulle cadute permette di raccogliere e analizzare puntualmente i dati relativi al fenomeno e di condurre studi longitudinali e di confronto, nonché studi di prevalenza e incidenza;
Attraverso l’analisi dei dati è possibile programmare set di interventi per diminuire il rischio di caduta o quasi caduta e orientare la pratica assistenziale;
La validazione transfrontaliera effettuata rappresenta un primo passo nel raggiungere un livello superiore di integrazione regionale e coordinamento transfrontaliero per migliorare le cure e le relazioni tra regioni limitrofe grazie a soluzioni condivise e sinergie che partono dall’analisi di banche dati più ampie.
ABSTRACT ITALIANO
Introduzione. Le cadute accidentali sono una delle principali cause di disabilità nella popolazione anziana che vive a domicilio. La maggior parte delle cadute è associata a uno o più fattori di rischio modificabili, come per esempio la debolezza muscolare, la polifarmacoterapia e l’ambiente domestico. La natura delle cadute è complessa, per cui è complessa anche la sua valutazione. Nonostante la letteratura abbia già sottolineato l’importanza di prevenire le cadute studiandone cause ed effetti, le cadute osservate sono spesso poco o scarsamente documentate. Obiettivi. Costruire e validare una scheda di reporting delle cadute nella popolazione residente a domicilio in territorio transfrontaliero italiano (Piemonte orientale e canton Ticino). Metodi. È stato creato un gruppo di lavoro multidisciplinare transfrontaliero che ha creato la prima versione della scheda di reporting delle cadute. La scheda è stata inviata in cieco agli esperti italiani e svizzeri che, dopo due round di valutazione hanno approvato la scheda definitiva modificata.Risultati. Sono stati condotti due round di valutazione in termini di specificità, rilevanza e completezza delle informazioni raccolte; in entrambi i round il tasso di risposta degli esperti è stato del 100%. La scheda è stata validata al secondo round, dopo alcune modifiche, con un tasso di concordanza fa gli esperti del 100%.
Conclusioni. La scheda validata può essere utilizzata per la rilevazione delle cadute a livello domiciliare, per orientare la pratica assistenziale e la scelta degli interventi preventivi nonché valutare l’efficacia di quelli già messi in atto. Parole chiave. Falls, Accidental Fall, Home Environments, Reporting tools, Assessment.
ABSTRACT INGLESE
Introduction. Accidental falls are a major cause of disability among the elderly population living at home. Most falls are associated with one or more modifiable risk factors, including muscle weakness, polypharmacy, and home environment. The nature of falls is complex, so it is its assessment. Although the literature has already emphasized the importance of preventing falls by studying their causes and effects, observed falls are often poorly documented. Aim. To develop and validate a falls reporting form among the population living at home in cross-border territory (Piemonte IT and Ticino CH). Methods. A cross-border multidisciplinary working group was established and developed the first version of the falls reporting form. Italian and Swiss experts blindly evaluated the reporting form in terms of specificity, relevance, and completeness of data through a two-rounds Delphi study. Results. Two evaluation rounds were conducted; in both rounds the response rate of the experts was 100%. The form was validated in the second round, after some modifications, with an agreement rate among the experts of 100%. Conclusion. The validated form can be used to report fall incidents within nursing home care. This can guide nursing care practice, specifically by allowing nurses to identify ad-hoc preventive interventions and by evaluating those already implemented. Keywords. Falls, accidental fall, home environments, reporting tools, assessment.
MANOSCRITTO
INTRODUZIONE
Gli infortuni non intenzionali sono la quinta causa principale di morte negli anziani (dopo malattie cardiovascolari, cancro, ictus e malattie polmonari). Le cadute costituiscono i due terzi di questi decessi rappresentando un problema comune e rilevante tra le persone anziane, con un aumento della morbilità e mortalità ad esso correlata (Rubenstein, 2006). La maggior parte delle cadute è associata a uno o più fattori di rischio identificabili, come per esempio debolezza muscolare, andatura instabile, confusione e l’uso di determinati farmaci. Studi hanno dimostrato l’importanza di questi fattori la cui valutazione può ridurre significativamente i tassi di caduta (Rubenstein, 2006).
Negli Stati Uniti circa un terzo delle persone anziane (65 anni o più) che vivono al domicilio cadono ogni anno, e circa la metà di essi, avranno un episodio di future cadute (Kim et al., 2017).
Sebbene non tutte le cadute portino a complicanze, il 10% circa provoca lesioni gravi che necessitano di cure mediche, talvolta con indagini diagnostiche e visite specialistiche erogate nei pronto soccorso oppure in ospedale attraverso ricoveri più o meno lunghi. Tutto ciò ha ripercussioni negative sulla qualità di vita e sull’indipendenza di queste persone. Inoltre, da precedenti studi emerge che il rischio di caduta è direttamente correlato all’età (Kim et al., 2017). Le cadute e gli infortuni ad esso correlati sono comuni negli anziani e sono associati a notevoli costi economici che sono a carico dei singoli, della collettività e del sistema sanitario nel suo insieme (Bjerk et al., 2017).
L’aumento della popolazione anziana, con malattie croniche, rappresenta una sfida maggiore per il sistema sanitario nel trovare efficaci e fattibili interventi per raggiungere una buona qualità della vita delle persone che vivono a domicilio (Bjerk et al., 2017). A causa del continuo aumento dell’aspettativa di vita degli ultimi decenni, la popolazione anziana diventa sempre più ad alto rischio di caduta. È quindi opportuno effettuare una sempre più mirata valutazione del rischio di caduta e porre maggiore attenzione sulle fasi di pianificazione ed intervento per poter minimizzare l’evento avverso (Kim et al., 2017).
Importanti fattori di rischio di caduta negli anziani sono l’alterato senso dell’equilibrio e della deambulazione, la multiterapia, la malnutrizione e una storia di cadute pregresse. Conseguenze comuni di una caduta sono le limitazioni dell’attività, la perdita di mobilità e di indipendenza e la paura di cadere nuovamente (Bjerk et al., 2017). Sono stati identificati oltre 400 fattori di rischio per le cadute. Questi fattori di rischio sono descritti e classificati in vari modi, tra i quali modificabili (cioè, suscettibili di interventi) e non modificabili (cioè, immutabili, come l’età). Altre classificazioni includono fattori intrinseci ed estrinseco (ambientale), comportamentali, sociali ed economici. Indipendentemente dalla classificazione, è importante notare che per molte persone, i fattori sono complessi ed interconnessi. Anche alcuni fattori all’interno delle organizzazioni sanitarie possono aumentare il rischio di cadute, ad esempio problemi associati a processi di valutazione e interventi incoerenti (Registered Nurses’ Asssociation of Ontario, 2017).
La natura delle cadute è complessa, per cui è complessa anche la sua valutazione. L’approccio ottimale implica la collaborazione interdisciplinare nella valutazione e nell’identificare e applicare interventi, in particolare la valutazione dell’esercizio fisico, delle condizioni mediche coesistenti e dell’ambientale in cui vive la persona (Rubenstein, 2006).
Gli interventi di prevenzione delle cadute possono comprendere interventi a componente singola (ad es. esercizio) o multipla di due o più tipi di intervento (ad es. esercizio e revisione dei farmaci). I vari interventi di prevenzione delle cadute, sia singoli che multipli, nella maggior parte dei casi, sono associati a un minor numero di cadute future (Dautzenberg et al., 2021). Questi interventi possono essere personalizzabili sulla singola persona o standardizzati nella popolazione anziana (Hopewell et al., 2018).
Molte cadute sono prevedibili e prevenibili, tuttavia alcune di esse non possono essere evitate; in questi casi, l’attenzione dovrebbe essere concentrata sulla prevenzione proattiva diminuendo la frequenza delle cadute. La prevenzione delle cadute è una responsabilità condivisa all’interno dell’equipe sanitaria (Liu-Ambrose et al., 2019). Trova una spiccata importanza per la prevenzione delle cadute, l’educazione del paziente, del caregiver e del personale sociosanitario che si prende cura del paziente nel quotidiano (Tricco et al., 2019).
Nonostante gli interventi di prevenzione della caduta, è impossibile ridurre totalmente tale rischio. In tal caso risulta di estrema importanza un’ottimale e corretta registrazione dell’evento su apposite schede, così da poter effettuare nuove valutazioni e successivi interventi più mirati per quella persona. Da ciò nasce la necessità nei servizi di assistenza di disporre di una scheda per la rilevazione delle cadute specifica e validata.
Nella registrazione delle cadute, spesso prevale una grande difformità fra i servizi di assistenza, dovuta alla diversa tipologia di scheda utilizzata. Ad esempio, nei servizi di assistenza e cura a domicilio di interesse pubblico (SACD), lo strumento finora utilizzato è la scheda PIPA (Associazione PIPA, 2016) a partire da un progetto di implementazione avviato precedentemente (Willimann, 2017). Nel settore privato, invece, è possibile che gli strumenti utilizzati siano diversificati. La rilevazione delle cadute e delle quasi cadute nel contesto delle cure primarie, in particolare durante l’assistenza domiciliare, è una pratica che potrebbe non essere così diffusa come in altri contesti più istituzionali come le residenze per anziani e gli ospedali dove le cadute sono tra gli indicatori di qualità. Questo comporterebbe una grave sottostima del fenomeno, che potrebbe quindi essere studiato e prevenuto prima che si verifichi con la conseguenza di un accesso al dipartimento di emergenza (Hollinghurst, 2022). È da notare che a domicilio la registrazione delle cadute è un dato in gran parte riferito e che come tale necessità di un’indagine accurata di tipo ambientale, dinamico, con ampia variabilità soggettiva-oggettiva, implicante anche il processo di memoria delle persone coinvolte. Pertanto, gli obiettivi di questo studio sono quelli di costruire una scheda di segnalazione cadute partendo da una scheda già in uso, rendendola comprensibile e decodificabile per gli operatori, di facile utilizzo e validata a livello transfrontaliero. Utilizzando schede non validate si può incorrere in valutazioni non mirate ed in possibili dimenticanze e, di conseguenza, la successiva pianificazione ed intervento risulterebbe incompleta o addirittura errata (Ministero della Salute, 2011). Tutto questo porta a conseguenze negative per la persona in quanto risulterebbe ancora ad elevato rischio di caduta. Da ciò emerge l’importanza di utilizzare una corretta scheda di rilevazione delle cadute a domicilio, così da poter creare un programma personalizzato per la singola persona, in base ai propri deficit e comorbidità.
OBIETTIVO
L’obiettivo dello studio era quello di costruire e validare una scheda di segnalazione delle cadute al fine di riportare le cadute e le quasi cadute nella popolazione residente a domicilio in territorio transfrontaliero (italiano e svizzero).
MATERIALI E METODI
Si tratta di uno studio di validazione con metodo Delphi (Dalkey & Helmer, 1963; Hsu & Sandford, 2019). Preliminarmente, era stato effettuato uno studio retrospettivo sui dati di tre anni (2018-2020) riguardanti le cadute a domicilio raccolti dagli operatori sanitari dello “spitex” di interesse pubblico (spitex è un termine generale utilizzato nella lingua tedesca per indicare l’assistenza e cura domestica, cioè le “cure esterne all’ospedale”) operante nel territorio locarnese del Cantone Ticino. Dai risultati dello studio è stato evidenziato che la scheda attualmente in uso per la rilevazione delle cadute al domicilio presentava alcune criticità (es. dati incompleti per la comprensione del fenomeno cadute, difformità nella compilazione), a fronte di una procedura già avviata e diffusa di segnalazione dell’incidente da parte degli operatori e di un’attenzione del servizio rispetto a tale problematica. Partendo da questo strumento, attraverso l’utilizzo del metodo Delphi, è stato creato un gruppo di lavoro multidisciplinare che ha analizzato e modificato la scheda sulla base delle evidenze ricercate attraverso una revisione della letteratura e delle considerazioni emergenti dall’analisi del precedente dataset.
La scheda è stata successivamente inviata via e-mail ad otto esperti, quattro professionisti svizzeri e quattro professionisti italiani scelti sulla base delle rispettive competenze multidisciplinari, specialità ed esperienze, per ricevere una loro prima valutazione, effettuata in maniera indipendente, in termini di specificità, rilevanza e completezza delle informazioni.
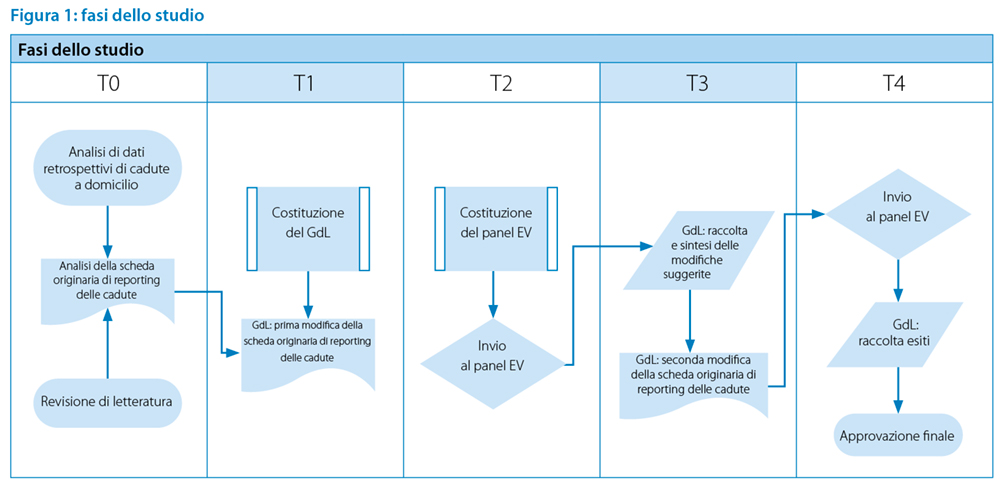
Descrizione delle fasi dello studio
Lo studio è stato condotto in cinque fasi e quattro tempi (Figura 1) come segue:
- Fase T0 o preparatoria: analisi di dati retrospettivi e revisione di letteratura
- Fase T1: proposta di modifiche da parte del GdL
- Fase T2: primo round di valutazione EV
- Fase T3: modifiche da parte del GdL
- Fase T4: secondo round di valutazione EV e validazione.
Figura 1: fasi dello studio
Descrizione del Gruppo di Lavoro multidisciplinare
Il Gruppo di Lavoro (GdL) multidisciplinare è stato composto unendo nove esperti, uomini e donne con background formativi ed expertise diverse nel campo dell’assistenza, della formazione, della ricerca e dell’organizzazione.
Il GdL ha incluso quindi:
- Un Ricercatore
- Un Direttore Sanitario
- Un esperto di sistemi informatici
- Un assistente di Direzione Sanitaria, referente qualità
- Un infermiere specialista clinico in Geriatria e Gerontologia
- Un collaboratore scientifico del Servizio Prevenzione
- Un responsabile di Distretto
- Un docente universitario
- Un dottorando di Ricerca.
Descrizione del panel di Esperti Valutatori
Il panel multidisciplinare di Esperti Valutatori (EV) è stato selezionato, similmente al GdL, includendo stakeholder ed esperti con comprovata esperienza in materia.
Il gruppo EV comprendeva quindi otto valutatori, quattro italiani e quattro svizzeri, tra cui:
- due fisioterapisti
- un terapista occupazionale/ergoterapista
- un Geriatra
- un infermiere responsabile di progetti di cure domiciliari
- uno statistico
- un coordinatore infermieristico ADI
- un Infermiere di Famiglia.
Descrizione dello strumento
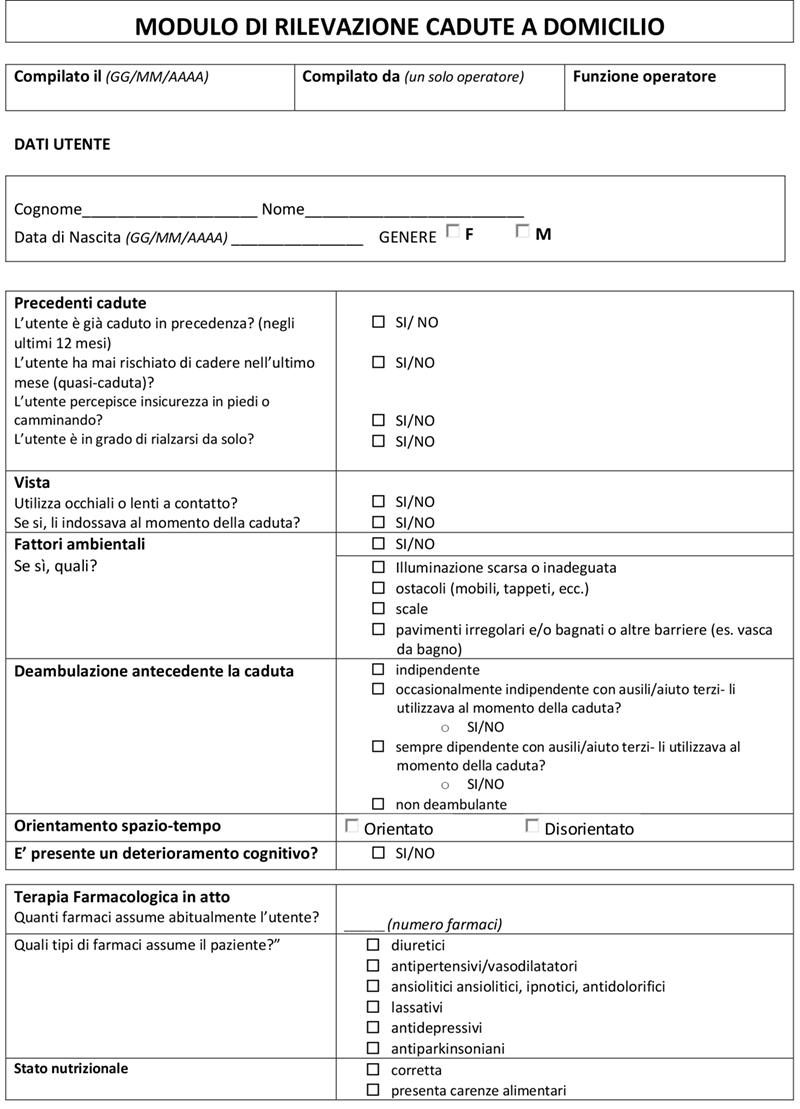
Il modulo di rilevazione cadute a domicilio originale (Figura 2), era formato da 7 quadri principali:
- Quadro operatore
- Quadro dati utente
- Quadro dati caduta
- Quadro descrizione narrativa della caduta
- Quadro esiti della caduta
- Quadro descrizione narrativa degli esiti della caduta
- Quadro rilevazioni post caduta, procedure e misure preventive.
Complessivamente, la maggior parte dei quesiti era a risposta chiusa.
Era previsto un campo relativo ai dati di chi compila il modulo ed uno relativo ai dati dell’utente. Successivamente era possibile indagare i diversi item inerenti le caratteristiche specifiche dell’utente, della caduta e degli esiti in merito.
La prima valutazione (si veda Figura 1 per maggiori dettagli) indagava:
- la “deambulazione antecedente la caduta”
- lo “stato di coscienza antecedente la caduta”
- la “terapia farmacologica in atto”.
Dopo questi dati, venivano rilevati i “dati caduta”, indagando:
- data, ora, tempo di permanenza a terra
- il “luogo” della caduta
- se fossero stati presenti “testimoni” e quali testimoni
- “l’attività svolta durante la caduta”
- il “tipo di caduta”
- la “direzione” e “l’impatto” della caduta (ad esempio pavimento”, “parete”, ecc)
- la “descrizione” narrativa della caduta
- la “causa della caduta” (ad esempio: “inciampo/collisione”, “cambio improvviso di direzione”, “malore”, “abbigliamento/ calzature”)
- gli “esiti della caduta” (per esempio “contusioni”, “ferite”, “fratture”)
- una descrizione narrativa degli esiti
- la “deambulazione post caduta” (per esempio “da solo” o “con ausili”)
- lo “stato di coscienza post caduta”
- le “procedure messe in atto” (ad esempio “informato il medico”)
- le “misure preventive previste”.
Figura 2: scheda originale


RISULTATI
La scheda originale è stata valutata da un GdL multidisciplinare e in seguito ad una valutazione delle evidenze, tramite una revisione della letteratura, si sono apportate le prime modifiche alla scheda.
Le modifiche effettuate al modulo ricadono all’interno di tre livelli concettuali:
- Nel primo livello sono state effettuate delle modifiche relative ai contenuti tecnico-scientifici del modulo, attraverso la consultazione di esperti sul tema cadute.
- Il secondo livello prevedeva di individuare delle istruzioni operative per guidare l’implementazione informatizzata del modulo al fine di creare un dataset corretto e funzionale.
- Nel terzo livello, a completamento e integrazione dei precedenti due, sono descritte delle note metodologiche ai fini statistici e di ricerca.
Con un tasso di risposta del 100%, la scheda è stata quindi analizzata e modificata dal gruppo di lavoro sulla base dei pareri degli esperti. Successivamente è stata inviata per un secondo round di valutazione, al quale non sono state apportate ulteriori modifiche.
Quadro operatore
È stata introdotta la data di compilazione nel formato GG/MM/AAAA forzando la risposta dell’operatore a questo unico formato.
Nel campo “compilato da” è stata limitata la possibilità di introdurre un solo nome di compilatore, ovvero colui che fa la segnalazione e ne è responsabile. Nel campo “funzione operatore” viene specificata la funzione professionale di chi segnala la caduta attraverso la compilazione del modulo. È quindi stata lasciata la possibilità di riportare una sola funzione, limitando la scelta a poche categorie professionali (es. Infermiere, OSS, Assistente di cura, ecc.) ovvero coloro che prestando assistenza diretta sono i principali segnalatori di eventi accidentali. Per quanto riguarda le cadute eventualmente registrate da studenti/allievi si riporta sempre e solo la qualifica del professionista responsabile della segnalazione e, anche in caso di segnalazioni di cadute effettuate da più figure (es. OSS + Infermiere), il campo riporta solo una qualifica ovvero quella di chi compila la registrazione/segnalazione.
Quadro dati utente
Nella sezione “dati utente”, il termine “sesso” è stato sostituito con “genere”.
È stata introdotta una nuova sezione “precedenti cadute”, con due domande a risposta chiusa dicotomica “si” o “no”. Esse sono: “L’utente è già caduto in precedenza?”, “L’utente ha mai rischiato di cadere nell’ultimo mese (quasi-caduta)?”.
Si introduce un altro nuovo item: “vista” attraverso una domanda: “Utilizza occhiali o lenti a contatto?”, ad essa si risponde con “si” o “no”.
Si valuta se la caduta è stata causata da “fattori ambientali”, si risponde con “si” o “no” e nel caso di risposta positiva si valuta la causa: “l’illuminazione”, “ostacoli”, “scale” o “pavimenti irregolari”. Le risposte relative alla “deambulazione antecedente la caduta” vengono sostituite con: “autonomo”, “occasionalmente con ausili/ aiuto terzi”, “sempre con ausili/aiuto terzi”.
La parte riguardante la “terapia farmacologica in atto indaga “quanti farmaci assume abitualmente l’utente” eliminando alcune categorie farmacologiche, ovvero lasciando solo: “diuretici”, “antipertensivi/vasodilatatori”, “ansiolitici”, “ipnotici”, “antidolorifici”, “lassativi”, “antidepressivi” e “antiparkinsoniani”.
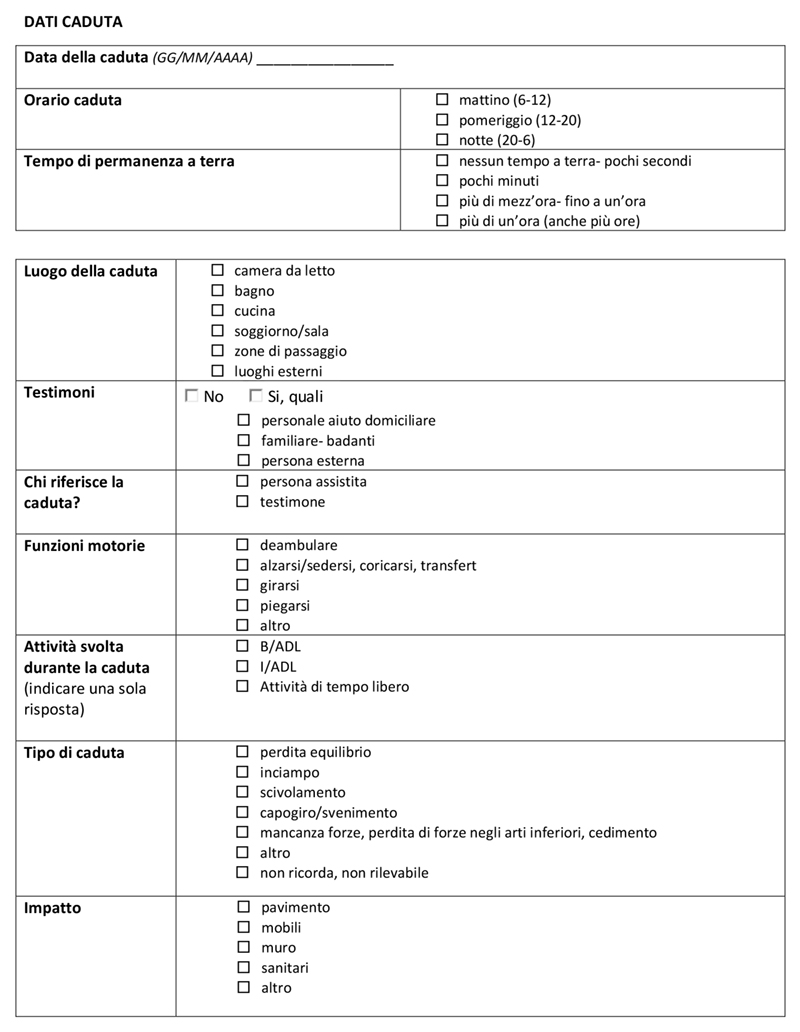
Quadro dati caduta
Anche la parte riguardante i “dati caduta” è stata modificata: in questa sezione sono presenti degli item per chi compila la scheda, come conoscere la “data della caduta”, “l’orario”, con tre possibili risposte: “mattino (6-12)”, “pomeriggio (12-20)” o “notte (20-6)” ed il “tempo di permanenza a terra” con risposta “nessun tempo a terra- pochi secondi”, “pochi minuti”, “più di mezz’ora- fino a un’ora” o “più di un’ora (anche più ore)”.
Sono state modificate le risposte del “luogo della caduta”, lasciando solo: “camera da letto”, “bagno”, “cucina”, “soggiorno/sala”, “zone di passaggio” o “luoghi esterni”.
Sono state introdotte delle risposte chiuse nel caso di risposta positiva alla domanda se fossero presenti “testimoni” durante l’evento caduta, specificando: “personale aiuto domiciliare- badanti”, “familiare” o “persona esterna”.
È stato aggiunto l’item “Chi riferisce la caduta?”: “persona assistita” o “testimone”. Alla domanda “tipo di caduta”, è stata eliminata la risposta “spinto da terzi” e “non ricorda”, ed aggiunto “non rilevabile” accanto al “non ricorda”.
È stato eliminato l’item della “direzione caduta” e sostituita la parola “parete” con la parola “muro” nell’item riguardante “l’impatto”. Viene completamente rimossa la “causa della caduta” e le conseguenti risposte chiuse in quanto ritenute ridondanti.
Quadro descrizione narrativa della caduta
Il campo richiede di descrivere la dinamica della caduta in maniera narrativa. Questo campo risposta è obbligatorio, prevede l’inserimento di testo libero e non ha subito modifiche da parte degli esperti ovvero è stato confermato.
Quadro esiti della caduta
Negli “esiti della caduta” accanto alla parola “contusioni”, si aggiunge “ematomi”. Viene indagato un nuovo aspetto, riguardante la “paura di cadere” tramite risposta dicotomica “si” o “no”.
Quadro descrizione narrativa degli esiti della caduta
Conformemente al campo “Descrizione narrativa della caduta”, questo riquadro non ha subito modifiche da parte degli esperti.
Quadro rilevazioni post caduta, procedure e misure preventive
Vengono cambiate le risposte riguardanti la “deambulazione post caduta” con: “autonoma”, “temporaneamente con ausili/ aiuto di terzi”, “permanente con ausili/ aiuto di terzi”.
Anche per quanto riguarda le “procedure messe in atto” vengono sostituite le risposte con: “avvisato medico e un familiare” o “avvisati altri”. Le “misure preventive previste”, da domanda aperta, diventa a risposta multipla con le seguenti possibili risposte: “Interventi modifica ambientale”, “fisioterapista, riabilitazione, esercizio fisico”, “Revisione farmacologica”, “Teleallarm, dispositivi tecnologici”, “colloquio, educazione, istruzioni”, “altri interventi” quest’ultimo da specificare.
PRIMO ROUND DI VALUTAZIONE
A questo punto la nuova versione della scheda è stata inviata agli esperti nel primo round, i quali hanno proposto le seguenti modifiche:
nella sezione “precedenti cadute”, alla domanda “L’utente è già caduto in precedenza?”, è stata aggiunta la seguente frase: “negli ultimi 12 mesi”.
Alla successiva domanda: “L’utente ha mai rischiato di cadere nell’ultimo mese (quasi-caduta)?”, si sono aggiunti i seguenti quesiti: “L’utente percepisce insicurezza in piedi o camminando?”, “L’utente è in grado di rialzarsi da solo?”.
Nella sezione “vista”, dopo la domanda “Utilizza occhiali o lenti a contatto?”, si è aggiunta una sotto domanda: “Se si, li indossava al momento della caduta?”, anche ad essa si risponde con una dicotomica “si” o “no”.
Per quanto concerne la parte riguardante le risposte dei “fattori ambientali”, si modificano con delle aggiunte: “l’illuminazione scarsa o inadeguata”, “ostacoli (mobili, tappeti, ecc.)”, “scale” o “pavimenti irregolari e/o bagnati o altre barriere (es. vasca da bagno)”. Si cambiano le risposte della “deambulazione antecedente la caduta”, con le seguenti valutazioni: “indipendente”, “occasionalmente indipendente con ausili/aiuto terzi”, in questo caso si cerca di capire se “li utilizzava al momento della caduta?” tramite risposta dicotomica “si” o “no”, “sempre dipendente con ausili/aiuto terzi”, e se “li utilizzava al momento della caduta?”, rispondendo “si” o “no”, “non deambulante”.
L’item “stato di coscienza antecedente la caduta” viene sostituito con “orientamento spazio- tempo”, rimangono invariate le risposte. Si aggiunge se presente o meno un deterioramento cognitivo?” rispondendo “si” o “no”. Si aggiunge una valutazione dello “stato nutrizionale” con due possibili risposte: “corretta” o “presenta carenze alimentari”. Nella sezione “testimoni” si sposta il nome “badanti” nella risposta “familiare”. Viene sostituito l’item “attività svolta durante la caduta” con “funzioni motorie”, rimangono invariate le possibili risposte. Si sostituiscono le risposte relative “all’attività svolta durante la caduta” indicando solo una delle seguenti risposte: “B/ADL”, “I/ADL”, “attività di tempo libero”. Si sostituiscono le risposte relative alla “deambulazione post caduta” con: “indipendente”, “occasionalmente indipendente con ausili/aiuto terzi”, “sempre dipendente con ausili/aiuto terzi” o “non deambulante (allettato, ecc.)”. Si sostituisce la frase “stato di coscienza post caduta” con “orientamento spazio-tempo”, rimangono invariate le risposte. Si aggiunge un nuovo item: “ci sono stati segni premonitori?” con risposta “si” o “no”. Nella sezione “misure preventive previste”, viene sostituita la risposta “fisioterapista, riabilitazione, esercizio fisico” con “Attivazione di percorso riabilitativo specialistico (Fisioterapia / Ergoterapia)”.
SECONDO ROUND DI VALUTAZIONE
Successivamente, la scheda così modificata è stata nuovamente inviata agli esperti via e-mail per il secondo round di valutazione in maniera indipendente.
In questa fase è stata proposta solo l’aggiunta della categoria “betabloccanti”, nella sezione “terapia farmacologica in atto”, ma tale proposta non è stata accolta dal gruppo.
Dopo questo ultimo passaggio, avendo ottenuto il 100% di consenso fra gli esperti, la scheda è stata validata quale strumento specifico ed accurato per indagare le cadute a domicilio.
Nello studio è stato rilevato un buon grado di concordanza fra gli esperti e la nuova scheda risulta essere utile per l’implementazione di un nuovo sistema di rilevazione delle cadute a domicilio, in particolare relative all’evento caduta e quasi caduta.
La scheda in versione definitiva è riportata in Figura 3.
Figura 3- scheda finale

DISCUSSIONE
Lo scopo di questo studio era creare e validare uno strumento di reporting delle cadute e quasi cadute applicabile nella popolazione residente a domicilio in territorio transfrontaliero.
Campi data
Tutte le date inserite nella scheda sono state standardizzate al formato GG/MM/AAAA, forzando gli operatori a utilizzare una sola modalità di data che potrà confluire quindi in un dataset in modo uniforme. Questo anche perché talvolta la data inserita può riferirsi alla data di compilazione ma non necessariamente coincidere con la data della caduta e, soprattutto nel caso in cui gli operatori si trovino ad utilizzare il formato cartaceo, la successiva trascrizione di questi dati può essere causa di errori o difformità.
Terapia farmacologica
Durante la creazione di questa scheda, la sezione relativa alla terapia farmacologica ha suscitato un confronto fra gli esperti. Pur ritenendo molto importante avere informazioni sui farmaci assunti dal paziente, registrare questo dato risulta difficilmente applicabile con una scheda di questo tipo, data l’infinita molteplicità di molecole disponibili e dall’altrettanta possibilità di combinazioni terapeutiche. In ogni caso, le informazioni possono essere dedotte dalle cartelle cliniche dei pazienti. Tuttavia, potrebbe essere interessante creare un sistema che sia in grado di registrare automaticamente le assunzioni farmacologiche per poterle incrociare con gli episodi di caduta. Il tema della terapia farmacologica è molto articolato e la soluzione adottata circa l’inclusione delle categorie farmacologiche si è basata sui dati relativi alla letteratura e sulla praticabilità della segnalazione (infermieri e altro personale curante). Se necessario si possono incrociare i dati con la scheda di terapia (dettaglio delle prescrizioni), nel caso in cui si desideri studiare in particolare un fenomeno di correlazione. Qualche esperto aveva richiesto l’introduzione di antiepilettici, sonniferi naturali, insulina, medicamenti antitumorali e betabloccanti. I primi quattro non sono stati inseriti poiché forvianti e/o con poca correlazione clinica, la categoria farmacologica dei betabloccanti è stata esclusa poiché inclusi già tra gli antipertensivi.
Il ruolo del ragionamento clinico del professionista
All’interno del quadro “Descrizione narrativa della caduta” viene richiesto all’operatore che compila di descrivere la dinamica della caduta in maniera narrativa attraverso testo libero. In questo caso è necessario riportare in maniera sintetica e diretta i fatti accaduti, fornendo solo i dettagli ritenuti rilevanti per comprendere la dinamica della caduta, i fattori di rischio e tutto ciò che potrebbe risultare utile per intraprendere delle azioni personalizzate di prevenzione delle cadute.
Analogamente, il quadro “Descrizione degli esiti della caduta” richiede l’inserimento di una sintetica descrizione delle conseguenze della caduta e le implicazioni sulla vita personale, familiare e sociale dell’utente.
In entrambi i casi, la presenza di campi a testo libero e quindi l’assenza di una standardizzazione delle risposte possibili, induce il professionista a dover selezionare attraverso il proprio giudizio clinico le informazioni da inserire, filtrando quelle ritenute essenziali e importanti, da quelle accessorie o secondarie.
Le figure professionali per le quali è stato previsto il campo di compilazione sono quelle che prestano assistenza diretta, ovvero coloro che sono i responsabili primari della segnalazione di eventi (il primo collaboratore che rileva la caduta ha la responsabilità di documentarla). Tuttavia tutto il personale di assistenza (ad esempio nella realtà ticinese questo può comprendere: infermieri, infermieri specialisti clinici, operatori socio sanitari, assistenti di cura, apprendisti, aiuto familiari, ausiliarie) è stato formato all’uso della scheda e anche delle figure non professionali possono essere in grado di utilizzare questo strumento. Per quanto riguarda la compilazione inerente all’assunzione di farmaci, questa viene compilata solo da Infermieri e OSS; in ogni caso le informazioni sono reperibili dalle cartelle sanitarie degli utenti.
Implicazioni per la pratica
La scheda validata può essere utilizzata nella pratica assistenziale per il reporting delle cadute e quasi cadute nella popolazione residente a domicilio, sia per documentare il fenomeno che per orientare e modificare la pratica assistenziale nonché gli interventi preventivi messi in atto. La scheda si presta ad essere informatizzata e a integrarsi ai sistemi informativi in uso, con l’opportunità di creare applicativi ad hoc per la gestione informatizzata della compilazione e della registrazione dei dati. Il personale di assistenza deve essere formato all’uso corretto della scheda nonché alle nozioni di base relative alla prevenzione delle cadute e alla modifica dei fattori di rischio. Il vantaggio offerto dall’inserimento del testo libero è la massima flessibilità e personalizzazione delle descrizioni; questo però potrebbe comportare anche la perdita di alcune informazioni potenzialmente utili. Occorre quindi bilanciare la sintesi con l’analisi e questo aspetto potrebbe essere governato attraverso dei momenti di formazione del personale. Orientativamente, la traccia per le descrizioni dovrebbe rispondere a queste cinque domande (regola delle 5 W): chi? (who?), cosa? (what?), quando? (when?), dove? (where?), perché? (why?). Tenendo conto delle risposte inserite nella compilazione globale della scheda, i campi a testo libero offrono l’ulteriore opportunità di inserire dati ritenuti importanti che non siano già stati documentati altrove.
Implicazioni per la ricerca
Sono necessari ulteriori studi per approfondire il livello di efficacia e completezza degli indici riportati nella scheda finale, nonché studi che valutino l’impatto della scheda di reporting sulla pratica, l’organizzazione e gli outcome di salute. La scheda così definita è stata ideata per l’utilizzo sul territorio transfrontaliero Canton Ticino-Piemonte; tuttavia, è possibile una sua implementazione in altri setting di cura e aree geografiche.
Limiti
Il presente studio è stato condotto sulla base di evidenze di letteratura e sull’opinione di un gruppo di esperti internazionali allo scopo di fornire le migliori indicazioni possibili circa il reporting delle cadute; tuttavia, gli indici e ambiti inclusi nella scheda finale validata potrebbero non essere esaustivamente descrittivi del fenomeno cadute e quasi cadute.
CONCLUSIONI
Con questo studio è stata creata e validata una scheda di reporting delle cadute e quasi cadute per la popolazione residente a domicilio. Dopo tale fase, è stato possibile formare all’utilizzo della scheda i vari professionisti operanti nello spitex di interesse pubblico che ha collaborato allo studio, che opera nei servizi di assistenza e cura a domicilio nel Cantone Ticino, e presso l’ASL Novara. La prospettiva futura è la creazione di un dataset transfrontaliero per lo studio delle cadute e degli interventi preventivi correlato. Si può ipotizzare anche la realizzazione di un’App o di un adattamento degli attuali sistemi informativi.
Attraverso l’implementazione di questa scheda nella pratica assistenziale, è possibile orientare l’azione e creare un programma personalizzato per la singola persona, in base ai propri deficit e comorbidità, per evitare o diminuire la recidiva di caduta. I dati raccolti con questa scheda consentono la creazione di un dataset che descriva i punti critici nella quotidianità della persona caduta o quasi caduta in modo tale da poter supportare l’assistenza orientandola alla prevenzione e alla messa in atto di interventi mirati e personalizzati per evitare eventi futuri.
BIBLIOGRAFIA
- Associazione PIPA. (2016). Progetto PIPA: prevenzione delle cadute a domicilio. Strumenti e indicazioni operative per il personale sanitario e sociale impegnato nelle cure a domicilio. Bellinzona: Dazzi. Disponibile da: ASSOCIAZIONE PIPA >> DOCUMENTI SCARCABILI (lnrg.ch), ultimo accesso 14.02.2023
- Bjerk, M. et al. (2017) ‘A falls prevention programme to improve quality of life, physical function and falls efficacy in older people receiving home help services: study protocol for a randomised controlled trial’, BMC health services research, 17(1). doi: 10.1186/S12913-017-2516-5.
- Campani D, Caristia S, Amariglio A, Piscone S, Ferrara LI, Barisone M, Bortoluzzi S, Faggiano F, Dal Molin A; IPEST Working Group. Home and environmental hazards modification for fall prevention among the elderly. Public Health Nurs. 2020 Dec 19. doi: 10.1111/phn.12852. Epub ahead of print. PMID: 33340382.
- Campani D, Caristia S, Amariglio A, Piscone S, Ferrara LI, Bortoluzzi S, Faggiano F, Dal Molin A; IPEST Working Group. Effective, sustainable, and transferable physical exercise interventions for fall prevention among older people. Public Health Nurs. 2021 Aug 13. doi: 10.1111/phn.12949. Epub ahead of print. PMID: 34388281.
- Caristia S, Campani D, Cannici C, Frontera E, Giarda G, Pisterzi S, Terranova L, Payedimarri AB, Faggiano F, Dal Molin A. Physical exercise and fall prevention: A systematic review and meta-analysis of experimental studies included in Cochrane reviews. Geriatr Nurs. 2021 Sep 20;42(6):1275-1286. doi: 10.1016/j.gerinurse.2021.06.001. Epub ahead of print. PMID: 34555570.
- Dalkey, N., & Helmer, O. (1963). An experimental application of the Delphi method to the use of experts. Management science, 9(3), 458-467.
- Dautzenberg, L. et al. (2021) ‘Interventions for preventing falls and fall-related fractures in community-dwelling older adults: A systematic review and network meta-analysis’, Journal of the American Geriatrics Society, 69(10), pp. 2973–2984. doi: 10.1111/JGS.17375.
- Gambaro, E., Gramaglia, C., Azzolina, D., Campani, D., Dal Molin, A., & Zeppegno, P. (2022). The complex associations between late life depression, fear of falling and risk of falls. A systematic review and meta-analysis. Ageing research reviews, 73, 101532. https://doi.org/10.1016/j.arr.2021.101532
Hollinghurst, J., Daniels, H., Fry, R., Akbari, A., Rodgers, S., Watkins, A., Hillcoat-Nallétamby, S., Williams, N., Nikolova, S., Meads, D., & Clegg, A. (2022). Do home adaptation interventions help to reduce emergency fall admissions? A national longitudinal data-linkage study of 657,536 older adults living in Wales (UK) between 2010 and 2017. Age and ageing, 51(1), afab201. https://doi.org/10.1093/ageing/afab201 - Hopewell, S. et al. (2018) ‘Multifactorial and multiple component interventions for preventing falls in older people living in the community’, The Cochrane database of systematic reviews, 7(7). doi: 10.1002/14651858.CD012221.PUB2.
- Hsu, C. C., & Sandford, B. A. (2019). The Delphi technique: making sense of consensus. Practical assessment, research, and evaluation, 12(1), 10.
Kim, K. Il et al. (2017) ‘Evidence-based guidelines for fall prevention in Korea’, The Korean journal of internal medicine, 32(1), pp. 199–210. doi: 10.3904/KJIM.2016.218. - Liu-Ambrose, T. et al. (2019) ‘Effect of a Home-Based Exercise Program on Subsequent Falls Among Community-Dwelling High-Risk Older Adults After a Fall: A Randomized Clinical Trial’, JAMA, 321(21), pp. 2092–2100. doi: 10.1001/JAMA.2019.5795.
- Ministero della Salute (2011), “Raccomandazione per la prevenzione e la gestione della caduta del paziente nelle strutture sanitarie- Dipartimento della programmazione e dell’ordinamento del SSN”, (paragrafo 5, pag. 6), https://www.salute.gov.it/imgs/C_17_pubblicazioni_1639_allegato.pdf
Registered Nurses’ Asssociation of Ontario (2017) ‘Clinical best practice guidelines: Preventing falls and reducing injury from falls’, Registered Nurses’ Asssociation of Ontario, (September), pp. 1–128. - Rubenstein, L. Z. (2006) ‘Falls in older people: Epidemiology, risk factors and strategies for prevention’, Age and Ageing, 35(SUPPL.2). doi: 10.1093/ageing/afl084.
- Tricco, A. C. et al. (2019) ‘Quality improvement strategies to prevent falls in older adults: a systematic review and network meta-analysis’, Age and ageing, 48(3), pp. 337–346. doi: 10.1093/AGEING/AFY219.
- Williman, M. (2017). Sensibilizzazione del personale curante a domicilio rispetto alla tematica della prevenzione delle cadute delle persone anziane. [Lavoro di diploma of Advanced Studies in Geriatria SUPSI].
Daiana Campani
Dipartimento di Medicina Traslazionale, Università del Piemonte Orientale, Novara, Italia
Scuola Universitaria Professionale della Svizzera Italiana (SUPSI), Manno, Switzerland
daiana.campani@uniupo.it
Alessandra Viganò
Associazione Locarnese e Valmaggese di Assistenza e cura a Domicilio (ALVAD), Locarno, Switzerland
Sara Levati
Associazione Locarnese e Valmaggese di Assistenza e cura a Domicilio (ALVAD), Locarno, Switzerland
Scuola Universitaria Professionale della Svizzera Italiana (SUPSI), Manno, Switzerland
Olindo Regazzi
Associazione Locarnese e Valmaggese di Assistenza e cura a Domicilio (ALVAD), Locarno, Switzerland
Alessandra Mion
Associazione Locarnese e Valmaggese di Assistenza e cura a Domicilio (ALVAD), Locarno, Switzerland
Laura Signorotti
Azienda Sanitaria Locale (ASL) Novara, Novara, Italia
Sonia Pratillo
Azienda Sanitaria Locale (ASL) Novara, Novara, Italia
Stefano Zennaro
Azienda Sanitaria Locale (ASL) Novara, Novara, Italia
Cesarina Prandi

