11 Feb Ulcera della mano diabetica: patologia misconosciuta. Un case report
A diabetic hand ulcer: an underestimated illness. A case report

RIASSUNTO
In questo lavoro, mostriamo che le ulcere della mano diabetica sono meno frequenti e meno descritte rispetto alle ulcere del piede diabetico. Durante la normale attività clinica, abbiamo trovato un paziente con un ulcera diabetica ad un dito. Abbiamo trattato con successo l’ulcera, dopo una breve revisione della letteratura, che ci ha dato indicazioni su come fosse il miglior trattamento da effettuare in questi casi. Per il debridement, abbiamo usato idrogel e garze grasse. Questo case report può essere un esempio di buona pratica, da prendere come suggerimento per altri casi clinici simili, per la loro gestione e follow up e per future ricerche. Parole chiave. Ulcera della mano diabetica; wound care; case report
ABSTRACT
In this manuscript, we show that the diabetic hand ulcers are less frequent and little described than the diabetic foot ulcers. During the routinely clinic activity, we have found a patient that had a diabetic ulcer in a finger. We successfully treated it, after a brief review of literature, that had the aim to find the best treatment for our case. For debridement, we used hydrogel and fat gauzes. This case report, could be considered an example of good practice, to take a cue from it for others similar clinical cases to manage and for follow-up to further researches. Keywords. Diabetic hand ulcer; wound care; case report.
PRESENTAZIONE DEL CASO
Un uomo di 82 anni viene ricoverato presso l’Unità Operativa Complessa (UOC) di Pneumologia del Presidio Ospedaliero S. Fermo dell’ASST Lariana. Motivo del ricovero all’ingresso: riacutizzazione di Bronco Pneumopatia Cronico Ostruttiva (BPCO).
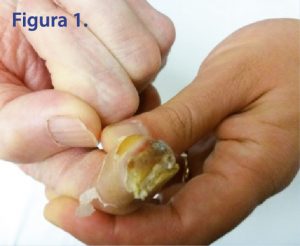
In anamnesi remota, e alla raccolta dati mediante intervista ed esame obiettivo, il paziente riferiva di essere affetto da BPCO con frequenti episodi di riacutizzazione (ultimo ricovero in ambito pneumologico del medesimo nosocomio nell’agosto u.s.), nota poli – colonizzazione bronchiale, pregressa polmonite complicatasi nel medesimo ricovero in arresto cardiocircolatorio, cardiopatia ischemica cronica post – infartuale, blocco atrio ventricolare completo parossistico con conseguente impianto di pace maker bicamerale, fibrillazione atriale in terapia anticoagulante orale, ipotiroidismo iatrogeno da terapia con amiodarone e diabete mellito tipo II. Sempre all’ingresso, il paziente, oltre alla problematica respiratoria, presentava una flogosi del II dito della mano destra, sede di ulcera trofica, che riferisce essere insorta a seguito di puntura digitale per controllo della glicemia capillare. Il paziente ha riferito che usava pungere sempre il medesimo dito per prelevare il campione di sangue e che non accusava dolore da prelievo ripetuto, a causa di una verosimile neuropatia diabetica. Inizialmente trattata a domicilio dal medico di medicina generale, con medicazioni a base di iodopovidone e copertura antibiotica con amoxicillina e acido clavulanico, la lesione era progressivamente peggiorata, fino alla formazione di un’escara e di un’ipercheratosi ungueale. Il paziente è stato successivamente posto in terapia antibiotica ad ampio spettro (carbapenemico + fluorochinolonico) per riacutizzazione di BPCO, e che ha anche contribuito a ridurre progressivamente la flogosi, ed è stato posto in terapia insulinica per il controllo della glicemia, alterata anche dall’introduzione di cortisone ad alte dosi. Alla presa in carico del paziente, la lesione si presentava come in figura 1.
È possibile notare come la lesione abbia formato un’escara parzialmente necrotica e che l’unghia si sia ipercheratizzata, mentre la cute peri – lesionale si è desquamata e, in sede di falange distale, ispessita. Essendoci un’escara, non è stato possibile stadiare la lesione secondo il Texas Wound Classification System. (Oyibo et al., 2001) Non avendo consolidata esperienza nella gestione di ulcere diabetiche alle mani, è stata effettuata una ricerca bibliografica disponibile per evidenze scientifiche utili alla gestione del caso clinico.
REVISIONE DELLA LETTERATURA
Sono state consultate le banche dati autorevoli Pubmed, Scopus e CINAHL, utilizzando le stringhe DIABETIC HAND [Title/Abstract] e DIABETIC HAND ULCER [Title/Abstract] per parole libere e/o combinati medianti operatori booleani. Sono stati considerati gli articoli non antecedenti il 2008 (10 anni), in lingua italiana e inglese e sono stati selezioni 4 articoli per significatività e pertinenza con l’argomento. Da tale revisione è emerso che le ulcere diabetiche delle mani sono infrequenti rispetto al piede diabetico e poco descritte. Tuttavia, sono lesioni da non sottovalutare in quanto possono portare alla necrosi del dito coinvolto sino a richiederne l’amputazione nei casi più gravi (Tian, Wang, Xiao, Lu, & Jiang, 2012). In un ospedale del Sichuan (Cina) è stata effettuata un’indagine di prevalenza volta a chiarire quanti pazienti si sono presentati con questo tipo di complicanza. È emerso che la percentuale di affetti da ulcere alle mani era del 0.37% contro un 9.7% (p < 0.001) di ulcere da piede diabetico (Wang et al., 2010). Sono riportati anche altri casi clinici in letteratura ma senza studio di prevalenza ed ogni articolo suggeriva un diverso metodo di debridement, incompatibile con il nostro caso clinico, in quanto per entrambi è stato scelto un approccio chirurgico (Jalil, Barlaan, Fung, & Ip, 2011; Tian et al., 2012). Non è infine disponibile una revisione sistematica di letteratura che definisca quindi le best practice per questo tipo di ulcera. Per contro, consultando le revisioni di letteratura con metanalisi della Cochrane, si è visto che il trattamento migliore per le ulcere gangrenose e/o escarate del piede diabetico, è l’utilizzo di un gel a base di idrogelo (Edwards & Stapley, 2010).
TRATTAMENTO
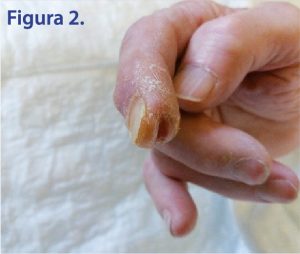
Per il caso specifico, si è quindi pensato di effettuare un debridement sul paziente con una medicazione a base di idrogeloe garza grassa, lasciando la medicazione in situ per 24 ore. Inoltre si è provveduto a tagliare l’unghia del paziente per evitare l’ipercheratosi e l’onicocriptosi, dato che in letteratura è stata indicata come principale causa delle ulcere per le mani diabetiche (Öztürk, Uysal, Yıldırım Şımşır, Hüngör, & Işıkgöz Taşbakan, 2018). Dopo due medicazioni con Idrogel la lesione al dito è notevolmente migliorata, e si è potuto procedere con la rimozione dell’escara con garza e soluzione fisiologica, lasciando la ferita detersa (vd. figura 2). Si è provveduto quindi a zaffare la ferita con garza grassa, rinnovando la medicazione ogni 48 ore fino alla dimissione del paziente, avvenuta ad ottobre 2017. L’attuale offerta territoriale non prevede ancora una figura strutturata di Infermiere di Famiglia e la struttura non è a tutt’oggi dotata di ambulatorio infermieristico vulnologico per follow up post dimissione su proposta del case manager, dell’equipe infermieristica o dell’infermiere specialista in wound care. Per queste ragioni il paziente si è affidato al medico,di medicina generale con conseguente interruzione della continuità assistenziale infermieristica. Al paziente è stata consegnata la lettera di dimissione infermieristica con le indicazioni sulla medicazione effettuata durante la degenza. Ad un successivo ricovero ad un anno di distanza, causato da nuova riacutizzazione di BPCO, il paziente è giunto in reparto con cute integra e regressione completa della lesione alla mano trattata (figura 3). Alla nuova intervista ha dichiarato di aver continuato le medicazioni dal medico di medicina generale, il quale ha continuato a prescrivere l’applicazione di garze grasse, essendo una ferita detersa, fino alla guarigione del dito avvenuta a distanza di 2 mesi dalla dimissione del primo ricovero.
CONCLUSIONI
L’ulcera della mano diabetica è una patologia che seppur infrequente, deve essere conosciuta dagli infermieri e si ritiene debba essere generalizzato e standardizzato l’approccio mediante eventuale debridement. Inoltre, gli infermieri che si occupano di educazione sanitaria al paziente diabetico, comprese le implicazioni terapeutiche, devono raccomandare opportuni accorgimenti per prevenire questo tipo di complicanze, poiché tanto trascurare la lesione quanto non trattarla in maniera corretta può creare serie complicanze che possono portare ad approcci clinici demolitivi per approccio tardivo o errato. Il presente case report, che tiene conto dei limiti legati al mancato follow up e la scarsa casistica in letteratura, può essere tuttavia considerato un esempio di good practice da cui prendere spunto per eventuali altri casi clinici simili da gestire e approfondimenti per ulteriori ricerche.

BIBLIOGRAFIA
- Edwards, J., & Stapley, S. (2010). Debridement of diabetic foot ulcers. Cochrane Database of Systematic Reviews. https://doi.org/10.1002/14651858.CD003556.pub2
- Jalil, A., Barlaan, P. I., Fung, B. K. K., & Ip, J. W.-Y. (2011). Hand infection in diabetic patients. Hand Surgery: An International Journal Devoted to Hand and Upper Limb Surgery and Related Research: Journal of the Asia-Pacific Federation of Societies for Surgery of the Hand, 16(3), 307–312. https://doi.org/10.1142/S021881041100559X
- Oyibo, S. O., Jude, E. B., Tarawneh, I., Nguyen, H. C., Harkless, L. B., & Boulton, A. J. M. (2001). A Comparison of Two Diabetic Foot Ulcer Classification Systems: The Wagner and the University of Texas wound classification systems. Diabetes Care, 24(1), 84–88. https://doi.org/10.2337/diacare.24.1.84
- Öztürk, A. M., Uysal, S., Yıldırım Şımşır, I., Hüngör, H., & Işıkgöz Taşbakan, M. (2018). Hand infection in patients with diabetes: a series of 17 cases and a pooled analysis of the literature. Turkish Journal of Medical Sciences, 48(2), 372–377. https://doi.org/10.3906/sag-1712-120
- Tian, M., Wang, X., Xiao, Y., Lu, S., & Jiang, Y. (2012). A rare case of diabetic hand ulcer caused by Streptococcus agalactiae. The International Journal of Lower Extremity Wounds, 11(3), 174–176. https://doi.org/10.1177/1534734612457032
- Wang, C., Lv, L., Wen, X., Chen, D., Cen, S., Huang, H., … Ran, X. (2010). A clinical analysis of diabetic patients with hand ulcer in a diabetic foot centre. Diabetic Medicine: A Journal of the British Diabetic Association, 27(7), 848–851. https://doi.org/10.1111/j.1464-5491.2010.03012.x

Ferrari Giulio
Infermiere Degenza Medica 2, ASST Lariana
RN, MSN. ASST Lariana

Cremonesi Dario

