30 Set Le risorse digitali come risposta al covid-19 in ambito sanitario: revisione narrativa della letteratura
Digital resources as a response to covid-19 pandemic in healthcare systems: a narrative review
RIASSUNTO
Introduzione. La rapida e incontrollata diffusione del virus Sars-CoV-2 ha messo a dura prova i sistemi sanitari dei Paesi colpiti. Allo stesso tempo però ha favorito la transizione, da tempo attesa, alle soluzioni digitali in ambito sanitario, utili a mitigare l’impatto dell’emergenza di sanità pubblica. Tuttavia, l’Italia, carente di una solida infrastruttura digitale nazionale, non è riuscita a sfruttare questa risorsa come è stato fatto in altri contesti internazionali. Lo scopo dell’elaborato è presentare una panoramica delle soluzioni digitali sviluppate e implementate dai Paesi colpiti dalla pandemia al fine di individuare quelle di maggiore efficacia e maggiore sostenibilità sul lungo termine. Materiali e metodi. È stata condotta una revisione della letteratura sulle banche dati a carattere biomedico PubMed e Cinahl. In seguito ad un processo di screening, sono stati selezionati per la stesura dei risultati 61 articoli. Tra questi vi sono: revisioni narrative e sistematiche, studi osservazionali descrittivi, survey study e case report. Risultati. Dall’analisi degli studi è emersa la potenzialità delle tecnologie digitali in attività di prevenzione primaria per la popolazione, in processi di screening e diagnosi, nella prevenzione e controllo delle infezioni in contesti ospedalieri, nelle attività di riabilitazione e infine nell’assistenza ai pazienti cronici. Sono inoltre state individuate barriere frequenti che limitano l’applicazione di queste soluzioni come: mancanza di una buona infrastruttura digitale nazionale, il livello di conoscenze e soddisfazione del personale e degli utenti, i costi e le procedure di rimborso delle attività di telesalute e infine questioni legati alla privacy dei pazienti. Conclusioni. Le proposte emerse dagli studi hanno dimostrato l’importanza per un Paese di creare una buona rete di soluzioni digitali, utili a contenere gli effetti di emergenze di sanità pubblica future e capaci di portare vantaggi per il personale sanitario e per i pazienti, anche in condizioni ordinarie.
ABSTRACT
Introduction. The rapid and uncontrolled spread of the new Sars-CoV-2 pandemic has caused significant strain on health systems all around the world. The pandemic accelerated the long-awaited transition to digital health solutions thanks to their potential in health emergencies. However, Italy, lacking a strong national digital infrastructure, has not been able to take advantage of these type of resources, as other countries have done. Aim. The aim of this narrative review is to describe the digital solutions that have been reported in the early scientific literature to mitigate the impact of COVID-19 on individuals and health systems. Another aim is to assess which of these can be useful outside of the emergency. Methods. This systematic review was conducted on the main biomedical databases as PubMed and CI-NAHL from October to December 2020. After a screening process and the application of inclusion and exclusions criteria, 61 records (narrative and sistematic reviews, observational studies, survey studies and case reports) have been included in the review. Results. The review has shown the great potentials of digital technologies in different areas of health care: primary preventions, screening and diagnosis, infection prevention and control, rehabilitations activities and assistance for chronic patients. Several barriers to the adoption of the telehealth have been found, such as the lack of a national digital infrastructure, the level of digital knowledge and satisfaction of patients but also of health care professionals, cost and reimbursement and privacy matters. Conclusions. results have shown the importance for a country to develop a system based on digital solutions to mitigate the impact of future public health emergencies but also able to bring benefits to health systems once back to an ordinary situation.
INTRODUZIONE
Per Telesalute si intende una modalità di erogazione di servizi di assistenza sanitaria, tramite il ricorso a tecnologie più o meno innovative, in particolare alle Information and Communication Technologies (ICT), in situazioni in cui il professionista della salute e il paziente (o due professionisti) non si trovano nella stessa località (Ministero della Salute, 2008). La telesalute comprende infatti anche lo scambio di informazioni da operatore a operatore e non solo da operatore a paziente, rientrano pertanto in questa categoria anche tutti i sistemi tecnologici che permettono la trasmissione di conoscenze, protocolli, best practice, linee guida tra i professionisti sanitari (Bains et al., 2020). In Italia nel 2007, al fine di valutare e monitorare le applicazioni di telemedicina, a seguito di un’apposita convenzione stipulata con il Ministero della Salute, è stato sviluppato l’Osservatorio Nazionale e-Care il cui scopo è quello di costruire mappa delle reti e-Care, di favorire lo scambio delle buone pratiche e delle correlate tecnologie, al fine di migliorare l’accessibilità e l’efficacia dei servizi erogati on line ai cittadini. Tra gli enti che più si servono di questi servizi e che da anni sostengono lo sviluppo della telemedicina abbiamo le Forze Armate per scopi militari e la Protezione Civile che promuove progetti di telemedicina nell’ambito di emergenze e catastrofi (Ministero della Salute, 2008). A livello sanitario, invece, la situazione sul territorio nazionale risulta tuttavia fortemente differenziata, non solo in termini di maturità dei sistemi informativi regionali, ma anche in riferimento alle soluzioni applicative adottate, ai modelli architetturali, agli standard semantici, alle modalità di utilizzo dei sistemi stessi. Ciò è conseguenza delle modalità di utilizzo dell’innovazione tecnologica nei diversi contesti, con differenti modelli organizzativi implementati, frutto di una differenziata capacità di investimento (“Presentazione delle iniziative eHealth in Italia,” 2011).
L’11 marzo 2020 il Sars-Cov-2, nuovo coronavirus che dalla Cina si è diffuso poi in tutto il mondo, è stato dichiarato pandemico ed ha comportato una grave crisi sanitaria ed economica in tutti i Paesi, assolutamente impreparati ad affrontare una minaccia sanitaria così ingente (Rezza et al., 2020). Le maggiori difficoltà riscontrate dall’Italia e dal suo sistema sanitario nazionale davanti alla diffusione incontrollata del Sars-CoV-2 sono state diverse, ad oggi tutt’altro che risolte, e riguardano gli aspetti di contact tracing, gestione del sovraffollamento ospedaliero e continuità assistenziale (Omboni, 2020).
La telemedicina ha già mostrato in passato il suo grande potenziale in situazioni epidemiche o pandemiche, essendo in grado di migliorare gli aspetti di prevenzione, diagnosi, trattamento e monitoraggi dei casi (indagini epidemiologiche, controllo della malattia, gestione clinica dei casi) e permettendo allo stesso tempo la continuità dell’assistenza sul territorio senza mettere a rischio pazienti o operatori (Ohannessian, 2015). L’Italia tuttavia, si è dimostrata impreparata a utilizzare questa risorsa su vasta scala per fronteggiare alcuni dei problemi provocati dalla pandemia, a causa della mancanza di infrastrutture e alfabetizzazione digitale adeguata. Ad oggi tuttavia non esiste una mappatura organica delle soluzioni digitali messe in campo negli altri Paesi, minando la capacità dei professionisti della salute italiani di implementare nuovi ed efficaci strumenti di telesalute. Pertanto, scopo del presente contributo è quello di analizzare le soluzioni digitali sviluppate e messe in pratica dagli altri Paesi per fronteggiare i problemi generati dalla pandemia COVID-19, al fine di comprendere quali siano più attuabili nel breve termine, considerando le capacità digitali del nostro Paese; al contempo l’obiettivo è quello di comprendere quali siano più importanti per affrontare la pandemia e che quindi dovrebbero essere implementate, quali soluzioni è possibile e auspicabile mantenere anche per la pratica quotidiana a lungo termine.
MATERIALI E METODI
Per raggiungere lo scopo è stata condotta una revisione narrativa della letteratura, partendo dai quesiti di ricerca di seguito espressi sulla base dell’acronimo PICO(T):
P: Operatori sanitari e utenti del Sistema Sanitario interessati
dai disagi provocati dalla pandemia di COVID-19
I: Uso di soluzioni e tecnologie digitali in ambito sanitario
C: Uso di metodi tradizionali nell’erogazione dell’assistenza
e nella prevenzione del contagio
O: Gestione dei problemi legati alla pandemia
T: Periodo che intercorre dalla dichiarazione di pandemia
di COVID-19 da parte dell’OMS al termine della ricerca
bibliografica (Dicembre 2020)
P: Personale sanitario e utenti
I: Uso di soluzioni e tecnologie digitali in ambito sanitario
C: Uso di metodi tradizionali nell’erogazione dell’assistenza
nelle sue diverse forme
O: Efficacia ed efficienza delle cure, riduzione del rischio
di eventi avversi, miglioramento della compliance da
parte degli utenti, soddisfazione dell’assistito e del
personale infermieristico
La ricerca in PubMed ed in Cinahl è stata effettuata utilizzando alcune parole chiave (key-words) senza ricorrere al Thesaurus così da avere accesso anche ad articoli non ancora indicizzati. Le parole chiave utilizzate per la ricerca sono state: “telemedicine”, “telehealth”, “virtual nursing”, “digital nursing”, “telemonitoring”, “technology”, “nurse practice”, “coronavirus”, “COVID-19”, “pandemic”. Sono stati collegati tra loro i termini utilizzando gli operatori booleani “AND” e “OR”, e si è fatto uso della funzione di troncamento, rappresentata dal simbolo *. È stato inoltre imposto un limite linguistico, sulla lingua italiana e inglese.
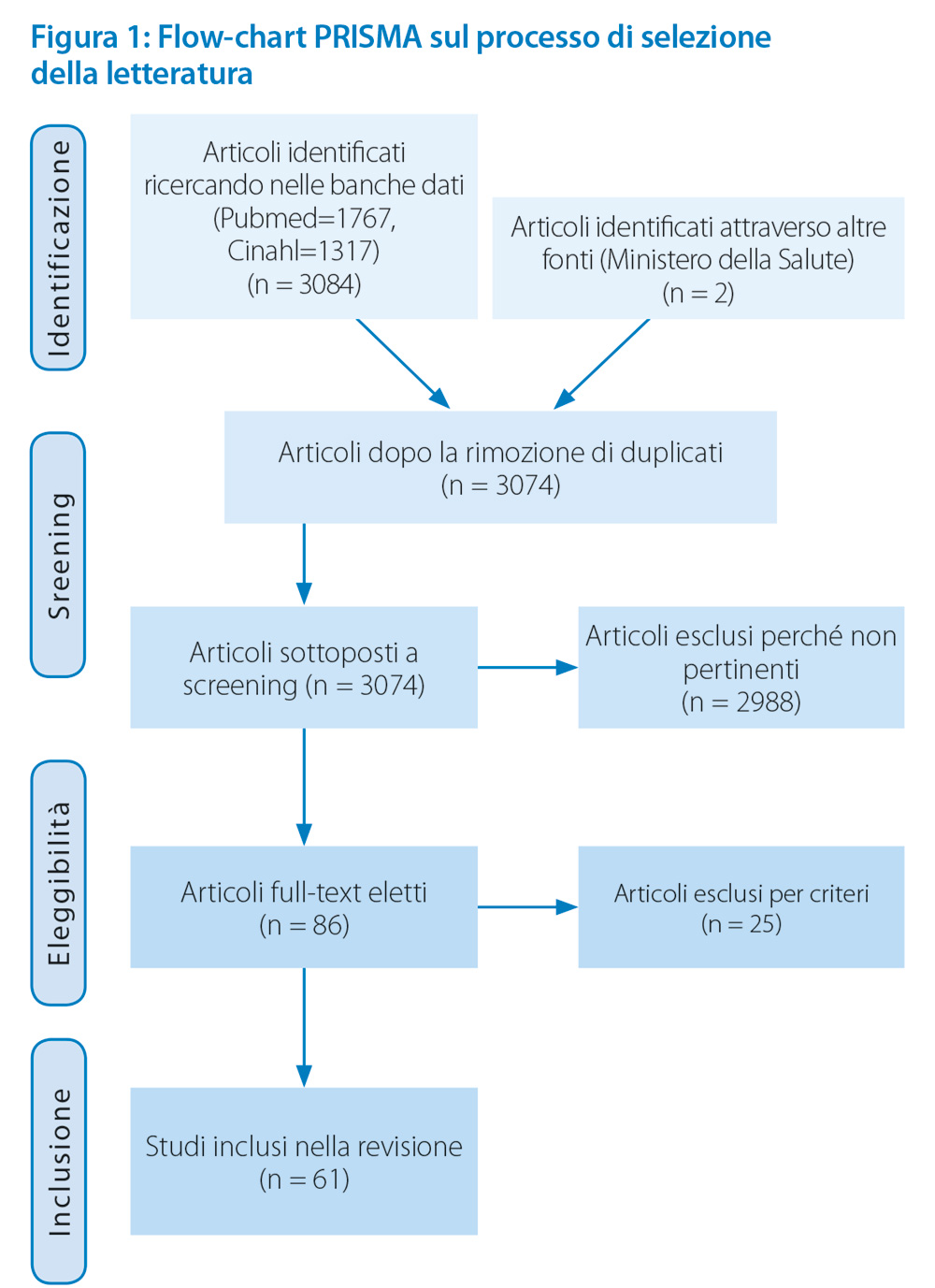
La ricerca sulle due banche dati ha prodotto un totale di 3084 pubblicazioni di varia natura che sono state sottoposte a un processo di screening, con l’eliminazione dei duplicati e la selezione di articoli sulla base dei seguenti criteri di inclusione:
- Tipologia di studio: revisione sistematica, revisione narrativa, studio descrittivo, qualitativo, quantitativo e misto, survey study
- Popolazione: Pazienti ricoverati e/o esterni, personale infermieristico, altro personale sanitario che collabora con il personale infermieristico.
- Focus dell’articolo: tecnologia utilizzata in contesti (intra ed extra ospedalieri) in cui ha un ruolo rilevante il personale infermieristico nell’ambito della pandemia da COVID-19 ma anche nell’ambito delle cure routinarie.
- Disponibilità del testo: full text
Al termine del processo di selezione (riportato in figura 1), i documenti eleggibili per lo scopo sono stati valutati con lettura integrale da parte di due autori, che hanno proceduto all’analisi e sintesi in tabelle sinottiche.
RISULTATI
Sono stati inclusi nella revisione 61 articoli, reperiti nelle banche dati o ricavati dal sito del Ministero della Salute, nella sezione che tratta dell’uso e delle normative in merito all’applicazione della Telemedicina in Italia. L’analisi delle pubblicazioni ha permesso l’identificazione di 4 variabili, inerenti le aree di potenziale utilizzo della telesalute per arginare gli effetti negativi della pandemia da COVID-19:
- Prevenzione primaria
- Screening e diagnosi
- Prevenzione e controllo delle infezioni tramite sistemi di audio-video
- Riduzione della pressione ospedaliera
Prevenzione primaria
Per prevenzione primaria si intende l’insieme degli interventi, indirizzati ad una popolazione sana, volti a ad ostacolare l’insorgenza di malattie, combattendo quindi le cause, i rischi e i fattori predisponenti. Spesso l’intervento mira a cambiare abitudini e comportamenti scorretti (Centers for Disease Control and Prevention, n.d.). Per portare avanti strategie di prevenzione primaria sempre più mirate e quindi efficaci, coloro che lavorano nel campo della salute si possono servire dei cosiddetti Big Data, cioè quei dati dal volume così importante che richiedono tecnologie e metodi analitici specifici e che, raccolti real time, possono poi essere sfruttati da sistemi di Intelligenza Artificiale (AI) per comprendere e prevedere i trends nel mondo della salute, creare modelli di causa-effetto e predire gli outcomes (Ting et al., 2020). Le attività online in generale sono ottimi indicatori delle tendenze nella società. L’analisi dei dati sui social media è importante anche durante l’emergenza COVID-19 per monitorare il modo in cui le persone reagiscono all’evoluzione della pandemia nel tempo (sentimenti, ansia, livello di stress) così come convinzioni, opinioni, paure o speranze comuni riguardo al trattamento o ai vaccini. Forse ancora più importante, identificare e combattere la diffusione di “fake news” su COVID-19 è estremamente necessario nella nostra moderna società digitale. Ciò potrebbe aiutare a razionalizzare i dibattiti e le azioni intorno a COVID-19 (Fagherazzi et al., 2020), aiutare a prevedere problemi nella popolazione o fornire suggerimenti nella risposta (Risling, 2017).
Durante le emergenze sanitare, la popolazione può essere disorientata da informazioni contrastanti tra loro, trasmesse da canali di comunicazioni classici e formali come la TV, i giornali, e siti ufficiali nazionali o internazionali che possono fornire una quantità sovrabbondante di informazioni (Mahmood et al., 2020). Le tecnologie digitali possono quindi venire in aiuto alla popolazione perché possono migliorare le comunicazioni tra professionisti sanitari, in possesso delle corrette informazioni, e persone in cerca di spiegazioni ai loro dubbi, perplessità o anche preoccupazioni (Behar et al., 2020; Caetano et al., 2020; Ting et al., 2020).
Si è fatto quindi uso, in diversi Paesi, di social media o strumenti per la comunicazione come Twitter, WhatsApp e Facebook per fornire informazioni di interesse pubblico, aggiornare casi in tempo reale, annunciare iniziative governative e rispondere alle domande degli utenti (Fagherazzi et al., 2020; Ting et al., 2020); si è inoltre ricorsi alla creazione di siti web e hotlines ad hoc, (Caetano et al., 2020) (on behalf of COVID-19 Evidence and Recommendations Working Group et al., 2020) all’invio di reminders e materiale informativo circa le misure di prevenzione, (Annis et al., 2020) e di chatbot sviluppati grazie all’intelligenza artificiale (Ting et al., 2020). In Italia è stata sviluppata un’applicazione per dispositivi mobili chiamata DaVinci Salute che permetteva alle persone di chiamare o chattare con un medico rispetto ai propri sintomi grazie al proprio smartphone (Sossai et al., 2020).
Screening e diagnosi
Il contact tracing o tracciamento dei contatti dei casi è la procedura standard implementata durante un focolaio epidemico per determinare l’estensione della diffusione identificando e mantenendo i contatti con le persone che sono state esposte ad un caso confermato di quella data malattia infettiva. (Filia et al., 2020; Mahmood et al., 2020) Secondo le stesse raccomandazioni dell’OMS è fondamentale che un buon sistema di tracciamento si basi su una piattaforma informatica per la gestione dei casi e dei contatti, la raccolta delle variabili minime e la visualizzazione delle catene di trasmissione. Possono quindi venire in aiuto le cartelle cliniche elettroniche accessibili digitalmente da tutto il personale sanitario che lo necessiti (Filia et al., 2020). Un’altra soluzione, che ha sollevato molto interesse tra la popolazione ma anche a livello governativo è la creazione di un’applicazione per il contact tracing disponibile per dispositivi mobili (Filia et al., 2020) Questa si basa sulla creazione di un database temporaneo che segnala la prossimità tra individui e immediatamente fornisce una notifica nel caso in cui la prossimità sia con una persona risultata positiva (Golinelli et al., 2020),. Per far questo, si serve della tecnologia Bluetooth Low Energy e del sistema di geolocalizzazione. Applicazioni di questo tipo sono state così sviluppate in diversi Paesi, tra cui l’ Italia dove a Giugno 2020 è stata resa disponibile l’App Immuni (Behar et al., 2020).
Oltre che per il tracciamento dei contagi, le tecnologie digitali possono essere utili per rimanere in contatto con le persone individuate come positive. Messaggi automatici o sistemi di risposta interattiva possono essere utilizzati dalle persone infette o potenzialmente infette nel corso dei 7-14 giorni successi per tenere traccia del possibile sviluppo dei sintomi, oltre che fornire le adeguate informazioni (Mahmood et al., 2020).
Rispetto alla diagnosi, un’applicazione della tecnologia digitale è presente nel Forward triage che si basa sul riconoscimento precoce dei casi tramite chatbots, questionari oppure triage a distanza. Sono ad esempio stati sviluppati dei siti web in cui gli utenti possono rispondere a diverse domande in merito ai propri sintomi per ottenere risposte dagli algoritmi di previsione del rischio. In base al risultato e quindi alle condizioni di salute del paziente, il sistema stratifica il rischio della persona e suggerisce cosa fare: dal rimanere a casa, seguendo le indicazioni generali, al contatto telefonico con un operatore, fino all’attivazione del soccorso avanzato (Fagherazzi et al., 2020, Judson et al., 2020). Alcuni sistemi invece,anziché sottoporre un questionario per i sintomi, propongono delle chat bots, con un’assistente virtuale che simula una conversazione umana e può essere più utile per indagare le condizioni specifiche dell’utente. In base all’identificazione di alcune condizioni, un professionista può entrare personalmente nella conversazione e interagire con il paziente, fornendo risposta alle domande e permettendo un’assistenza migliore (Caetano et al., 2020). Una revisione sull’adozione delle tecnologie digitali nel mondo ha mostrato una proposta americana di chatbots e assistente digitale in grado di differenziare più di 20.000 malattie con un’accuratezza del 90%; queste, quindi, possono rappresentare un valido strumento di supporto al triage (Golinelli et al., 2020).
In diversi Paesi, sono state invece istituite delle vere e proprie “cliniche virtuali” che si basano su consultazioni tramite telemedicina grazie all’uso di videocamere, pulsossimetri e altri dispositivi digitali e con la possibilità di consultare anche test di imaging (ad esempio radiografia del torace e/o tomografia computerizzata del torace, rilevanti per la valutazione del coinvolgimento polmonare da coronavirus), caricate da siti periferici e interpretate a distanza (Caetano et al., 2020, Behar et al., 2020, Hollander and Carr, 2020). Un’ulteriore applicazione si è vista nella supervisione virtuale del lavoro di soccorritori e personale ausiliario da parte di un medico esperto a distanza (Hollander and Carr, 2020). Ciò garantisce che i pazienti continuino a ricevere cure cliniche, riducendo l’affollamento fisico dei pazienti nelle strutture ospedaliere, trattando i pazienti al domicilio ed evitando loro l’accesso al reparto di emergenza e urgenza (Caetano et al., 2020, Behar et al., 2020; Hollander and Carr, 2020).
Prevenzione e controllo delle infezioni tramite sistemi di audio-video
I sistemi audio-video per la comunicazione operatore-paziente attualmente disponibili nelle strutture ospedaliere si basano su sistemi integrati per la comunicazione con le stanze di isolamento. Prevedono il posizionamento di una telecamera o altro dispositivo come PC o tablet nella stanza di contenimento e un monitor che garantisce comunicazioni video di buon livello che permettano il dialogo con il paziente e anche una valutazione visiva di sintomi o segni (Gossen et al., 2020; Mahmood et al., 2020; Ford et al., 2020; Bains et al., 2020; Chou et al., 2020). In alcuni casi sono previsti dei sistemi sviluppati appositamente, in altri sono utilizzati software gratuiti per le videochiamate, come Google Duo, Facetime o Zoom (Bains et al., 2020; Doshi et al., 2020). Anche diverse terapie intensive hanno aumentato l’uso della tecnologia e dei sistemi video per i ripetuti controlli sui pazienti e per fornire più facilmente supporto emotivo e contatto umano data la situazione di forte stress e paura per i pazienti (Fagherazzi et al., 2020; Hollander and Carr, 2020; Srinivasan, 2020). In generale quindi queste soluzioni vanno adottate ogni volta che il personale, che siano medici, infermieri ma anche assistenti sociali e case manager devono solamente parlare con il paziente, al fine di ridurre il consumo di dispositivi di protezione individuale (Fang et al., 2020).
Le tecnologie sono state applicate con esiti positivi anche per le comunicazioni fra operatori con diverse finalità:
- Creazione di modelli e sistemi hub & spoke per l’assistenza sul territorio (Wijesooriya et al., 2020; Caetano et al., 2020; Peine et al., 2020).
- Video-consulenze fra specialisti dello stesso centro ospedaliero (Srinivasan, 2020; Ohannessian, 2015; Wosik et al., 2020) o verso altre strutture come le RSA (Cormi et al., 2020).
- Telerounding con incontri virtuali per la discussione di casi clinici (Cormi et al., 2020; Tahan, 2020).
- Condivisione di materiale informativo, didattico e di formazione continua come opuscoli, e-book, articoli scientifici tra operatori sanitari e studenti delle professioni sanitarie. (Zamberg et al., 2020; Srinivasan, 2020; Gossen et al., 2020; Mahmood et al., 2020; Monaghesh and Hajizadeh, 2020).
I sistemi di comunicazione audio-video, come telefoni e tablet sono stati inoltre utilizzati per permettere ai pazienti di comunicare con i propri amici e familiari (Wosik et al., 2020) per arginare le stress emotivo sia per l’assistito che per i familiari a domicilio e l’impatto emotivo sulla malattia e sulle capacità di recupero dalla malattia che non è da sottovalutare (Caetano et al., 2020; Fang et al., 2020). Gli ospedali che disponevano, precedentemente all’emergenza COVID-19, di sistemi interni per le videocomunicazioni, hanno permesso l’inserimento dei contatti dei familiari nelle app a disposizione e la creazione di account personali per i pazienti che venivano cancellati alle dimissioni (Fang et al., 2020). Talvolta, se l’ospedale disponeva di sistemi per la comunicazione ma la famiglia degli assistiti non aveva queste risorse, gli ospedali si sono organizzati creando dei luoghi esterni al reparto in cui si potesse avere accesso alle tecnologie necessarie per comunicare con i parenti. (Gossen et al., 2020)
Riduzione della pressione ospedaliera
Nel mondo, per venire incontro al problema del sovraffollamento ospedaliero per casi di COVID-19 ma anche per limitare gli accessi per altre patologie, diversi Paesi hanno fatto ancora una volta ricorso alle tecnologie digitali. I servizi di telesalute offrono l’opportunità di mantenere accesso e continuità alle cure sanitarie, riducendo allo stesso tempo il rischio del contagio nella comunità e in ospedale.(Wosik et al., 2020)
Consultazioni video sono già implementate in alcuni Paesi come parte dei piani nazionali per la salute digitale e si possono distinguere in tre grandi categorie: check-in virtuali, e-visit e televisite (Tahan, 2020). Durante la pandemia da COVID-19 gli ospedali e in particolare i contesti ambulatoriali hanno fatto ricorso alla telemedicina, trasformando le visite in presenza in consultazioni nel tentativo di favorire il distanziamento sociale e appiattire la curva dei contagi (Wijesooriya et al., 2020). Gli ospedali già in possesso di infrastrutture digitali per la televisita si sono organizzati in tal senso migliorando portali web già esistenti per facilitare le prenotazioni, la possibilità di leggere le prescrizioni e le visite stesse (Bokolo Anthony Jnr., 2020). In supporto sono nati anche dei call center centralizzati per aiutare altri operatori e anche pazienti ad utilizzare i sistemi di telesalute, (Wosik et al., 2020). Altre applicazioni della telemedicina sono gli strumenti per automonitoraggio, kit di telemedicina portatili o infine componenti aggiuntivi per smartphone e app con finalità sanitarie (Peine et al., 2020; Wosik et al., 2020). Oltre a strumenti professionali anche dispositivi personali digitali, tra cui smartphones o altre tecnologie indossabili come smartwatch, se usati sotto indicazioni di professionisti, possono aiutare il paziente a tenere monitorato il proprio stato di salute al domicilio, monitorandone i parametri vitali e permettendo una trasmissione di dati importanti all’equipe curante. (Edward et al., 2020; Poncette et al., 2020; Risling, 2017; Behar et al., 2020; Silven et al., 2020; Yordanov et al., 2020; Ford et al., 2020; Tahan, 2020).
Altri ancora, nel tentativo di ridurre la pressione ospedaliera, si sono impegnati per una dimissione precoce, seppure in sicurezza, (Caetano et al., 2020; Reeves et al., 2020) al domicilio o verso strutture riabilitative o di lungo degenza che garantissero il monitoraggio con il minimo rischio di infezione per gli operatori (Harris et al., 2020; Tahan, 2020). Come opzione alternativa alcuni ospedali hanno sviluppato sistemi che prevedevano dimissioni in strutture adibite ad hoc per la gestione del rischio infettivo (Bruni et al., 2020; Fenton et al., 2020; Harris et al., 2020). In Korea del Sud sono stati creati centri di supporto alle cure che mettevano a disposizione mezzi tecnologici per il monitoraggio e l’interazione tra pazienti e personale sanitario: tramite un’app mobile il personale medico poteva informare e avvisare i singoli pazienti ricoverati nelle proprie stanze e comunicare con loro, per rispondere a domande o fornire indicazioni in merito alle loro condizioni di salute (Bae et al., 2020). Vista l’entità dei problemi a lungo termine post-COVID-19 riscontrati nella comunità, in Inghilterra è stato sviluppato uno strumento di screening completo per i sintomi post-dimissione, chiamato e un conseguente percorso di riabilitazione integrato per gestire in modo ottimale nei soggetti dimessi dai reparti COVID+. (Sivan et al., 2020).
DISCUSSIONE E CONCLUSIONI
Nel mondo, i diversi sistemi sanitari, per mitigare l’impatto della pandemia, hanno puntato su diverse soluzioni che includono le nuove tecnologie applicate agli ambiti extraospedalieri per attività di informazione alla popolazione, contact tracing, telemonitoraggio a domicilio e nelle dimissioni protette, case management ma anche agli ambiti intraospedalieri per eseguire triage precoce, per migliorare la comunicazione interna ed eseguire televisite per pazienti cronici.
Le nuove tecnologie si sono quindi dimostrate estremamente utili per gestire sia i pazienti positivi che i pazienti cronici e fronteggiare così le numerose problematiche sanitarie indotte dalla pandemia. Nonostante ciò, si sono riscontrare numerose barriere che,anche in Italia, hanno impedito l’applicazione della telesalute su vasta scala.
La mancanza di un sistema integrato e di un’infrastruttura digitale forte e sostenibile, con una Cartella Clinica Elettronica che consenta la rapida consultazione ed il trasferimento dei dati del paziente da una struttura all’altra, oltre che la prenotazione di esami e visite specialistiche (Reeves et al., 2020; Bae et al., 2020) è di ostacolo alla continuità assistenziale e dovrebbe essere implementata soprattutto ove presenti ospedali rurali, al fine di creare una rete interconnessa (Smith et al., 2020). Inoltre, vi è un’inadeguatezza delle strutture stesse in termini di infrastrutture digitali a disposizione, come una rete wi-fi efficiente, dispositivi come computer e tablet, videocamere, portali online per prenotazioni e consultazioni. (Scott Kruse et al., 2018) Si è infatti visto che i Paesi che non avevano solide fondamenta di infrastrutture digitali in partenza, non sono stati in grado, nell’emergenza, di sfruttare al meglio le possibilità offerte dalla tecnologia. (Omboni, 2020).. Molti Paesi che già disponevano di soluzioni di telemedicina non ne hanno riconosciuto il potenziale fino all’insorgenza della crisi sanitaria e di conseguenza non ne facevano ampio utilizzo. Basarsi sulle infrastrutture digitali e su sistemi già esistenti può invece contribuire ad accelerare gli interventi digitali nella pratica e a ridurre i costi. (Mahmood et al., 2020; Peine et al., 2020)
Una barriera molto importante emersa di frequente dall’analisi della letteratura è quella del costo e del rimborso della telesalute (Behar et al., 2020; Bokolo Anthony Jnr., 2020; Golinelli et al., 2020; Hollander and Carr, 2020; Scott Kruse et al., 2018). Implementare un modello di assistenza basato sulla tecnologia, che preveda televisite o telemonitoraggio comporta un costo importante per l’ospedale o la struttura sanitaria in questione. Si conseguenza, difficilmente si realizza un progetto se manca il rimborso o talvolta il finanziamento iniziale da parte dello Stato,.In Italia, ad esempio, perché un servizio di telesalute possa figurare come servizio rimborsabile deve rispondere a delle regole ben precise, ed investire è quindi limitante per i singoli enti (Ministero della Salute, 2008).
Un’ulteriore tematica è quella relativa alla privacy: diversi governi, al di fuori dell’emergenza sanitaria provocata dalla pandemia, prevedono delle regole ben precise rispetto alla privacy e alla sicurezza dei dati dei pazienti, pertanto il tipo di dispositivo o applicazione o rete che si intende utilizzare deve riuscire a proteggere i dati dell’utente. (Ministero della Salute, 2008).
In occasione dell’emergenza pandemica, per facilitare l’implementazione di soluzioni tecnologiche più accessibili è stato necessario anche sollevare delle restrizioni in merito alla privacy e quindi ampliare lo spettro di software utilizzabili. (Bains et al., 2020; Bokolo Anthony Jnr., 2020; Doshi et al., 2020). Molti Paesi si sono trovati a dover gestire il tema dei dati sensibili della popolazione in particolare rispetto al tracciamento digitale dei contagi che per essere efficiente richiede l’accesso a informazioni dell’utente (Behar et al., 2020). Gli enti che si occupano di sfruttare le tecnologie nei contesti sanitari dovranno quindi concentrarsi sui cambiamenti normativi e politici nell’immediato futuro, prima fra tutti la conformità al GDPR (Regolamento generale sulla protezione dei dati) in Europa (Fisk et al., 2020; Monaghesh and Hajizadeh, 2020; Shah et al., 2019).
La telemedicina è necessariamente invasiva, complessa e richiede ai professionisti di apprendere nuovi metodi di lavoro (Smith et al., 2020). Dalla letteratura emerge una correlazione negativa tra l’età del personale e le conoscenze che permettono un valido uso della tecnologia (Peine et al., 2020). Da più analisi effettuate sul personale sanitario è emerso che tra gli intervistati le conoscenze rispetto alla tecnologia non fossero ottimali e che c’era bisogno di un training specifico anche in questo ambito (Jiménez-Rodríguez et al., 2020; Poncette et al., 2020); tuttavia chi lavora in reparti di terapia intensiva è in generale più propenso ad acquisire conoscenze e capacità legate alla tecnologia e quindi anche più propenso al cambiamento (Hollander and Carr, 2020). Per quanto riguarda la soddisfazione del personale nell’incorporare questi strumenti nella pratica è emerso che la ricezione della telemedicina durante l’attuale crisi del COVID-19 sia stata generalmente positiva tra tutti i gruppi professionali (Peine et al., 2020), che hanno indentificato aspetti positivi come il risparmio di tempo, (Rouleau et al., 2017) la migliore efficienza nelle cure grazie ad un più veloce reperimento delle informazioni cliniche del paziente e una più facile comunicazione con gli altri professionisti nel team, (Rouleau et al., 2017) la migliore efficienza dei servizi ambulatoriali (Jiménez-Rodríguez et al., 2020). Tra gli aspetti negativi che creano resistenza tra il personale all’applicazione della telemedicina abbiamo i limiti intrinseci agli strumenti della telesalute, (Chou et al., 2020; Dewar et al., 2020; Jiménez-Rodríguez et al., 2020) le difficoltà tecniche, (Bains et al., 2020; Jiménez-Rodríguez et al., 2020) la percezione che l’assistenza possa essere di qualità inferiore, (Scott Kruse et al., 2018) il timore del giudizio dei pazienti circa la qualità dell’assistenza offerta tramite sistemi digitali e quindi paura di risultare impersonali nella relazione (Burkoski and Yoon, 2019) e in ultimo il timore che i pazienti possano rifiutare soluzioni di questo tipo a causa di una scarsa alfabetizzazione tecnologica (Jiménez-Rodríguez et al., 2020).
Per quanto riguarda le conoscenze digitali della popolazione è impossibile ignorare il fattore età dal momento che, come anche per i professionisti, con l’aumentare di questa diminuiscono le conoscenze tecnologiche e quindi l’accettabilità. I fattori chiave quindi per la fattibilità della proposta di telesalute a pazienti anziani sono il coinvolgimento dei caregiver, se presenti, una buona predisposizione e preparazione del personale affinché sia in grado di fornire supporto, anche tecnico, al paziente e infine la creazione di linee specifiche per l’assistenza tecnica (Dewar et al., 2020). I pazienti si presenteranno con grandi differenze rispetto alle conoscenze digitali e spesso sono carenti anche di competenze informatiche di base ma gli infermieri dovrebbero assumere un ruolo guida nel fornire la necessaria educazione del paziente o fare riferimento alle risorse della comunità per permettere a tutti i pazienti di connettersi, e interfacciarsi digitalmente. (Risling, 2017). La preoccupazione è però che i pazienti tornino a preferire le soluzioni tradizionali rispetto a quelle digitali una volta finita la situazione di emergenza per semplicità di utilizzo (Jiménez-Rodríguez et al., 2020). L’obiettivo, quindi, deve essere quello di realizzare strumenti digitali che risultino utili in future situazioni emergenziali ma che siano anche in grado di portare dei vantaggi in situazioni ordinarie. Perché possano aggiungere valore alle visite, e non toglierne, si deve però trattare di servizi compatibili con questa modalità perché non tutti gli interventi di diagnosi o di cura possono essere sostituiti da soluzioni virtuali (De Cola et al., 2020).
Questa revisione della letteratura era volta a fornire un quadro generale dell’uso delle nuove tecnologie nei periodi emergenziali. Un limite della ricerca è stato di tipo geografico poiché non sono state esplorate le soluzioni di tutti i Paesi colpiti dalla pandemia, ma solo di quelli che le hanno sfruttate maggiormente e più efficacemente; sono ad esempio emersi pochi studi riguardanti l’utilizzo della tecnologia per le autorità sanitarie nel contesto italiano. Inoltre, la maggior parte degli articoli hanno trattato di soluzioni utili all’equipe interdisciplinare intra o extra ospedaliera oppure solo alla figura medica. Un numero minore di articoli rinvenuti ha invece focalizzato l’attenzione sulla figura infermieristica nella gestione delle tecnologie. Infine, la revisione si è concentrata sull’uso delle soluzioni digitali in contesti non specialistici, ma significativi per la gestione dell’emergenza sanitaria.
Le ricerche future dovrebbero essere orientate a valutare l’introduzione di percorsi di formazione infermieristica sulla tecnologia utile all’assistenza e ad esplorare le potenzialità del ruolo infermieristico nella telesalute. La telesalute ha infatti importanti potenzialità, anche in Italia, per la risposta sanitaria alle emergenze in termini di preparedness, nelle fasi di pianificazione, coordinamento e comunicazione, diagnosi tempestiva, valutazione e risposta.
BIBLIOGRAFIA
- Annis, T., Pleasants, S., Hultman, G., Lindemann, E., Thompson, J.A., Billecke, S., Badlani, S., Melton, G.B., 2020. Rapid implementation of a COVID-19 remote patient monitoring program. J. Am. Med. Inform. Assoc. 27, 1326–1330. https://doi.org/10.1093/jamia/ocaa097
- Bae, Y.S., Kim, K.H., Choi, S.W., Ko, T., Jeong, C.W., Cho, B., Kim, M.S., Kang, E., 2020. Information Technology–Based Management of Clinically
- Healthy COVID-19 Patients: Lessons From a Living and Treatment Support Center Operated by Seoul National University Hospital. J. Med. Internet Res. 22, e19938. https://doi.org/10.2196/19938
- Bains, J., Greenwald, P.W., Mulcare, M.R., Leyden, D., Kim, J., Shemesh, A.J., Bodnar, D., Farmer, B., Steel, P., Tanouye, R., Kim, J.W., Lame, M., Sharma, R., 2020. Utilizing Telemedicine in a Novel Approach to COVID-19 Management and Patient Experience in the Emergency Department. Telemed. E-Health tmj.2020.0162. https://doi.org/10.1089/tmj.2020.0162
- Behar, J., Liu, C., Tsutsui, K., Corino, V., Singh, J., Pimentel, M., Karlen, W., Warrick, P., Zaunseder, S., Andreotti, F., Osipov, M., McSharry, P., Kotzen, K., Clifford, C., 2020. Remote health monitoring in the time of COVID-19.
- Bokolo Anthony Jnr., 2020. Use of Telemedicine and Virtual Care for Remote Treatment in Response to COVID-19 Pandemic. J. Med. Syst. 44, 132. https://doi.org/10.1007/s10916-020-01596-5
- Bruni, T., Lalvani, A., Richeldi, L., 2020. Telemedicine-enabled Accelerated Discharge of Patients Hospitalized with COVID-19 to Isolation in Repurposed Hotel Rooms. Am. J. Respir. Crit. Care Med. 202, 508–510. https://doi.org/10.1164/rccm.202004-1238OE
- Burkoski, V., Yoon, J., 2019. Smartphone Technology: Enabling Prioritization of Patient Needs and Enhancing the Nurse-Patient Relationship. Nurs. Leadersh. 32.
- Caetano, R., Silva, A.B., Guedes, A.C.C.M., Paiva, C.C.N. de, Ribeiro, G. da R., Santos, D.L., Silva, R.M. da, 2020. Desafios e oportunidades para telessaúde em tempos da pandemia pela COVID-19: uma reflexão sobre os espaços e iniciativas no contexto brasileiro. Cad. Saúde Pública 36, e00088920. https://doi.org/10.1590/0102-311×00088920
- Centers for Disease Control and Prevention, 2020. COVID-19, disponibile al link https://www.cdc.gov/coronavirus/2019-ncov/index.html (consultato in data 15 gennaio 2021)
- Chou, E., Hsieh, Y.-L., Wolfshohl, J., Green, F., Bhakta, T., 2020. Onsite telemedicine strategy for coronavirus (COVID-19) screening to limit exposure in ED. Emerg. Med. J. 37, 335–337. https://doi.org/10.1136/emermed-2020-209645
- Cormi, C., Chrusciel, J., Laplanche, D., Dramé, M., Sanchez, S., 2020. Telemedicine in nursing homes during the COVID 19 outbreak: A star is born (again). Geriatr. Gerontol. Int. 20, 646–647. https://doi.org/10.1111/ggi.13934
- De Cola, M.C., Maresca, G., D’Aleo, G., Carnazza, L., Giliberto, S., Maggio, M.G., Bramanti, A., Calabrò, R.S., 2020. Teleassistance for frail elderly people: A usability and customer satisfaction study. Geriatr. Nur. (Lond.) 41, 463–467. https://doi.org/10.1016/j.gerinurse.2020.01.019
- Dewar, S., Lee, P.G., Suh, T.T., Min, L., 2020. Uptake of Virtual Visits in A Geriatric Primary Care Clinic During the COVID 19 Pandemic. J. Am. Geriatr. Soc. 68, 1392–1394. https://doi.org/10.1111/jgs.16534
- Doshi, A., Platt, Y., Dressen, J.R., Matthews, B.K., Siy, J.C., 2020. Keep Calm and Log On: Telemedicine for COVID-19 Pandemic Response. J. Hosp. Med. 15, 301–304. https://doi.org/10.12788/jhm.3419
- Edward, K.-L., Garvey, L., Aziz Rahman, M., 2020. Wearable activity trackers and health awareness: Nursing implications. Int. J. Nurs. Sci. 7, 179–183. https://doi.org/10.1016/j.ijnss.2020.03.006
- Fagherazzi, G., Goetzinger, C., Rashid, M.A., Aguayo, G.A., Huiart, L., 2020. Digital Health Strategies to Fight COVID-19 Worldwide: Challenges, Recommendations, and a Call for Papers. J. Med. Internet Res. 22, e19284. https://doi.org/10.2196/19284
- Fang, J., Liu, Y.T., Lee, E.Y., Yadav, K., 2020. Telehealth Solutions for In-hospital Communication with Patients Under Isolation During COVID-19.
- The western journal of emergency medicine, 21(4), 801–806. https://doi.org/10.5811/westjem.2020.5.48165
- Fenton, M.E., Wasko, K., Behl, V., Froh, J., Schmalenberg, M., 2020. An Expanded COVID-19 Telemedicine Intermediate Care Model Using Repurposed Hotel Rooms. Am. J. Respir. Crit. Care Med. 202, 1190–1192. https://doi.org/10.1164/rccm.202007-2902LE
- Filia, A., Urdiales, A.M., Rota, M.C., 2020. Guida per la ricerca e gestione dei contatti (contact tracing) dei casi di COVID-19. Disponibile al link: https://www.iss.it/documents/20126/0/Rapporto+ISS+COVID-19+53_2020.pdf/297291bd-ff0e-54e8-dbbb-c7f62a4e7c37?t=1593158956057. Consultato in data 15 gennaio 2021.
- Fisk, M., Livingstone, A., Pit, S.W., 2020. Telehealth in the Context of COVID-19: Changing Perspectives in Australia, the United Kingdom, and the United States. J. Med. Internet Res. 22, e19264. https://doi.org/10.2196/19264
- Ford, D., Harvey, J.B., McElligott, J., King, K., Simpson, K.N., Valenta, S., Warr, E.H., Walsh, T., Debenham, E., Teasdale, C., Meystre, S., Obeid, J.S., Metts, C., Lenert, L.A., 2020. Leveraging health system telehealth and informatics infrastructure to create a continuum of services for COVID-19 screening, testing, and treatment. J. Am. Med. Inform. Assoc. 27, 1871–1877. https://doi.org/10.1093/jamia/ocaa157
- Golinelli, D., Boetto, E., Carullo, G., Nuzzolese, A.G., Landini, M.P., Fantini, M.P., 2020. Adoption of Digital Technologies in Health Care During the COVID-19 Pandemic: Systematic Review of Early Scientific Literature. J. Med. Internet Res. 22, e22280. https://doi.org/10.2196/22280
- Gossen, A., Mehring, B., Gunnell, B.S., Rheuban, K.S., Cattell-Gordon, D.C., Enfield, K.B., Sifri, C.D., 2020. The Isolation Communication Management System. A Telemedicine Platform to Care for Patients in a Biocontainment Unit. Ann. Am. Thorac. Soc. 17, 673–678. https://doi.org/10.1513/AnnalsATS.202003-261IP
- Harris, D.A., Archbald-Pannone, L., Kaur, J., Cattell-Gordon, D., Rheuban, K.S., Ombres, R.L., Albero, K., Steele, R., Bell, T.D., Mutter, J.B., 2020. Rapid Telehealth-Centered Response to COVID-19 Outbreaks in Postacute and Long-Term Care Facilities. Telemed. E-Health tmj.2020.0236. https://doi.org/10.1089/tmj.2020.0236
- Hollander, J.E., Carr, B.G., 2020. Virtually Perfect? Telemedicine for Covid-19. N. Engl. J. Med. 382, 1679–1681. https://doi.org/10.1056/NEJMp2003539
- Jiménez-Rodríguez, D., Santillán García, A., Montoro Robles, J., Rodríguez Salvador, M. del M., Muñoz Ronda, F.J., Arrogante, O., 2020. Increase in Video Consultations During the COVID-19 Pandemic: Healthcare Professionals’ Perceptions about Their Implementation and Adequate Management. Int. J. Environ. Res. Public. Health 17, 5112. https://doi.org/10.3390/ijerph17145112
- Judson, T.J., Odisho, A.Y., Neinstein, A.B., Chao, J., Williams, A., Miller, C., Moriarty, T., Gleason, N., Intinarelli, G., Gonzales, R., 2020. Rapid design and implementation of an integrated patient self-triage and self-scheduling tool for COVID-19. J. Am. Med. Inform. Assoc. 27, 860–866. https://doi.org/10.1093/jamia/ocaa051
- Mahmood, S., Hasan, K., Colder Carras, M., Labrique, A., 2020. Global Preparedness Against COVID-19: We Must Leverage the Power of Digital Health. JMIR Public Health Surveill. 6, e18980. https://doi.org/10.2196/18980
Ministero della Salute, 2008. TELEMEDICINA Linee di indirizzo nazionali. - Monaghesh, E., Hajizadeh, A., 2020. The role of telehealth during COVID-19 outbreak: a systematic review based on current evidence. BMC Public Health 20, 1193. https://doi.org/10.1186/s12889-020-09301-4
- Ohannessian, R., 2015. Telemedicine: Potential applications in epidemic situations. Eur. Res. Telemed. Rech. Eur. En Télémédecine 4, 95–98. https://doi.org/10.1016/j.eurtel.2015.08.002
- Omboni, S., 2020. Telemedicine During the COVID-19 in Italy: A Missed Opportunity? Telemed. E-Health 26, 973–975. https://doi.org/10.1089/tmj.2020.0106
on behalf of COVID-19 Evidence and Recommendations Working Group, Gao, Y., Liu, R., Zhou, Q., Wang, X., Huang, L., Shi, Q., Wang, Z., Lu, S., Li, W., Ma, Y., Luo, X., Fukuoka, T., Ahn, H.S., Lee, M.S., Luo, Z., Liu, E., Chen, Y., Shu, C., Tian, D., 2020. Application of telemedicine during the coronavirus disease epidemics: a rapid review and meta-analysis. Ann. Transl. Med. 8, 626–626. https://doi.org/10.21037/atm-20-3315 - Peine, A., Paffenholz, P., Martin, L., Dohmen, S., Marx, G., Loosen, S.H., 2020. Telemedicine in Germany During the COVID-19 Pandemic: Multi-Professional National Survey. J. Med. Internet Res. 22, e19745. https://doi.org/10.2196/19745
- Poncette, A.-S., Mosch, L., Spies, C., Schmieding, M., Schiefenhövel, F., Krampe, H., Balzer, F., 2020. Improvements in Patient Monitoring in the Intensive Care Unit: Survey Study. J. Med. Internet Res. 22, e19091. https://doi.org/10.2196/19091
- Presentazione delle iniziative eHealth in Italia, 2011.
- Reeves, J.J., Hollandsworth, H.M., Torriani, F.J., Taplitz, R., Abeles, S., Tai-Seale, M., Millen, M., Clay, B.J., Longhurst, C.A., 2020. Rapid response to COVID-19: health informatics support for outbreak management in an academic health system. J. Am. Med. Inform. Assoc. 27, 853–859. https://doi.org/10.1093/jamia/ocaa037
- Rezza, G., Bella, A., Riccardo, F., Pezzotti, P., 2020. Pandemia di COVID-19.
- Risling, T., 2017. Educating the nurses of 2025: Technology trends of the next decade. Nurse Educ. Pract. 22, 89–92. https://doi.org/10.1016/j.nepr.2016.12.007
- Rouleau, G., Gagnon, M.-P., Côté, J., Payne-Gagnon, J., Hudson, E., Dubois, C.-A., 2017. Impact of Information and Communication Technologies on Nursing Care: Results of an Overview of Systematic Reviews. J. Med. Internet Res. 19, e122. https://doi.org/10.2196/jmir.6686
- Scott Kruse, C., Karem, P., Shifflett, K., Vegi, L., Ravi, K., Brooks, M., 2018. Evaluating barriers to adopting telemedicine worldwide: A systematic review. J. Telemed. Telecare 24, 4–12. https://doi.org/10.1177/1357633X16674087
- Shah, N., Martin, G., Archer, S., Arora, S., King, D., Darzi, A., 2019. Exploring mobile working in healthcare: Clinical perspectives on transitioning to a mobile first culture of work. Int. J. Med. Inf. 125, 96–101. https://doi.org/10.1016/j.ijmedinf.2019.03.003
- Silven, A.V., Petrus, A.H.J., Villalobos-Quesada, M., Dirikgil, E., Oerlemans, C.R., Landstra, C.P., Boosman, H., van Os, H.J.A., Blanker, M.H., Treskes, R.W., Bonten, T.N., Chavannes, N.H., Atsma, D.E., Teng, Y.K.O., 2020. Telemonitoring for Patients With COVID-19: Recommendations for Design and Implementation. J. Med. Internet Res. 22, e20953. https://doi.org/10.2196/20953
- Sivan, M., Halpin, S., Hollingworth, L., Snook, N., Hickman, K., Clifton, I., 2020. Development of an integrated rehabilitation pathway for individuals recovering from COVID-19 in the community. J. Rehabil. Med. 52, jrm00089. https://doi.org/10.2340/16501977-2727
- Smith, A.C., Thomas, E., Snoswell, C.L., Haydon, H., Mehrotra, A., Clemensen, J., Caffery, L.J., 2020. Telehealth for global emergencies: Implications for coronavirus disease 2019 (COVID-19). J. Telemed. Telecare 26, 309–313. https://doi.org/10.1177/1357633X20916567
- Sossai, P., Uguccioni, S., Casagrande, S., 2020. Telemedicine and the 2019 coronavirus (SARS CoV 2). Int. J. Clin. Pract. 74. https://doi.org/10.1111/ijcp.13592
- Srinivasan, S.R., 2020. Tele-ICU in the Age of COVID-19: Built for This Challenge. J. Nutr. Health Aging 24, 536–537. https://doi.org/10.1007/s12603-020-1376-6
- Tahan, H.M., 2020. Essential Case Management Practices Amidst the Novel Coronavirus Disease 2019 (COVID-19) Crisis: Part 1 Tele-Case Management, Surge Capacity, Discharge Planning, and Transitions of Care. Prof. Case Manag. Publish Ahead of Print. https://doi.org/10.1097/NCM.0000000000000454
- Ting, D.S.W., Carin, L., Dzau, V., Wong, T.Y., 2020. Digital technology and COVID-19. Nat. Med. 26, 459–461. https://doi.org/10.1038/s41591-020-0824-5
- Wijesooriya, N.R., Mishra, V., Brand, P.L.P., Rubin, B.K., 2020. COVID-19 and telehealth, education, and research adaptations. Paediatr. Respir. Rev. 35, 38–42. https://doi.org/10.1016/j.prrv.2020.06.009
- Wosik, J., Fudim, M., Cameron, B., Gellad, Z.F., Cho, A., Phinney, D., Curtis, S., Roman, M., Poon, E.G., Ferranti, J., Katz, J.N., Tcheng, J., 2020. Telehealth transformation: COVID-19 and the rise of virtual care. J. Am. Med. Inform. Assoc. 27, 957–962. https://doi.org/10.1093/jamia/ocaa067
- Yordanov, Y., Dechartres, A., Lescure, X., Apra, C., Villie, P., Marchand-Arvier, J., Debuc, E., Dinh, A., Jourdain, P., On Behalf Of The AP-HP / Universities / Inserm COVID-19 Research Collaboration, 2020. Covidom, a Telesurveillance Solution for Home Monitoring Patients With COVID-19. J. Med. Internet Res. 22, e20748. https://doi.org/10.2196/20748
- Zamberg, I., Manzano, S., Posfay-Barbe, K., Windisch, O., Agoritsas, T., Schiffer, E., 2020. A Mobile Health Platform to Disseminate Validated Institutional Measurements During the COVID-19 Outbreak: Utilization-Focused Evaluation Study. JMIR Public Health Surveill. 6, e18668. https://doi.org/10.2196/18668
Silvia Ronchi
Direzione Professioni Sanitarie, Corso di Laurea in Infermieristica, Fondazione IRCCS Ca’ Granda Ospedale Maggiore Policlinico, Milano
Directorate of Nursing Profession, BSc in Nursing, Fondazione IRCCS Ca’ Granda Ospedale Maggiore Policlinico, Milan (Italy)
Roberta Carluccio
Direzione Professioni Sanitarie, Corso di Laurea in Infermieristica, Fondazione IRCCS Ca’ Granda Ospedale Maggiore Policlinico, Milano
Directorate of Nursing Profession, BSc in Nursing, Fondazione IRCCS Ca’ Granda Ospedale Maggiore Policlinico, Milan (Italy)
Roberto Milos
Direzione Professioni Sanitarie, Corso di Laurea in Infermieristica, Fondazione IRCCS Ca’ Granda Ospedale Maggiore Policlinico, Milano
Directorate of Nursing Profession, BSc in Nursing, Fondazione IRCCS Ca’ Granda Ospedale Maggiore Policlinico, Milan (Italy)
Stefania Rancati
Direzione Professioni Sanitarie, Corso di Laurea in Infermieristica, Fondazione IRCCS Ca’ Granda Ospedale Maggiore Policlinico, Milano
Directorate of Nursing Profession, BSc in Nursing, Fondazione IRCCS Ca’ Granda Ospedale Maggiore Policlinico, Milan (Italy)
Ivana Maria Rosi
Direzione Professioni Sanitarie, Corso di Laurea in Infermieristica, Fondazione IRCCS Ca’ Granda Ospedale Maggiore Policlinico, Milano
Directorate of Nursing Profession, BSc in Nursing, Fondazione IRCCS Ca’ Granda Ospedale Maggiore Policlinico, Milan (Italy)
Roberto Accardi