07 Nov Lavoro d’equipe nella riabilitazione precoce: un caso clinico
Teamwork in early rehabilitation: A clinical case

SINTESI
Scopo del presente lavoro è quello di presentare un caso clinico per evidenziare l’importanza della collaborazione delle varie figure professionali fin dall’inizio della presa in carico del paziente, quali: l’ortopedico, l’infermiere, il fisiatra, il fisioterapista, dando particolare rilievo alla stretta collaborazione nella fase riabilitativa iniziale, tra l’Infermiere e il Fisioterapista, fase spesso poco considerata, ma di grande importanza per il raggiungimento di un buon risultato post chirurgico.
Caso clinico: Dopo tenorafia del tendine estensore e fin dal primo giorno di riabilitazione, quindi osservando le indicazioni che aveva dato il chirurgo alla dimissione sulla mobilizzazione e sul carico dopo 21 giorni dall’intervento, dopo rimozione della medicazione e della stecca di Zimmer, l’infermiere e il fisioterapista, si prendono carico del paziente, attuando procedure di collaborazione d’equipe mirate ad avviare la riabilitazione precoce, procedura che, se applicata nella prima fase riabilitativa, consente di limitare le aderenze e facilitare lo scorrimento tendineo. Nel presente lavoro, dopo aver revisionato la letteratura, vengono indicate le principali tecniche riabilitative e di medicazioni avanzate. L’infermiere tramite l’utilizzo di medicazioni avanzate, riesce in pochi giorni a rendere la ferita chirurgica asciutta, pulita e in ordine per consentire man mano al fisioterapista, progressivamente, di andare a lavorare sulla cicatrice, tramite l’utilizzo di laser e ultrasuoni per ridurre il dolore e l’edema, per poi massaggiarla, per evitare la formazione delle aderenze cicatriziali. Ciò consente di accorciare i tempi di recupero funzionale della mano e del dito operato nella fase riabilitativa precoce, e soprattutto permette al fisioterapista di attuare la mobilizzazione attiva e passiva del dito e del tendine, procedura molto importante soprattutto nella fase iniziale. Difatti nel caso clinico in questione, si evince che con questa collaborazione iniziale tra le due figure professionali, non vi è stata la formazione delle aderenze cicatriziali, che diversamente ne avrebbero ostacolato il decorso riabilitativo, prolungando i tempi di guarigione, evitando lunghi periodi di fisioterapia da parte del paziente, riducendone anche i costi e migliorandone progressivamente anche l’aspetto psicologico. Questo, difatti, è di fondamentale importanza quando l’evento lesivo scatena quadri reattivi in grado di condizionare il processo di riabilitazione, ed è quindi altrettanto importante cogliere al più presto quegli aspetti relazionali del paziente che possano far sospettare l’insorgere di varie problematiche. Un altro aspetto importante è stato la gestione del dolore, tramite l’uso di fans nella fase pre/riabilitativa di fkt che, associata a laser e ultrasuoni in acqua, ne ha agevolato in maniera positiva il decorso riabilitativo, riducendo progressivamente l’edema, consentendo una fisiokinesi terapia attiva e passiva più tollerabile da parte del paziente, e un operato più fluido da parte del fisioterapista, con lo scopo d’incentivare l’utilizzo della mano più precocemente possibile nell’attività quotidiana. Parole Chiave: Lesione Tendine estensore mano, riabilitazione, dolore, aderenze cicatriziali, laser ultrasuoni, rigidità articolare, rumore articolare.
ABSTRAT
This work describes aclinical case aimed to highlight the importance of the collaboration of the various professional figures from the beginning of taking care of the patient, such as: the orthopedist, the nurse, the physiatrist, especially giving particular importance to the close collaboration in the initial rehabilitation phase, between the nurse and the physiotherapist, a phase that is often under-considered, but of great importance for achieving a good post-surgical result.
Clinical case: After tenorraphy of the extensor tendon and from the first day of rehabilitation, then observing the indications that the surgeon had given to the discharge on mobilization and loading after 21 days from the surgery, after removal of the dressing and the stick of Zimmer, the nurse and the physiotherapist takes care of the patient, implementing team collaboration procedures aimed at initiating early rehabilitation, a procedure that, if applied in the first rehabilitation phase, allows limiting adhesions and facilitating tendon sliding. In the present work, after having reviewed the literature, the main rehabilitation techniques and advanced medications are indicated.
The nurse, through the use of advanced dressings, manages in a few days to make the surgical wound dry, clean and in order to gradually allow the physiotherapist, gradually, to go to work on the scar, through the use of laser and ultrasound to reduce pain and edema, and then massage it to avoid scar formation. This allows to shorten the time of functional recovery of the hand and finger operated in the early rehabilitation phase, and above all allows the physiotherapist to implement the active and passive mobilization of the finger and the tendon, a very important procedure especially in the initial phase. In fact, in the clinical case in question, it is clear that with this initial collaboration between the two professional figures, there was no formation of scar adhesions, which otherwise would have hindered the rehabilitation course, prolonging the healing times, avoiding long periods of physiotherapy on the part of the patient, also reducing the costs and progressively improving the psychological aspect.
The contribution of the psychologist, in fact, is of fundamental importance when the injurious event unleashes reactive frameworks capable of conditioning the rehabilitation process, and it is therefore equally important to grasp as soon as possible those relational aspects of the patient that can make suspect arise of various problems. Another important aspect was the management of pain, through the use of fans in the pre / rehabilitative phase of fkt that, associated with laser and ultrasound in water, has positively facilitated the rehabilitation course, progressively reducing edema, allowing a more tolerable active and passive physiotherapy of the patient, and a smoother operation by the physiotherapist, with the aim of encouraging the use of the hand as early as possible in daily activity. Keywords: Extensor tendon injury hand, rehabilitation, pain, scar adhesions, laser ultrasound, articular rigidity, articular noise.
INTRODUZIONE
Il presente contributo descrive un caso clinico. Nel caso clinico in questione, intendiamo far emergere che alla base di tutto vi è comunque un intervento eseguito con successo, attuato da specialisti esperti della Chirurgia della mano.
Caso Clinico:
Dopo aver fatto una corretta diagnosi preceduta da indagine e referto radiologico, hanno eseguito in anestesia locale con accurata emostasi secondo le loro linee guida, un intervento di tendinorrafia del tendine estensore, in paziente giovane di 38 anni con ferita lacero contusa da taglio procurata da flessibile, che aveva procurato la lesione subtotale tendinea dell’estensore al 3 raggio del terzo dito della mano sinistra, con fratture multiple composte, della base e della testa della falange intermedia, con risultato finale positivo e privo di complicanze post operatorie.
L’intervento è stato eseguito in anestesia locale e in sala operatoria dall’equipe chirurgica, preceduto da profilassi antibiotica e antisepsi; dopo accurata emostasi dell’arto, lo specialista procedeva all’intervento con esplorazione della ferita, successivamente veniva suturata la lesione subtotale del tendine estensore, che garantisce una buona tenuta alla trazione e un ingombro ridotto per consentire lo scivolamento del tendine. In questo caso clinico è stata eseguita una sutura tendinea con tecnica a sutura perduta con filo 0,4 sintetico non riassorbibile con sutura di Kleinert (a tragitto incrociato sulle due estremità). Per concludere veniva eseguita sutura estetica con filo riassorbibile 0,3 e posizionata stecca di Zimmer per 3 settimane per immobilizzare il dito operato, procedura indicata in caso di fratture composte della falange delle ossa delle dita, fissata correttamente da una medicazione. Poi veniva posizionata un’apposita fascia elastica della misura adeguata per mantenere arto in scarico per alleviare l’edema.
Dopo tendinorrafia, sono molto importanti le corrette indicazioni da parte del chirurgo specialista sui tempi di immobilizzazione del tendine, cui bisogna attenersi scrupolosamente. Dopo 21 giorni rimozione medicazione e stecca di Zimmer con inizio fisiokinesiterapia (fkt) senza carichi per i primi 15 giorni. Informazioni necessarie a garantire la qualità e la continuità del trattamento riabilitativo, mentre è compito del fisiatra, oltre all’impostazione e al controllo generale del trattamento, la valutazione finale del danno, tramite i dati derivati da bilanci peculiari (cutaneo, articolare, muscolare, osseo, neurologico ecc..) in modo da definire le potenzialità residue della mano e, interagendo con il chirurgo, valutare le eventuali ulteriori possibilità di trattamento. Diversamente, se le indicazioni di immobilizzazione sono per lunghi periodi (30-40 giorni), dopo la rimozione della stecca, si va incontro a ritardo nell’attuare un corretto e precoce approccio riabilitativo da parte del fisioterapista, in quanto l’edema e la flogosi conducono a complicanze della ferita chirurgica e a esiti distrofici, aventi come esito funzionale rigidità e limitazione della mobilità articolare molto difficile da ridurre, con la formazione di gravi aderenze tendinee che limitano la mobilità articolare attiva e passiva; a distanza minima di tre mesi dalla tenorrafia primaria, talvolta è necessario programmare un intervento di tenolisi che consiste nella liberazione dei tendini dalle aderenze che ne limitano lo scorrimento, prolungando ulteriormente i tempi di guarigione e i trattamenti fisioterapici, aumentando anche il costo della spesa sanitaria, peggiorando anche l’umore del paziente, che vorrebbe in tempi più brevi possibili dei buoni risultati. Da recenti studi si è visto che il peso di questo tipo di trauma non è dovuto solo alla gravità dell’infortunio ma anche a problemi organizzativi. La rete di emergenza potrebbe avere problemi su dove portare i pazienti con un grave trauma alle mani a causa della mancanza di consapevolezza in merito alla disponibilità di specialisti esperti per la chirurgia della mano. Spesso i pazienti vengono trattati prima di tutto nell’emergenza chirurgica generale e solo successivamente inoltrati a un micro-chirurgo. Questa incertezza può causare ritardi nella cura e nel trattamento. I centri di trauma delle mani dovrebbero funzionare in una rete che sfrutti gli effetti di sinergia ottimizzando le strutture di cura, istituendo un registro del trauma delle mani in modo da fornire dati più dettagliati. Buoni esempi per una tale rete in Europa sono “FESUM” in Francia, Belgio e Svizzera, nonché il progetto pilota “Hand trauma Alliance” in Germania.
Questa recente indagine è stata fatta con lo scopo di stimare i tassi d’incidenza delle lesioni degli arti superiori e di fornire una panoramica delle diagnosi più frequenti e soprattutto per contribuire alla valutazione delle lesioni o traumi della mano, sulla popolazione e sul sistema sanitario Italiano. Questi dati porteranno a valutare il costo degli infortuni e valutare il beneficio degli interventi preventivi e della pianificazione dell’organizzazione sanitaria, attraverso un accurato lavoro di equipe.
Medicazione Avanzata in paziente con lesione tendinea riparata chirurgicamente:
Il trattamento riabilitativo post chirurgico deve essere gestito in maniera intelligente, così da permettere ai tessuti di guarire e ripristinare il più rapidamente possibile le funzioni della parte interessata. Questa accurata e attenta gestione inizia con la corretta applicazione della medicazione da parte dell’infermiere. Per una ferita, lo scopo del trattamento è quello di ripristinare la sua funzione. È necessario prevenire l’infezione, recuperando le parti danneggiate e promuovendo la guarigione primaria. Lo scopo della chiusura primaria della ferita chirurgica è quello di ottenere una guarigione precoce e prevenire le infezioni, la formazione di materiale con fondo fibrinoso, l’edema e l’eccessiva formazione di cicatrice detta anche aderenza cicatriziale. “Non esiste una singola medicazione adatta a tutti i tipi di ferita né tantomeno a tutte le fasi di una ferita stessa” (Turner 1984). Pertanto la medicazione è una tecnica atta a curare, proteggere una ferita, allo scopo di favorirne la riparazione e ricondurla ad uno stato di normalità.
Il Debridment, ovvero sbrigliamento, è una tecnica medica e infermieristica che prevede la rimozione di tessuto lacerato, devitalizzato o contaminato. In presenza di escara lo sbrigliamento deve essere fatto solo in presenza di eritema o cattivo odore. L’escara può essere rimossa con medicazioni a base di idrocolloidi, idrogel, o collagenasi che favoriscono l’autolisi. Nel nostro caso abbiamo usato collagenasi, tali medicazioni sono composte da una matrice a base di amido oppure da collagene bovino e cellulosa ossidata rigenerata, in associazione tra di loro. All’interno della ferita, la presenza di collagene esogeno viene utilizzato dalle altre popolazioni cellulari deputate alla riparazione tessutale come scaffold, cioè come impalcatura sulla quale costruire tutta l’architettura del tessuto di granulazione. Sottoforma di unguento e indicate in ferite non infette, granuleggianti e moderatamente essudanti, in ferite più o meno ricoperte da tessuto fibrinoso, previa detersione con soluzione fisiologica.
Il Ruolo dell’infermiere nella prima fase di riabilitazione è di notevole importanza, soprattutto per la valutazione e gestione della ferita chirurgica; fase talvolta spesso poco considerata, ma utile se viene attuata entro i tempi utili. Scaduti i giorni di immobilizzazione l’infermiere andrà a rimuovere la medicazione e dopo una corretta analisi della ferita procederà a effettuare le medicazioni, che in base al tipo di lesione progressivamente procede a delle variazioni della medicazione, se necessario anche più volte nell’arco della giornata, fino a raggiungere i risultati prefissati e in pochi giorni.
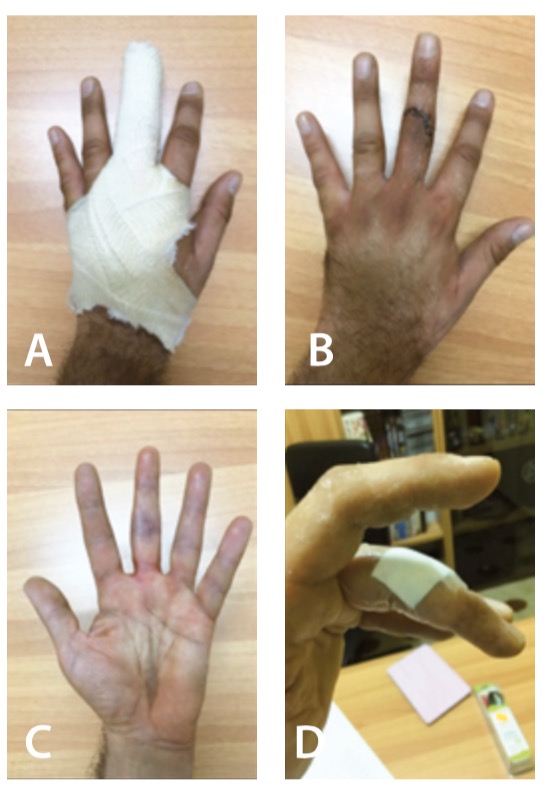 Figura 1 (A,B,C,D). Medicazione e analisi della ferita chirurgica da intervento di tendinorrafia estensore nella fase iniziale di riabilitazione del terzo dito terzo raggio falange intermedia mano sinistra, che si presenta con una marcata rigidità articolare, come a bacchetta di tamburo, con una cicatrice pulita e priva di segni di flogosi, si presenta edematosa e dolente alla mobilizzazione. Si esegue detersione del letto della ferita con soluzione fisiologica tramite l’azione meccanica della siringa con ago montato per assicurare un lavaggio più accurato. Alla prima valutazione, essendo considerata una ferita chirurgica cui i margini della ferita sono a stretto contatto, viene praticata una medicazione semplice a piatto cerotto medicato.
Figura 1 (A,B,C,D). Medicazione e analisi della ferita chirurgica da intervento di tendinorrafia estensore nella fase iniziale di riabilitazione del terzo dito terzo raggio falange intermedia mano sinistra, che si presenta con una marcata rigidità articolare, come a bacchetta di tamburo, con una cicatrice pulita e priva di segni di flogosi, si presenta edematosa e dolente alla mobilizzazione. Si esegue detersione del letto della ferita con soluzione fisiologica tramite l’azione meccanica della siringa con ago montato per assicurare un lavaggio più accurato. Alla prima valutazione, essendo considerata una ferita chirurgica cui i margini della ferita sono a stretto contatto, viene praticata una medicazione semplice a piatto cerotto medicato.
Trattamento della cicatrice dopo il primo giorno fisiokinesi terapia attiva e passiva.
Dopo aver effettuato il primo trattamento di fkt attiva e passiva, durante la mobilizzazione il fisioterapista viene ostacolato nel proseguo del suo lavoro dalla formazione di deiscenza della ferita chirurgica.
Con la collaborazione dell’infermiere e la variazione di medicazioni avanzate progressivamente nel giro di tre giorni vi è un graduale miglioramento della ferita fino alla guarigione della cicatrice, che permetterà al fisioterapista di operare in maniera migliore soprattutto nella prima fase riabilitativa, riuscendo in solo 8 sedute di fkt attiva e passiva ad avere risultati ottimali.
La terapia occupazionale svolge un ruolo significativo nel ripristino delle funzioni della mano dopo la riparazione chirurgica nelle lacerazioni del tendine estensore della mano. Per ottenere il massimo range di movimento attivo, prevenire l’attenuazione dei tendini e massimizzare il recupero funzionale.
I chirurghi e i terapisti dovrebbero preoccuparsi di aumentare la mobilità funzionale della mano con un programma di movimento controllato in anticipo.
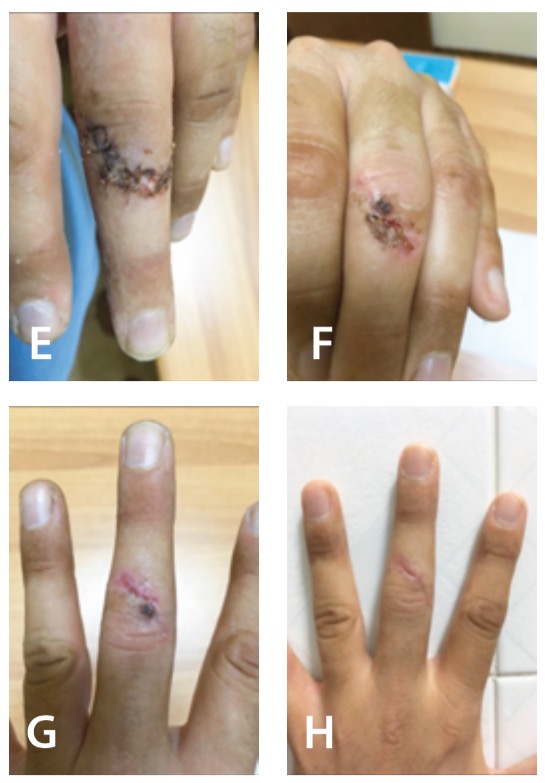 Figura 2 (E) Per la medicazione dei giorni successivi si effettua rimozione punti di sutura riassorbibili mediante procedura meccanica di sbrigliamento, data l’inizio della riabilitazione precoce sia attiva e soprattutto passiva da parte del terapista, la ferita ha avuto delle complicazioni che hanno indirizzato l’infermiere ad eseguire medicazioni complesse, anche più volte al giorno. Sulla deiscenza che non è altro che un’interruzione totale o parziale dei bordi della ferita ,si applica garza impregnata nel primo pomeriggio, queste garze poste direttamente a contatto con la ferita, aiutano a controllare la crescita batterica e promuovono un ambiente umido ideale per la guarigione precoce della lesione. Invece per la mattina e la sera si esegue medicazione con collagenasi e cloramfenicolo, per promuovere lo sbrigliamento del tessuto necrotico esteso in ambiente umido. Questo contiene l’enzima collagenatico clostridiopepsidasi A e proteasi, utile per la detersione enzimatica delle lesioni da decubito necrotiche e stimolante per la formazione di tessuto granuleggiante. Uno strato di collagenasi unguento di circa 2mm di spessore deve essere applicato con la medicazione o direttamente sull’area leggermente inumidita, anche 2 volte al giorno. Coprire la superficie della lesione per assicurare il contatto. Non è necessario applicare un abbondante strato di prodotto sulla lesione per assicurare il contatto, poiché questo non favorisce il progredire della detersione. Nella figura (F) seguendo questo trattamento si è ottenuto un miglioramento della ferita con meno tessuto necrotico presente, nei giorni successivi come si vede nella figura (H) c’è stata una graduale progressione risolutiva nella guarigione della cicatrice, che ha permesso al terapista di attuare una mobilizzazione precoce per prevenire la formazione di aderenze cicatriziali che rappresentano la principale causa di rigidità articolare. Questo gli ha permesso di effettuare anche un massaggio precoce della cicatrice, per via topica tramite pomata che ne ha limitato la formazione di aderenze.
Figura 2 (E) Per la medicazione dei giorni successivi si effettua rimozione punti di sutura riassorbibili mediante procedura meccanica di sbrigliamento, data l’inizio della riabilitazione precoce sia attiva e soprattutto passiva da parte del terapista, la ferita ha avuto delle complicazioni che hanno indirizzato l’infermiere ad eseguire medicazioni complesse, anche più volte al giorno. Sulla deiscenza che non è altro che un’interruzione totale o parziale dei bordi della ferita ,si applica garza impregnata nel primo pomeriggio, queste garze poste direttamente a contatto con la ferita, aiutano a controllare la crescita batterica e promuovono un ambiente umido ideale per la guarigione precoce della lesione. Invece per la mattina e la sera si esegue medicazione con collagenasi e cloramfenicolo, per promuovere lo sbrigliamento del tessuto necrotico esteso in ambiente umido. Questo contiene l’enzima collagenatico clostridiopepsidasi A e proteasi, utile per la detersione enzimatica delle lesioni da decubito necrotiche e stimolante per la formazione di tessuto granuleggiante. Uno strato di collagenasi unguento di circa 2mm di spessore deve essere applicato con la medicazione o direttamente sull’area leggermente inumidita, anche 2 volte al giorno. Coprire la superficie della lesione per assicurare il contatto. Non è necessario applicare un abbondante strato di prodotto sulla lesione per assicurare il contatto, poiché questo non favorisce il progredire della detersione. Nella figura (F) seguendo questo trattamento si è ottenuto un miglioramento della ferita con meno tessuto necrotico presente, nei giorni successivi come si vede nella figura (H) c’è stata una graduale progressione risolutiva nella guarigione della cicatrice, che ha permesso al terapista di attuare una mobilizzazione precoce per prevenire la formazione di aderenze cicatriziali che rappresentano la principale causa di rigidità articolare. Questo gli ha permesso di effettuare anche un massaggio precoce della cicatrice, per via topica tramite pomata che ne ha limitato la formazione di aderenze.
La gestione del Dolore durante la fase riabilitativa precoce
Altro aspetto importante durante la prima fase riabilitativa è la gestione del dolore, ovvero lo stato in cui un individuo prova o riferisce grave malessere o sensazione di disagio.
In questo caso clinico, dolore correlato all’intervento di tendinorrafia del tendine estensore con frattura composta della base e della testa della falange intermedia del terzo dito della mano sinistra.
Lo strumento utilizzato nel post chirurgico per la valutazione del dolore è stata la scala numerica (NRS) acronimo di Numeriting Rating Scale, costituita da una linea e una serie di numeri da 0 a 10, o da 0 a 100) a intervalli costanti, nella quale 0 corrisponde a “nessun dolore” e 10 (oppure 100) a il “peggior dolore” che si possa immaginare.
 Nei primi dieci giorni per una migliore gestione del dolore, sono stati somministrati Paracetamolo 1000 mg a orari stabiliti 8:00-20:00 questo è un farmaco ad azione centrale con proprietà antidolorifica e antipiretica, senza effetti sul tratto gastroenterico, con scarsa interferenza, dose dipendente e reversibile, sulla aggregazione piastrinica. Inibisce il rilascio delle prostaglandine a livello del midollo spinale e influisce sui meccanismi serotoninergici dell’inibizione spinale del dolore. Il suo effetto antalgico è strettamente dose dipendente, ma deve essere utilizzato con massima attenzione nei soggetti con insufficienza epatica. I Fans un’ora prima del trattamento, sono farmaci antinfiammatori non steroidei. Agiscono inducendo una minor produzione di prostaglandine a livello centrale e periferico. Quando si somministrano questi farmaci occorre tener presente che hanno un’azione antiaggregante piastrinica. È necessaria molta cautela nei pazienti con gastropatia, coagulopatia o intolleranza accertata agli antinfiammatori non steroidei.
Nei primi dieci giorni per una migliore gestione del dolore, sono stati somministrati Paracetamolo 1000 mg a orari stabiliti 8:00-20:00 questo è un farmaco ad azione centrale con proprietà antidolorifica e antipiretica, senza effetti sul tratto gastroenterico, con scarsa interferenza, dose dipendente e reversibile, sulla aggregazione piastrinica. Inibisce il rilascio delle prostaglandine a livello del midollo spinale e influisce sui meccanismi serotoninergici dell’inibizione spinale del dolore. Il suo effetto antalgico è strettamente dose dipendente, ma deve essere utilizzato con massima attenzione nei soggetti con insufficienza epatica. I Fans un’ora prima del trattamento, sono farmaci antinfiammatori non steroidei. Agiscono inducendo una minor produzione di prostaglandine a livello centrale e periferico. Quando si somministrano questi farmaci occorre tener presente che hanno un’azione antiaggregante piastrinica. È necessaria molta cautela nei pazienti con gastropatia, coagulopatia o intolleranza accertata agli antinfiammatori non steroidei.
Si raccomanda la somministrazione di inibitori di pompa protonica. Invece in caso di dolore acuto superiore a 7, quindi di entità elevata si è somministrato un analgesico a base di oppiacei, in questo caso è stato utilizzato il tramadolo per via orale con discreto beneficio, in quanto agiscono su recettori specifici presenti sulla membrana del neurone. Questi seppure danno tanto beneficio, non sono privi di effetti collaterali; i più comuni sono nausea e vomito, depressione respiratoria, sedazione, prurito, allucinazioni, ritenzione urinaria e ipotensione.
La somministrazione di Fans (farmaci antiinfiammatori non steroidei) nel nostro caso l’ibuprofene 600 mg associata a laser e ultrasuoni in acqua, ne ha agevolato in maniera positiva il decorso riabilitativo, riducendo progressivamente l’edema, consentendo una fisiokinesi terapia passiva più tollerabile da parte del paziente, e un operato più fluido da parte del fisioterapista, con lo scopo di incentivare l’utilizzo della mano più precocemente possibile nell’attività quotidiana.
Raccomandazioni per gli Interventi alla mano
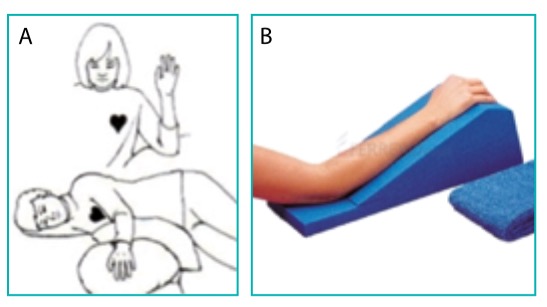
Per prevenire o ridurre il gonfiore, bisogna tenere la mano in posizione elevata sostenuta all’altezza del cuore con una benda al collo quando si esce in posizione ortostatica, oppure appoggiando la mano su cuscini quando vi è a casa in posizione di clinostatismo, come rappresentato nella figura A.
In alternativa può essere utilizzato un supporto sagomato come rappresentato nella figura B studiato per consentire una postura corretta nel trattamento dell’edema, la schiuma con la quale è realizzato non permette che scivoli.
 Trattamento riabilitativo da parte del fisioterapista nella fase precoce
Trattamento riabilitativo da parte del fisioterapista nella fase precoce
Il Programma di riabilitazione specifico per ciascun paziente dipende da molti fattori, principalmente dall’entità della lesione e dalle motivazioni che ha il paziente.
Generalmente non viene fatto alcun tentativo di iniziare i movimenti significativi di ossa, articolazioni o tendini per le prime tre settimane dall’intervento. Dopo le prime tre settimane, la maggior pare dei pazienti viene incoraggiato a partecipare a un programma graduale di esercizi di stretching passivo e di movimenti: attivi, attivi guidati, assistiti e protetti. L’uso attivo della mano è il modo più efficace per ristabilire il movimento dopo l’intervento.
Le tecniche di terapia fisica e terapia occupazionale, i protocolli e le modalità sono utili nell’educare il paziente a reintegrare la mano e l’estremità superiore in attività professionali, ricreative e di altro tipo della vita quotidiana. L’evoluzione della riabilitazione specialistica specifica per la mano è stata di incommensurabile importanza per questa tipologia di pazienti e per il loro recupero.
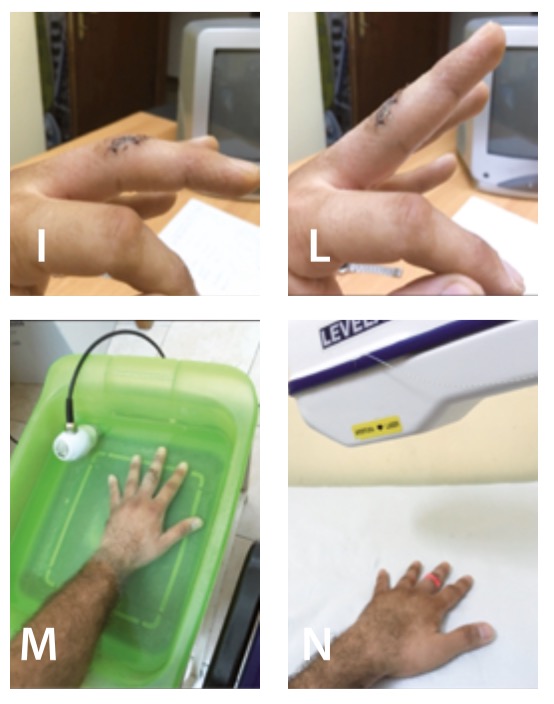 Nelle figure I e L è rappresentato come si presenta la mano al primo trattamento del fisioterapista ed il movimento attivo del dito sia in estensione che in flessione. Nelle figure M e N è rappresentato come, fin dal primo giorno dalla rimozione della stecca di Zimmer, il terapista attua un protocollo riabilitativo mirato a ridurre l’edema, il dolore e far si che non si formino le aderenze della cicatrice dovute all’immobilità e a una difficoltà iniziale da parte del fisioterapista per la presenza di una ferita chirurgica complessa con presenza di deiscenza, che ne ostacola inizialmente il trattamento. L’intervento dell’infermiere, che con le sue medicazioni avanzate e la sua collaborazione nel piano terapeutico renderà la ferita chirurgica completamente chiusa e asciutta, consentirà al terapista di andare a eseguire dei massaggi alla cicatrice di circa 10 minuti, consentendo in poco tempo l’uso del movimento controllato precoce, che riduce l’incidenza delle aderenze del tendine, la tensione intrinseca associata all’immobilizzazione.
Nelle figure I e L è rappresentato come si presenta la mano al primo trattamento del fisioterapista ed il movimento attivo del dito sia in estensione che in flessione. Nelle figure M e N è rappresentato come, fin dal primo giorno dalla rimozione della stecca di Zimmer, il terapista attua un protocollo riabilitativo mirato a ridurre l’edema, il dolore e far si che non si formino le aderenze della cicatrice dovute all’immobilità e a una difficoltà iniziale da parte del fisioterapista per la presenza di una ferita chirurgica complessa con presenza di deiscenza, che ne ostacola inizialmente il trattamento. L’intervento dell’infermiere, che con le sue medicazioni avanzate e la sua collaborazione nel piano terapeutico renderà la ferita chirurgica completamente chiusa e asciutta, consentirà al terapista di andare a eseguire dei massaggi alla cicatrice di circa 10 minuti, consentendo in poco tempo l’uso del movimento controllato precoce, che riduce l’incidenza delle aderenze del tendine, la tensione intrinseca associata all’immobilizzazione.
Nella figura O è rappresentato il diagramma con esercizi del movimento passivo controllato eseguiti dal terapista dopo che il paziente ha eseguito le sedute di ultrasuoni e laser terapia. In questo esercizio la trazione elastica restituisce al dito la posizione originale.
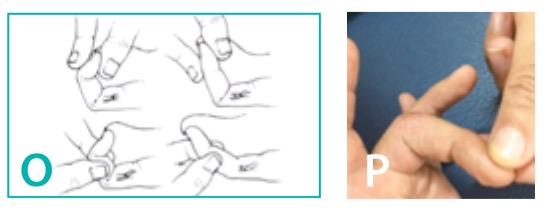
Nella figura P è rappresentata la flessione massima passiva, raggiunta dopo 8 giorni di fkt, laser terapia e ultrasuoni nella fase precoce, risultato ottenuto anche grazie all’intervento di medicazioni avanzate da parte dell’infermiere che hanno limitato la formazione di aderenza cicatriziale.
 Nella figura Q,R,S è rappresentata invece dopo 8 giorni di fkt la massima estensione e flessione del dito operato in maniera attiva da parte del paziente. Utili sono stati anche gli esercizi e il massaggiare la cicatrice, eseguiti dal paziente a domicilio dopo previo e accurato addestramento del terapista. Recenti revisioni sistematiche della letteratura, hanno dimostrato prove evidenti che la mobilizzazione precoce dopo la riparazione del tendine estensore della mano, hanno fornito risultati migliori nella gamma dei movimenti (ROM): (range of motion) rispetto ai protocolli di immobilizzazione.
Nella figura Q,R,S è rappresentata invece dopo 8 giorni di fkt la massima estensione e flessione del dito operato in maniera attiva da parte del paziente. Utili sono stati anche gli esercizi e il massaggiare la cicatrice, eseguiti dal paziente a domicilio dopo previo e accurato addestramento del terapista. Recenti revisioni sistematiche della letteratura, hanno dimostrato prove evidenti che la mobilizzazione precoce dopo la riparazione del tendine estensore della mano, hanno fornito risultati migliori nella gamma dei movimenti (ROM): (range of motion) rispetto ai protocolli di immobilizzazione.
Valutazione Fisiatrica e Programma Riabilitativo Individuale (PRI) a 3 mesi dall’intervento.
La valutazione si è basata su tecniche diagnostiche fisioterapiche di routine che includevano il rilevamento dell’anamnesi, la misurazione del range del movimento attivo e il test di funzionalità del movimento. Le principali tecniche per la rilevazione delle misurazioni cliniche riguardanti l’edema, l’escursione articolare, la valutazione muscolare, la forza di presa e di pinza, la sensibilità, il dolore e delle relative schede di registrazione con particolare riguardo per la valutazione della mano post traumatica. La valutazione, in tutti i suoi aspetti, ha un ruolo decisivo nel processo di recupero funzionale dopo un trauma o un intervento chirurgico e deve essere effettuata regolarmente ad intervalli appropriati al caso per tutto il periodo di trattamento, per poter registrare i progressi e modificare, qualora sia necessario, il programma riabilitativo. La valutazione, per essere completa, dovrebbe considerare l’arto superiore nel suo insieme valutando l’aspetto generale, la funzionalità globale senza dimenticare lo stato psicofisico ed emozionale del paziente in esame.
Esame Obiettivo: NRS=0/10 a riposo – 8/10 alla mobilizzazione.
Edema post-chirurgico regione interfalangea prossimale 3° dito mano sinistra.
Cicatrice chirurgica in ordine ed esente da secrezioni; minimo arrossamento; un poco adesa ai piani superficiali e profondi in particolare distalmente rispetto all’interfalangea.
Articolazione interfalangea prossimale: estensione conservata, limitata la flessione ed incompleta per dolore alla mobilizzazione passiva, con possibilità di eseguire la pinza primo-3° raggio termino-lateralmente.
Nella chiusura pluridigitale della mano sinistra il 3° dito non partecipa con completezza.
Parestesie distali digitali coinvolgenti tutte le dita.
Rigidità e rumori articolari, le rigidità sono una delle complicanze naturali più frequentemente riscontrate nei traumi della mano. La triade viziosa composta da: lesione, edema, immobilizzazione porta inevitabilmente a rigidità articolare. Misura preventiva è senza dubbio una corretta postura post-trauma. Essa deve il più possibile avvicinarsi a quella funzionale, per evitare che l’edema irrigidisca le articolazioni metacarpofalangee in estensione e, di conseguenza si sviluppi uno schema di mano negativa. I tempi di immobilizzazione di una mano dovrebbero essere brevi, ma è anche opportuno tenere a riposo le articolazioni nei tempi dettati dalla biologia dei tessuti. È difficile quindi stabilire il giusto equilibrio tra riposo e movimento. La mobilizzazione precoce risulta essere l’unico mezzo per evitare le limitazioni articolari.
CONSIGLI DA PARTE DEL FISIATRA:
1) Prosecuzione del ciclo di rieducazione funzionale con i seguenti obiettivi:
Controllo del dolore;
Recupero articolare;
Recupero della forza muscolare;
Recupero del gesto funzionale mano sinistra;
Miglioramento della autonomia nelle attività della vita quotidiana;
Ripresa dell’attività lavorativa.
2) Applicazione di crema emolliente per il trattamento di aree interessate dalla presenza di cicatrici sulla ferita chirurgica con la finalità di mantenere la cute morbida e ridurne l’ipertrofia.
Tempo previsto per il raggiungimento degli obiettivi (considerata l’effettiva attuazione del programma):
circa 1 mese salvo complicazioni
Programma Riabilitativo Individuale:
Ciclo di: Rieducazione motoria individuale con 20 sedute di fkt e ultrasuoni in acqua e con sonda direttamente sulla cicatrice chirurgica per evitare la formazione di aderenze tendinee.
Anamnesi ed esame obiettivo valutazione da parte del fisioterapista e pianificazione del Piano Riabilitativo Individuale prescritto dal Fisiatra
È molto importante l’osservazione e la palpazione della cicatrice, e la valutazione del grado di immobilità della cute. Se la rigidità cutanea limita l’articolarità, posizionando la cute nella sua posizione di massimo rilassamento si ottiene l’escursione articolare sia prossimale che distale. Questo ROM (range of motion) diminuisce non appena si mette in tensione la cute.
Lo scopo della riabilitazione consiste nella riduzione del dolore, controllo e trattamento dell’edema attraverso massaggio da parte del terapista e con mobilizzazione attiva: i movimenti richiesti devono essere semplici, eseguiti correttamente con un blocco delle articolazioni prossimali; il paziente deve muovere solo l’articolazione desiderata, senza compensare con le più vicine e senza instaurare pericolosi e inutili schemi di sostituzione. Deve eseguire questi esercizi più volte al giorno autonomamente.
Mobilizzazione passiva: qualora sia necessaria, bisogna evitare forze eccessive da parte del terapista e deve rispettare la resistenza dei tessuti.
Tecniche di Mobilizzazione analitiche: sono di fondamentale importanza. Esse preparano i tessuti articolari alla mobilizzazione. Sulla base dei principi anatomici e biomeccanici, sfruttano alcune regole: Movimento fisiologico e accessorio: i movimenti fisiologici sono quelli che il paziente può compiere attivamente. I movimenti accessori sono quelli che un soggetto non può compiere da solo, ma che possono essere effettuati su di lui da parte del terapista.
Importante anche il rinforzo muscolare: un muscolo debole non può muovere un’articolazione rigida.
Massaggio di scollamento dei tessuti molli e trattamento delle aderenze cicatriziali che limitano l’articolarità.
Il massaggio della cicatrice è uno strumento essenziale per mantenere la mobilità tissutale, attraverso lo scorrimento dei piani cutanei e la prevenzione o sbrigliamento dei cordoni cicatriziali. Se la cute è già strutturata in una trama resistente, il massaggio verrà esercitato con leggera pressione, effettuando con i polpastrelli movimenti circolari lungo tutta la cicatrice. La cute cicatriziale deve essere massaggiata due volte al giorno per 5/10 minuti con crema. Attraverso la tecnica Cyriax: che consiste nella mobilizzazione dei tessuti molli in cui si effettuano manovre che applicano forze con una pressione costante per un tempo prolungato, secondo vettori di approssimazione, trazione e torsione, creando così mobilità tra i piani cutanei, sottocutanei e facciali.
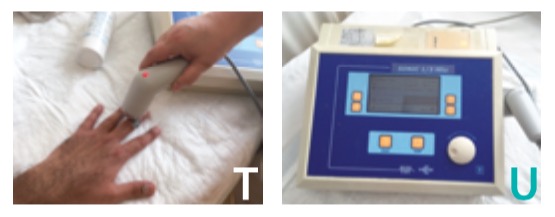 Figura T e U: Ultrasuonoterapia diretta con massaggio sulla cicatrice, attraverso gel conduttore.
Figura T e U: Ultrasuonoterapia diretta con massaggio sulla cicatrice, attraverso gel conduttore.
Addestramento del paziente agli esercizi della mano da eseguire a domicilio
Spesso un migliore risultato riabilitativo si ha quando al paziente gli si fa eseguire degli esercizi di fkt passiva a domicilio. Se è possibile, ai pazienti dovrebbe essere offerta l’opportunità di tornare a lavoro come parte del trattamento, anche se su base limitata. Da studi recenti si è visto, che anche il ritorno alle attività della vita quotidiana e del lavoro, sembra avere un effetto psicologico di beneficio.
Alcuni esercizi da eseguire a domicilio durante il percorso riabilitativo post chirurgico.
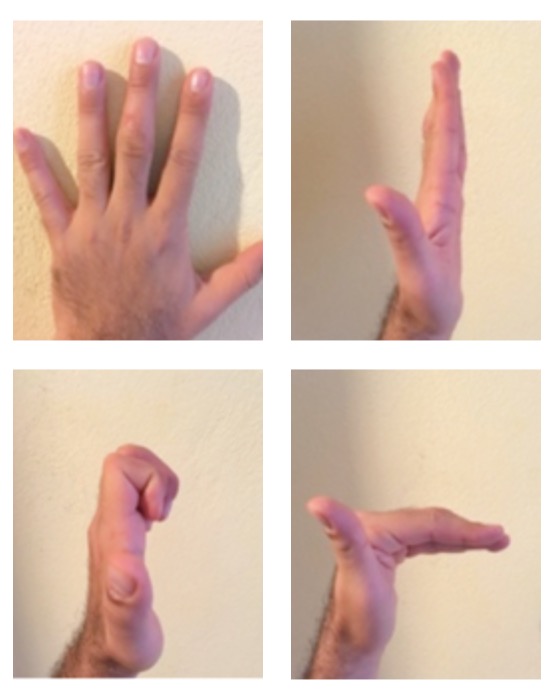
Il terapista della mano, educherà il paziente sulla metodica corretta da eseguire a domicilio per l’esecuzione degli esercizi. Spiegherà la quantità e la durata della serie al paziente attraverso delle sequenze fotografiche come descritte nello schema della figura 1, oppure tramite filmati eseguiti sulla mano del paziente in questione che descrivono visivamente in maniera più dettagliata tutte le fasi e la durata degli esercizi. È importante ricordare di mobilizzare anche la spalla e il gomito dell’arto operato. Sollevare il braccio sopra la testa e dietro il collo almeno 10 volte al giorno, aprendo e chiudendo le dita; ciò fa evitare la rigidità della spalla e del gomito. Questi semplici esercizi possono migliorare molto il risultato di qualsiasi intervento chirurgico alla mano. Il lavoro del paziente in fisioterapia e a domicilio è importante quanto il lavoro del chirurgo in sala operatoria. I risultati più deludenti sono spesso in pazienti che non seguono gli esercizi consigliati nell’ambulatorio di fisioterapia che a casa. Per ottenere il miglior risultato è richiesto un sacrificio importante anche al paziente, per molte ore tutti i giorni; il tutto eseguito con costanza e dedizione: il minimo assoluto è un impegno quotidiano pe almeno 5 sessioni di mezzora nella giornata. Risulta essere di fondamentale importanza che durante tutto il processo di riabilitazione, il terapeuta deve educare il paziente al trattamento terapeutico e alle procedure. È stato dimostrato che più i pazienti conoscono le modalità delle procedure per il trattamento, più sono conformi al programma di riabilitazione indicato. Se un paziente non rispetta il programma di riabilitazione indicato, il terapeuta dovrebbe iniziare un approccio terapeutico più conservativo.
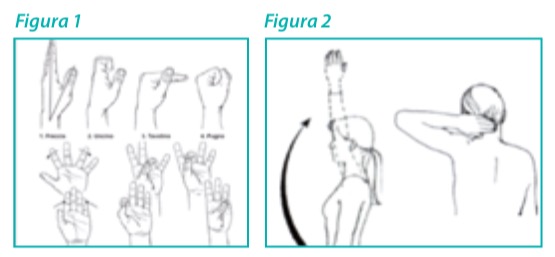 Figura 1: Sono rappresentati gli esercizi che il paziente deve eseguire a casa fino a 5 volte al giorno, eseguendo 3 serie di 10 per ogni esercizio.
Figura 1: Sono rappresentati gli esercizi che il paziente deve eseguire a casa fino a 5 volte al giorno, eseguendo 3 serie di 10 per ogni esercizio.
Figura 2: Sono rappresentati gli esercizi che invece dovrà eseguire a domicilio almeno una volta al giorno, eseguendo 3 serie di 10 per ogni esercizio, che consentono al paziente di riacquistare il tono muscolare e la forza dell’arto operato, che si presenta di dimensioni ridotte rispetto al normale, fattore principalmente dovuto all’immobilità.
Nella sequenza di figure: è rappresentato la serie di esercizi di fkt passiva che esegue il paziente durante la giornata e che gradualmente lo porteranno a un miglioramento progressivo funzionale dell’arto fino alla completa risoluzione
<h4> </h4>
CONCLUSIONI
Negli ultimi anni, una notevole quantità di ricerche nel campo delle lesioni ai tendini della mano ha contribuito ai progressi della tecniche chirurgiche e riabilitative. L’introduzione del movimento precoce ha migliorato la guarigione dei tendini, ha ridotto le complicanze e ha migliorato i risultati finali. Esistono prove schiaccianti per dimostrare che programmi di riabilitazione attentamente concepiti sono fondamentali per ottenere risultati favorevoli. Il trattamento riabilitativo deve basarsi su un preciso progetto terapeutico individuale a cui partecipano tutte le figure dell’equipe che ha in carico il paziente. Il progetto riabilitativo deve coinvolgere e integrare tutte le figure professionali con competenza nel campo del recupero di un tendine leso. Sono fondamentali il lavoro interdisciplinare, personalizzazione del trattamento, approccio olistico centrato sul paziente, precocità del trattamento, sedute terapeutiche regolari, tempestive, di adeguata qualità. Quindi, l’attenzione verso il lavoro di equipe assume un’importanza strategica per assicurare risultati riabilitativi adeguati.
BIBLIOGRAFIA
- La Riabilitazione della Mano prima edizione, Maria Teresa Botta, Mario Igor Rossello, Masson 2004.
- Renzo Dionigi Chirurgia terza edizione, Giulio Carcano, Luigi Boni, Gianlorenzo Dionigi, Masson
- Brunner Suddarth, Nursing Medico- Chirurgico, Suzanne C. Smeltzer, Brenda G. Bare, Seconda edizione Volume 2, Casa Editrice Ambrosiana pag.768
- La Riabilitazione della Mano prima edizione, Maria Teresa Botta, Mario Igor Rossello, Masson 2004.
- Trattamento riabilitativo e Splinting nella preparazione e nel post operatorio delle tenolisi dei flessori; Rivista Chirurgia della mano Vol.40(1) 2003 G. Guidi.
- Incidence estimates of hand and upper extremity injuries in Italy, Marco Giustini, Anna de Leo, Andrea Leti Acciaro, Giorgio Pajardi, Carlo Mamo, Fabio Voller, Francesco Fadda,Gianni Fondi and Alessio Pitidis. Ann Ist Super Sanità 2015 | Vol. 51, No. 4: 305-312 .
- Campbell’s Operative Orthopaedics, 10th ed. 2003. (pag.3392, 3397,3399)
- Giorn Gerodont 2001; 49: 871-877 Linee Guida per la prevenzione e la terapia delle lesioni da decubito.
- Schultz GS, Mozingo D, et al. Wound healing and TIME: new concepts and scientific application. W Rep Reg 2005;13:SI-SII.
- Greener B, Hughes AA, et al. Proteases and pH in chronic wounds. J Wound Care 2005:14:59-61.
- Assistenza e Riabilitazione del paziente amputato di arto Inferiore, Christian Gambino, Corso Aggiornamento e Formazione ECM anno 2017,A.S.S.T. di Melegnano e Della Martesana P.O. di Cassano d’Adda , Riabilitazione Specialistica Direttore Dott. Aldo Ferrari.
- Rehabilitation of Extensor Tendon Injury of the Hand by Means of Early Controlled motion, Samm Dovelle, Patricia K.Heeter, Douglas R. Fischer, Jimmy A. Chow, 9 December 1987.
- Assistenza e Riabilitazione Del Paziente Amputato Di arto Inferiore, Christian Gambino, Corso Aggiornamento e Formazione ECM anno 2017,A.S.S.T. di Melegnano e Della Martesana P.O. di Cassano D’adda , Riabilitazione Specialistica Direttore Dott. Aldo Ferrari.
- V. R. Bolander Soransen – Luckmann’s Il Nursing di base con approccio fisiopatologico e psicologico 1 edizione italiana tradotta sulla III American piccin.
- Renzo Dionigi Chirurgia terza edizione, Giulio Carcano, Luigi Boni, Gianlorenzo Dionigi, Masson
- Minuzzo S. Nursing del Dolore carocci editore 2004.
- bibliografia bousettak,ponventc,karilla c, et al. Hypersensitivy reaction to paracetamol in children: study of 25 cases. Allergy 2005; 60:1174-7
- American society of anesthesiologists Task Force. Acute Pain Managemente. Pratice Guidelines for acute Pain management in the Perioperative Setting. Anesthesiology 2004; 100:1573-81.
- Savoia G, Alampi D,Amantea b3, et al. SIAARTI recommedations for treatment of postoperative pain.SIAARTI reccomendations 2010
- Solca M, Savoia G, Mattia C et al. Pain control in day surgery: SIAARTI Guidelines. Minerva Anestesiol 2004; 70: 5-24.
- www.andreaatzei.it/attivitàchirurgia/raccomandazioni-per-un-intervento-alla-mano/
- Campbell’s Operative Orthopaedics, 10th ed. 2003. (pag.3310)
- Rehabilitation of extensor injury of the hand by means of early controlled motion, Sam Dovelle, Patricia K. Heeter, Douglas R. Fischer, Jimmy A. Chow, December 9, 1987
- Redrawn from Hunter JM, Schneider LH, Mackin EJ: Tendon surgery in the hand, St Louis, 1987, Mosby.
- Optimal Early active mobilisation protocol after extensor tendon repairs in zones V and VI: A systematic review of Literature, Shirley JF Collocott, Edel Kelly and Richard F Ellis, Hand Terapy 2018, vol.23 (3-18).
- Method and Result of Rehabilitation for Extensor Tendon Injury of Fingers II-V in Zone I and II, Agnieszka Wanczyk, Marec Pieniazek, Maria Pelczar-Pieniazek, Ma3opolskie Centrum Rehabilitacji Rêki, Wojewódzki Szpital Specjalistyczny im. L. Rydygiera, Kraków Malopolskie Hand Rehabilitation Centre of the L. Rydygier Hospital, Cracow . Traumatologia Rehabilitacja © MEDSPORTPRESS, 2008; 3(6); Vol. 10, 218-225 , ORIGINAL ARTICLE.
- Principi di Valutazione clinica e Strumentale, A. Atzei, EM. Ravagni Probizer, R. Lucchetti, T. Fairplay, capitolo 2, pag 17, Trattato di Chirurgia della Mano volume 1, Verducci Editore 2007.
- Le Rigidità Articolari, Riv. Chir Mano 2001; 38:170-171: Riabilitazione , G. Urso.
- Le Rigidità Articolari, Riv. Chir Mano 2001; 38: 173-176: Riabilitazione , G. Urso.
- Campbell’s Operative Orthopaedics, 10th ed. 2003. (pag.3310)
- www.andreaatzei.it/attivitàchirurgia/raccomandazioni-per-un-intervento-alla-mano/
- Rehabilitation of Extensor Tendon Injury of the Hand by Means of Early Controlled motion, Samm Dovelle, Patricia K.Heeter, Douglas R. Fischer, Jimmy A. Chow, 9 December 1987.
- Rehabilitation of flexor and extensor tendon injuries in the hand: current updates.Injury, 2013 Mar;44(3): 397-402.
- La Riabilitazione della Mano prima edizione, Maria Teresa Botta, Mario Igor Rossello, Masson 2004.

Christian Gambino
Infermiere, Unità Operativa Riabilitazione Specialistica Ospedale A.S.S.T. Melegnano e Martesana P.O. di Cassano D’Adda Milano
RN, Rehabilitation ward, A.S.S.T. Melegnano and Martesana, Cassano D’Adda Milan
christiangambino1980@icloud.com

Andrea Garlant
Dirigente Medico di Primo Livello, Fisiatra della Struttura Complessa di Riabilitazione Specialistica Aziendale, A.S.S.T. Melegnano e Martesana
MD; Rheabilitation Physiatrist, A.S.S.T. Melegnano and Martesana, Cassano D’Adda Milan

Aldo Ferrari
Dirigente Medico di secondo livello, Direttore Struttura Complessa di Riabilitazione Specialistica Aziendale, A.S.S.T. Melegnano e Martesana
MD, Rehabilitation ward, A.S.S.T. Melegnano and Martesana, Cassano D’Adda Milan

Giovanni Nigro