23 Giu L’aderenza terapeutica e la qualità di vita nei pazienti affetti da BPCO: risultati di uno studio pilota
Therapeutic adherence and quality of life in COPD patients: results of a pilot study
Razionale. La bronco-pneumopatia cronica ostruttiva – BPCO – rappresenta un problema significativo in termini di mortalità, morbilità e qualità di vita, motivo di frequenti ricoveri e difficoltà di gestione. Interventi farmacologici ed educativi risultano essere efficaci, per ridurre la frequenza e la gravità delle riacutizzazioni. Obiettivi. Stimare l’aderenza terapeutica conseguente ad intervento educativo strutturato e valutarne l’impatto sulla qualità di vita. Metodo. Studio sperimentale monocentrico, before and after, svolto su un campione di 50 soggetti ricoverati nel reparto di Medicina Interna 2. Inclusi tutti i pazienti con diagnosi di BPCO e, in fase di ricovero, svolte azioni educative e informative. Alla dimissione (T0) sono stati somministrati questionari di valutazione quali CAT – COPD Assessment Test, Morisky Medication Adherence Scale e SF-12 – Short Form health survey e dopo tre mesi (T1), riproposti mediante follow up telefonico. Risultati. Dai dati è emerso che interventi pedagogici personalizzati e una maggior consapevolezza della malattia hanno influenzato positivamente la compliance al trattamento. Non si sono notate differenze significative nella variazione dei sintomi e nella qualità di vita, ma un trend positivo di entrambi gli indicatori. Conclusioni. Il processo informativo e educativo tra infermiere e paziente ha influenzato positivamente la compliance terapeutica.
Background. Chronic obstructive pulmonary disease – COPD – represents a significant problem in terms of mortality, morbidity and quality of life, and the reason for frequent hospitalization and management difficulties. Appropriate behavior and pharmacological treatment are a successful care strategy to reduce frequency and the impact of exacerbation. Aims. To estimate the therapeutic adherence resulting from structured educational interventions and evaluate the relationship between compliance and quality of life. Methods. Monocentric experimental study, before and after, carried out on a sample of 50 subjects admitted to the Internal Medicine ward 2. All patients with diagnosis of BPCO were included, and during the hospitalization phase, educational and informative interventions were carried out.Three questionnaires about the health status have been administered to patients before discharging (T0): CAT- COPD Assessment Test, Morisky Medication Adherence Scale and SF-12. Same questionnaires were re-administered 3 months later (T1) by the telephonic follow up. Main results. A personalized pedagogical intervention and a greater awareness of the disease has improved the treatment complianceWe involved 50 patients, pedagogic interventions and a deeper awareness of the disease positively influenced compliance to therapies. There was no significant statistically difference in symptoms quality of life between (T0) and (T1), but we can notice an improvement trend in both outcomes. Authors’ conclusions.
Taking charge of the patient, the use of easy-to-understand methods for all age groups, systematic reinforcement interventions, in terms of knowledge and technical skills, were useful for improving adherence to care.
1. INTRODUZIONE
La bronco-pneumopatia cronica ostruttiva -BPCO- è una patologia respiratoria cronica, caratterizzata sul piano funzionale da ostruzione bronchiale con progressiva riduzione del FEV1 e sul piano clinico da tosse cronica con o senza produzione di espettorato, ridotta tolleranza all’esercizio fisico ed episodi di riacutizzazione, che, negli stadi più avanzati, conduce a frequenti ricoveri, difficoltà di autogestione e disabilità. (Qaseem, 2011)
Negli Stati Uniti, colpisce oltre il 5% della popolazione adulta e attualmente è la quarta causa di morte con costi economici elevati. (GOLD, 2018) In Italia la BPCO rappresenta la quarta causa di decesso per gli uomini e la quinta per le donne; circa 3,5 milioni di persone (5,6%) ne sono interessate, convivono per anni con la malattia e muoiono prematuramente a causa della stessa o per le complicanze. (Rapporto Istat Sanità e Salute, 2016) Si prevede che i costi correlati aumentino nei prossimi decenni per la continua esposizione ai fattori di rischio e per l’invecchiamento. (GOLD, 2018)
In Italia, come in molti altri Paesi, i soggetti maggiormente affetti da BPCO sono quelli più fragili con un’estrazione sociale medio-bassa, anche a causa di stili di vita inadeguati. (Dalon, 2019) La terapia farmacologica, se adottata, controlla la sintomatologia, riduce la frequenza e l’impatto delle riacutizzazioni, migliorando lo stato di salute. (Dalon, 2019)
La mancata concordanza alle cure, nelle cronicità, e in particolare nella BPCO, è una preoccupazione crescente per i sistemi sanitari in quanto, in considerazione delle multi-patologie e dell’allungamento della vita media, rappresenta una problematica destinata ad aumentare, a sfociare in esiti avversi e a maggiori oneri per l’assistenza. L’Organizzazione Mondiale della Sanità (WHO) stimava già nel 2010 che il costo della non aderenza era pari a 125 milioni di euro all’anno in Europa. (Wilke, 2011; Sokol, 2005) La conformità e la persistenza ai trattamenti sono, quindi, elementi fondamentali e indispensabili per governare i sintomi e ridurre significativamente la morbilità, mortalità e i costi correlati. (Rogliani, 2017) La valutazione della compliance include interviste, conteggio delle pillole, registrazioni delle ricariche, misurazione dei risultati di salute e approcci più semplici quali il monitoraggio riferito dal paziente; il più frequente è la Morisky Medication Adherence Scale. (Xi, 2014; Fabbrini, 2013)
L’addestramento all’auto-gestione della malattia, lo sviluppo di atteggiamenti di vita, atti a prevenire e presidiare le complicanze e accrescere il livello di autonomia della persona, sono strategie fortemente raccomandate dalla comunità scientifica. Giorgio, 2017 e Qaseem,2011)
1.1 Obiettivi
Gli obiettivi dello studio sono:
valutare l’impatto sull’aderenza terapeutica di un intervento educazionale strutturato;
verificare la relazione tra aderenza e qualità di vita.
2. METODI
2.1 Disegno dello studio
L’indagine è stata realizzata mediante un disegno sperimentale con metodologia before and after.
2.2 Popolazione e Campione
La popolazione è rappresentata da soggetti ricoverati, nell’ultimo trimestre 2018 e nel primo 2019, nella Struttura di Medicina Interna 2 dell’Ospedale San Paolo di Savona ASL 2. Il campione è stato selezionato con metodo non probabilistico e campionamento consecutivo. Sono stati inclusi 50 pazienti con diagnosi di BPCO, confermata da spirometria. Sono stati esclusi i soggetti non in grado di fornire il proprio consenso informato, sprovvisti di linea telefonica al domicilio e affetti da grave scompenso cardiaco (classe NYHA 4).
2.3 Modalità di raccolta dati
Durante il ricovero (T0) sono state somministrate le seguenti scale di valutazione: CAT – COPD Assessment Test (Sulaiman, 2017; Jones, 2012; Dodd, 2011), che valuta l’impatto che la malattia ha esercitato sulla vita del paziente, Morisky Medication Adherence Scale (Xi, 2014; Fabbrini, 2013), che determina il grado di aderenza alla terapia e Short form Health survey (SF-12) (Apolone, 2005; Ware, 1996), che stima la qualità di vita quotidiana. A distanza di 3 mesi (T1), mediante follow up telefonico, sono stati raccolti i dati relativi alla fase domiciliare attraverso i medesimi strumenti della fase T0.
2.4 Interventi
Il personale infermieristico ha programmato incontri formativi con i pazienti e i loro familiari sul riconoscimento dei fattori di rischio, identificazione di sintomi, segni e complicanze, autogestione della terapia e dell’attività fisica. Sono state svolte simulazioni sull’utilizzo dei dispositivi inalatori con verifica di apprendimento, al fine di riconoscere eventuali inesattezze. Al momento della dimissione è stata, inoltre, consegnata una brochure informativa, illustrata e discussa già in fase di ricovero.
2.5 Misure ed esiti
Tramite una scheda di arruolamento, strutturata ad hoc, sono state registrate le caratteristiche anagrafiche (sesso, età) e cliniche (fattori di rischio, farmacoterapia, aderenza terapeutica, qualità di vita) dei pazienti inclusi. L’analisi epidemiologica è stata svolta sull’intera casistica arruolata. A conclusione dell’indagine, i questionari sono stati verificati da un ricercatore al fine di escludere quelli errati o incompleti.
2.6 Analisi statistica e dimensione campionaria
L’analisi dei dati è stata realizzata tramite software R (versione 3.5.1, 2018). Sono state utilizzate frequenze e percentuali per la descrizione delle variabili categoriche, quelle continue sono state esposte come medie. Il test chi quadro è stato adottato per confrontare le categorie tra i dati raccolti a T0 e T1, il test T di Student per valutare le differenze nelle variabili continue. È stato considerato significativo un valore p inferiore al 5% (p<0,05).
2.7 Requisiti etici
È stato acquisito il benestare dal Comitato Etico Regione Liguria. La ricerca è stata condotta in accordo con i principi della dichiarazione di Helsinki e nel rispetto della normativa vigente sulle sperimentazioni cliniche. I partecipanti hanno ricevuto informazioni scritte e orali sulla natura dell’indagine, sono stati edotti della possibilità di ritirarsi dallo studio in qualsiasi momento prima del completamento dello stesso. È stato ottenuto il loro consenso informato e l’autorizzazione al trattamento dei dati personali, nel pieno rispetto del Decreto Legislativo 196/2003 e del Regolamento Europeo 2016/679 prima di procedere alla raccolta dei dati. Tutte le misure sono state trattate, analizzate e presentate in forma aggregata, garantendone la riservatezza.
3. RISULTATI E DISCUSSIONE
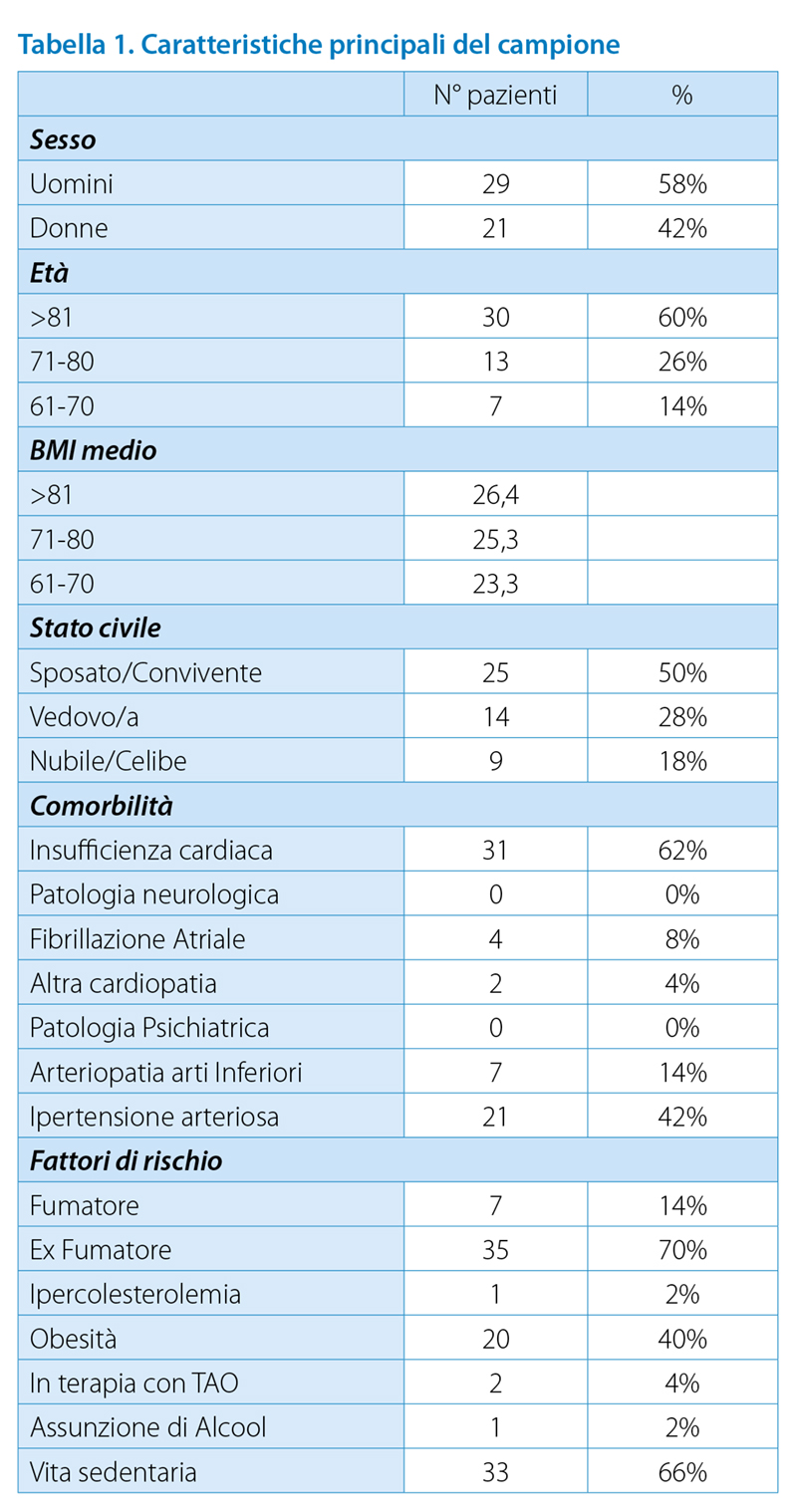
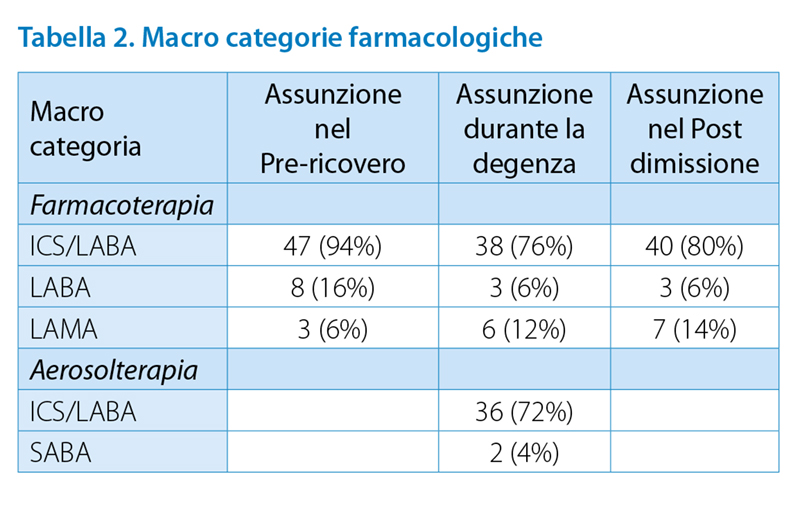
Dalla popolazione sono stati selezionati e valutati per l’eleggibilità allo studio 50 pazienti, 29 uomini (58% ) e 21 donne ( 42%). L’analisi dei dati è stata elaborata su 49 persone a causa di un decesso prima del follow up; i questionari sono stati completati nel 100% dei casi. Le principali caratteristiche del gruppo in studio e delle terapie assunte sono di seguito illustrate (tab. 1, tab. 2)
3.1 Aderenza terapeutica
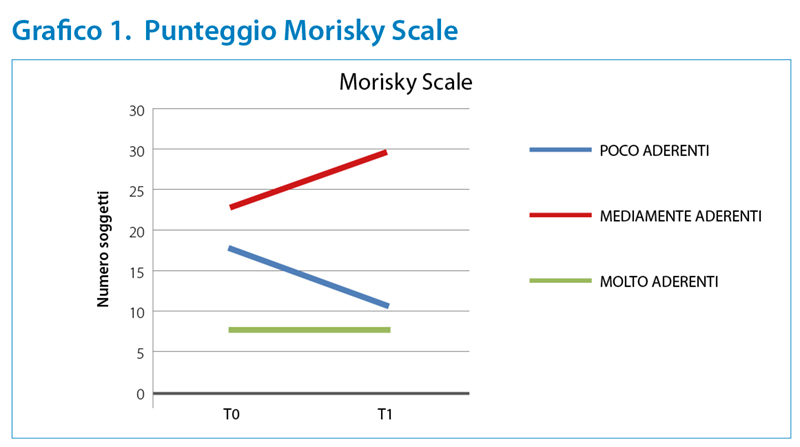
L’aderenza terapeutica è stata indagata attraverso la scala “Morisky Medication Adherence”, che rileva la compliance al trattamento mediante risposte a otto domande. Non vi sono state variazione statisticamente significative tra T0 e T1 (n=8, 16%; p-value= 0.9891), considerando l’adesione complessiva. Osservando, però, i vari livelli, è possibile notare come a T0 l’incidenza di pazienti con una bassa concordanza al trattamento (n=18, 37%) è risultata superiore rispetto a T1 (n=11, 20%), con un aumento del numero di pazienti nella fascia media da T0 (n=23, 47%) a T1 (n=30, 62%). (Grafico 1) Stratificando i risultati per età e livelli di aderenza, inferenza prodotta attraverso tabelle di contingenza e calcolo del test chi quadro, la scarsa dimensione del campione non ha permesso di rifiutare l’ipotesi nulla (x2 = 0.92, x prob = 0.63).
3.2 CAT – Copd Assessment Test
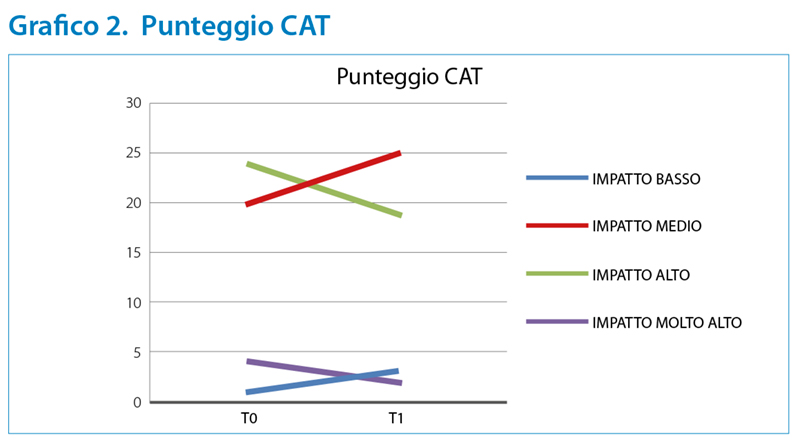
E’ stato somministrato il COPD Assessment Test (CAT), che registra i sintomi cardine della patologia. Le variabili esaminate sono: la presenza di tosse, il petto libero da catarro, il senso di costrizione, la mancanza di fiato durante una camminata in salita o nel salire le scale, le limitazioni nello svolgere attività al domicilio, il senso di tranquillità nell’uscire di casa, la qualità del sonno e l’energia psicofisica. (De Giorgio, 2017; Sulaiman, 2017; Jones, 2012) I punteggi ottenuti dal questionario a T0 e T1 sono stati comparati ricercando eventuali differenze; il risultato è un complessivo miglioramento, ma con grande variabilità da caso a caso. (Grafico 2)
Sono stati analizzati distintamente i punteggi ottenuti e le variazioni delle singole dimensioni e pur dimostrando una riduzione dei sintomi, non si è osservata una differenza statisticamente significativa durante il ricovero ospedaliero e a 3 mesi dalla dimissione. L’esito migliore è stato riscontrato nell’item “petto libero da catarro” dove si è rilevato un cambiamento in positivo di almeno 1 punto nel 50% del campione.
3.3 Qualità di vita
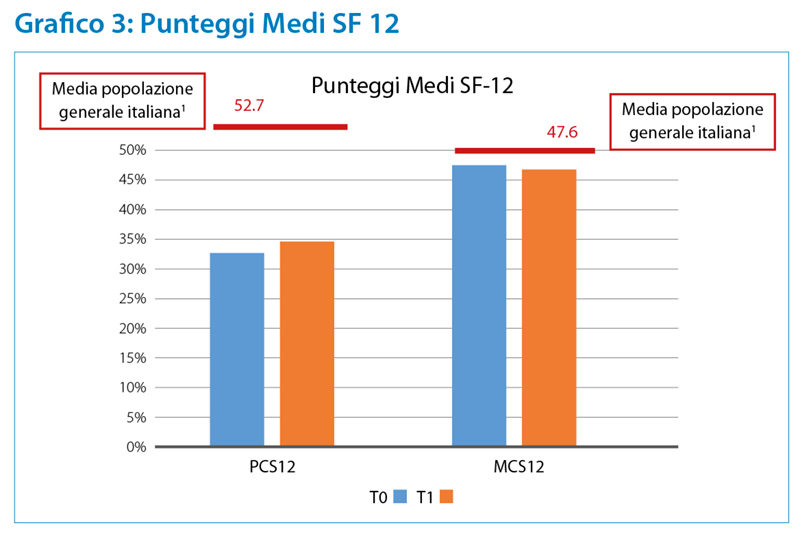
È stato utilizzato il questionario SF-12 per indagare la percezione dei pazienti sulle loro condizioni psicofisiche, attraverso due indici sintetici, calcolati partendo da dodici items riferiti a otto dimensioni: attività fisica, limitazioni di ruolo, stato emotivo, dolore, percezione dello stato di salute, vitalità, attività sociale e benessere mentale.
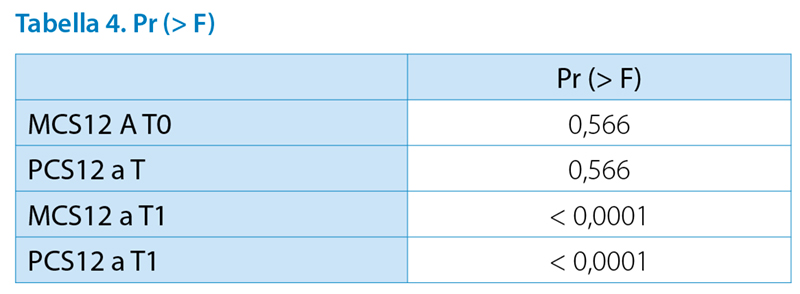
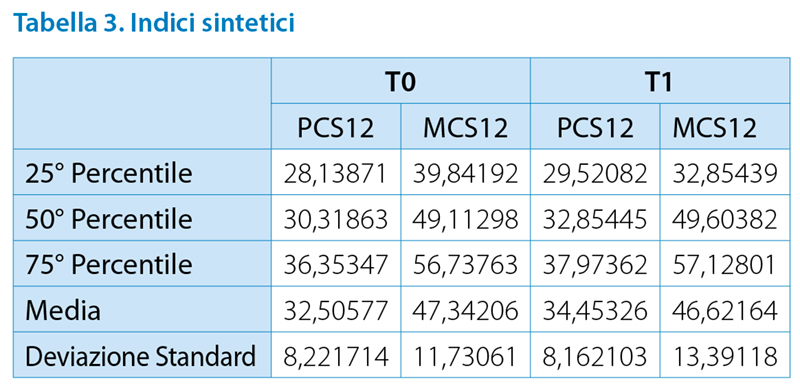
Il “Physical Component Summary” (PCS), composto da sei quesiti, riguarda lo stato fisico, il “Mental Component Summary” (MCS), sei domande, valuta la condizione mentale. (Dodd, 2011; Apolone and Mosconi, 2005) I punteggi medi, ottenuti a T0 e T1, sono risultati sotto la soglia della media della popolazione italiana. (Apolone and Mosconi, 1998) (Grafico 3) Tra le due fasi si è notata un’esigua variazione in flessione positiva nella componente fisica, negativa in quella mentale. (Tab. 3) Esaminando le risposte ai singoli quesiti è emerso che 34 (68%) soggetti hanno una percezione negativa del proprio stato di salute, 11 (22%) lo reputa buono e 4 (8%) lo valuta molto buono. 46 persone (92%) riferiscono limitazioni allo svolgimento di attività di moderata intensità e le restanti 3 forte disagio.
32 persone (65%) manifestano grave difficoltà per sforzi, 14 (29%)lieve e il (n=3) 6% nessuna.
3.4 Correlazioni tra aderenza terapeutica e qualità di vita
Si è evidenziato che a T0 l’aderenza terapeutica (punteggio Morisky Scale) aumenta/diminuisce proporzionalmente con la qualità di vita a livello mentale (punteggio MCS12). I valori medi di PCS12 e MCS12 a T0 variano in negativo o in positivo, rispetto ai livelli della Morisky Scale. Medie basse in presenza di scarsa aderenza e medie alte in presenza di alta.
Ad una scarsa qualità di vita a livello mentale (bassi valori di MCS12) e a livello fisico (bassi punteggi di PCS12) a T0 e T1 corrisponde una scarsa aderenza alla terapia (valori Morisky bassi).
4. CONCLUSIONI
I risultati ottenuti sottolineano che, interventi educativi, finalizzati al governo della patologia respiratoria, anche per mezzo di opuscoli informativi e incontri di apprendimento, hanno influenzato efficacemente il percorso di cura; i pazienti infatti, hanno mostrato un miglioramento dei sintomi e del benessere psico-fisico. Nonostante gli indicatori non abbiano raggiunto una variazione statisticamente significativa, dato verosimilmente da ricondurre alla bassa numerosità campionaria, è possibile affermare che interventi educativi protratti nel tempo possono migliorare l’aderenza alle cure e la qualità di vita. Un incremento del numero dei soggetti, pertanto, potrebbe fornire una maggiore accuratezza e validità delle informazioni. Inoltre, il campionamento di convenienza e il setting unico di Medicina Interna possono rappresentare un bias di selezione. Rimane comunque da segnalare la possibilità di una limitata esposizione a attrition bias poiché, i dati relativi al decesso durante lo studio non sono stati considerati all’interno di un analisi intention to treat.
BIBLIOGRAFIA
- Apolone, G., & Mosconi, P. (1998). The italian sf-36 health survey: translation, validation and norming. Journal of clinical epidemiology, 51, 1025–1036.
- Apolone, G., Mosconi, P., Quattrociocchi, L., Gianicolo, E., Groth, N., & Ware Jr, J. (2005). Questionario sullo stato di salute SF-12 Versione italiana MCS-12 PCS-12. Istituto di ricerche farmacologiche Mario Negri. Milano
- Dalon, F., Van Ganse, E., Correia Da Silva, C., Nachbaur, G., Sail, L., & Belhaseen, M. (2019). Therapeutic adherence in chronic obstructive pulmonary disease: a literature review. Revue des Maladies Respiratoires, 36, 801 – 849.
- De Giorgio, A., Dante, A., Cavioni, V., Padovan, A., Rigonat, D., Iseppi, F., et al. (2017). The IARA model as an Integrative Approach to Promote Autonomy in COPD patients through Improvement of Self- Efficacy Beliefs and Illness Perception: a Mixed-Method Pilot Study. Frontiers in Psychology, 8, 1682.
- Dodd, J.W., Hogg, L., Nolan, J., Jefford, H., Grant, A., Lord, V.M., et al. (2011). The COPD assessment test (CAT): response to pulmonary rehabilitation. A multicentre, prospective study. Thorax, 66, 425 – 429.
- Fabbrini, G., Abbruzzese, G., Barone, P., Antonini, A., Tinazzi, M., Castegnaro, G., et al. (2013). Adherence to anti- Parkinson drug therapy in the “REASON” sample of Italian patients with Parkinson’s disease: the linguistic validation of the Italian version of the Morisky Medical Adherence Scale-8 items. Neurological Sciences, 34, 2015 – 2022.
- Global initiative for chronic Obstructive Lung Disease. (2018). Global Strategy for the Diagnosis, Management, and Prevention of Chronic Obstructive Pulmonary Disease.
- Jones, P.W., Harding, G., Wiklund, I., Berry, P., Tabberer, M., Yu, R., et al. (2012). Tests of the responsiveness of the Chronic Obstructive Pulmonary Disease (COPD) assessment TestTM (CAT) following acute exacerbations and pulmonary rehabilitation. Chest, 142, 134 – 140.
- Lee. T.A., Wilke, C., Joo, M., Stroupe, K.T., Krishnan, J.A., Schumock, G.T., et al. (2009). Outcomes associated with tiotropium use in patients with chronic obstructive pulmonary disease. Archives of Internal Medicine, 169, 1403 – 1410.
- Qaseem, A., Wilt, T.J., Weinberger, S.E., Hanania, N.A., Criner, G., van der Molen, T., et al. (2011). Diagnosis and Management of Stable Chronic
- Obstructive Pulmonary Disease: A Clinical Practice Guideline Update from the American College of Physicians, American College of Chest Physicians, American Thoracic Society, and European Respiratory Society. Annals of Internal Medicine, 155, 179 – 191.
Rapporto Istat Sanità e Salute. (2016). - Rogliani, P., Ora, J., Puxeddu, E., Matera, M.G., & Cazzola, M. (2017). Adherence to COPD treatment: myth and reality. Respiratory Medicine, 129, 117 – 123.
- Sokol, M.C., McGuigan, K.A., Verbrugge, R.R., & Epstein, R.S. (2005). Impact of medication adherence on hospitalization risk and healthcare cost. Medical Care, 43, 521 – 530.
- Sulaiman, I., Cushen, B., Greene, G., Seheult, J., Seow, D., Rawat, F. et al. (2017). Objective Assessment of Adherence to Inhalers by COPD Patients. American Journal of Respiratory and Critical Care Medicine, 195, 1333 – 1343.
- Wilke, T., Muller, S., & Morisky, D.E. (2011). Toward identifying the causes and combinations of causes increasing the risks of nonadherence to medical regimens: combined results of two German self- report surveys. Value in Health, 14, 1092 – 1100.
- Xi, T., Patel, I., & Chang, J. (2014). Review of the four item Morisky Medication Adherence Scale (MMAS-4) and eight item Morisky Medication Adherence Scale (MMAS-8). Innovation in Pharmacy, 5, 165.
- Ware Jr, J., Kosinski, M., & Keller, D. (1996). A 12-Item Short-Form Health Survey: construction of scales and preliminary tests of reliability and validity. Medical Care, 34, 220 – 233.
Roberta Rapetti
Referente Organizzativo Assistenza Territoriale, ASL 2
L. Parodi
Direttore Medicina Interna 2 Ospedale S. Paolo Savona, ASL 2
C. Guglielmelli
Infermiere Medicina 1 e Ematologia, ASL 2
G. Nostrini
Infermiere Comunità terapeutica, Varazze
F. Bertoncini
Infermiere Coordinatore Medicina d’urgenza, ASL Biella
P. Cavagnaro