04 Mag La gestione del dolore in Pronto Soccorso: analisi della letteratura e possibili proposte in epoca Pre-Covid
Pain management in the Emergency Department: literature review and possible proposals in the Pre-Covid era
RIASSUNTO
Introduzione. Il dolore è la causa più comune di accesso al Pronto Soccorso (PS). Un’adeguata analgesia rappresenta uno dei cardini di un’efficace gestione dell’emergenza, ma numerosi studi hanno documentato come, proprio nei Pronto Soccorso italiani, il dolore non venga opportunamente riconosciuto e trattato. Lo sviluppo di protocolli di analgesia permette di migliorare la gestione del dolore centralizzando il ruolo dell’infermiere ed affidandosi alle sue conoscenze e competenze per garantire un corretto approccio a tale disturbo. Obiettivo del lavoro di ricerca è di evidenziare, negli studi proposti dalla letteratura, la gestione del paziente che giunge in Pronto Soccorso per dolore. Materiali e metodi. È stata effettuata una revisione della letteratura di studi primari e secondari relativi alla presa in carico del paziente giunto in Pronto Soccorso per dolore. Sono state consultate le banche dati Medline (Pubmed), Cochrane Database of Systematic Reviews, e Cinahl nei mesi di gennaio e febbraio 2018 con l’intento di ricercare in letteratura, gli studi condotti e le evidenze scientifiche in merito alla gestione del paziente in Pronto soccorso, rafforzati da una successiva revisione nel corso del 2020 per verificarne l’attualità. Risultati. Sono stati reperiti 14 articoli di cui quattro revisioni della letteratura, due trial clinici randomizzati, due studi cross sectional, due studi di coorte, uno studio grounded theory, uno studio prospettico ed uno studio retrospettivo. Discussione. Dagli studi analizzati emerge che i tempi di gestione del paziente con dolore in Pronto Soccorso non corrispondono ai tempi indicati dalle linee guida e spesso nelle strutture dell’emergenza-urgenza la valutazione e il trattamento di tale sintomo risultano inadeguati. L’attuazione di strategie di miglioramento, come l’introduzione di protocolli di gestione precoce del dolore avviati dall’infermiere, contribuisce alla diminuzione del tempo in attesa della somministrazione dell’analgesico e ad una migliore qualità dell’assistenza erogata ai pazienti. Conclusioni. Sulla base dei risultati ottenuti dall’analisi della letteratura, si propone l’utilizzo del protocollo di presa in carico anticipata del paziente che giunge in Pronto Soccorso per dolore creato dal Tavolo regionale formalizzato ad hoc. Parole chiave. Pain; acute pain; pain assessment; pain management; pain treatment; emergency; emergency department; emergency nurse; emergency management; waiting time.
ABSTRACT
Introduction. Pain is the most common cause of access to the Emergency Department. Adequate analgesia is fundamental for the effective management of pain in the emergency department, but many studies documented that in the Italian structures pain is not appropriately recognized and treated. The development of protocols allows improving pain management by centralizing the role of the nurse and relying on his knowledge and skills to ensure a correct approach to this symptom. The objective of the research work is to highlight, in the studies proposed in the literature, the management of the patient who comes to the ER for pain. Materials and methods. It was conducted a review of the literature of primary and secondary studies regarding the management of the patient arrived in the emergency department for pain. Medline (Pubmed), Cochrane Database of Systematic Reviews, and Chinahl databases were consulted in January and February 2018 to find scientific studies end evidences on the management of the pathway of the patient with pain in the emergency department reinforced by a subsequent review during 2020 to verify their relevance. Results. 14 articles were found including four literature reviews, two RCTs, two cross-sectional studies, two cohort studies, a grounded theory study and a retrospective study. Discussion. The studies analyzed show that the times of management of the patient with pain in the emergency department do not correspond to the times indicated by the guidelines; often in the emergency structures the assessment and treatment of this symptom are inadequate. The implementation of improvement strategies, such as the introduction of early pain management protocols initiated by the nurse, contributes to the decrease waiting time for analgesic administration and to better the quality of care given to patients. Conclusions. On the basis of the results obtained from the analysis of the literature, we propose the use of the protocol for early intake of patients arriving in the emergency room for pain created by the Regional Table formalized ad hoc. Keywords. pain; acute pain; pain assessment; pain management; pain treatment; emergency; emergency department; emergency nurse; emergency management; waiting time.
INTRODUZIONE
L’Infermiere è il professionista principalmente coinvolto nella lotta contro il dolore, così come definito nell’articolo n. 18 del Codice Deontologico (2019). La competenza infermieristica si esprime a tutto tondo, dalla prevenzione alla cura, applicando le buone pratiche per la gestione del dolore e dei sintomi a esso correlati, nel rispetto delle volontà della persona (1). Il dolore è la causa più comune di accesso al Pronto Soccorso e la prevalenza varia dal 52% al 79% (2). Un’adeguata analgesia rappresenta uno dei cardini della gestione efficace dell’emergenza (3). Tuttavia, numerosi studi hanno documentato come, proprio nei Pronto Soccorsi italiani, il dolore non venga opportunamente riconosciuto e trattato (4). Di conseguenza si rende sempre più indispensabile rispondere alle esigenze dell’utente con dolore attraverso un percorso che sia efficace, ottimizzando le risorse a disposizione. Un’accurata valutazione e un tempestivo trattamento costituiscono uno dei principali obiettivi nella gestione del dolore, realizzabili solo se vengono attuati comportamenti condivisi da tutto il personale sanitario (5). Inoltre, lo sviluppo di protocolli condivisi di analgesia permette di migliorare l’approccio al sintomo, ridefinendo così il ruolo dell’Infermiere, soprattutto quando impegnato nella fase del triage. In un primo documento relativo alle “Linee di indirizzo per l’attività di triage in Pronto Soccorso” del 2012 (6) a cui sono seguite le “Linee di indirizzo nazionali sul triage intraospedaliero” del 1 agosto 2019 (7), viene infatti stabilito che i sistemi di triage implementati nelle realtà italiane si devono ispirare e/o adeguare al modello avanzato di “Triage Globale” fondato su un approccio olistico alla persona e ai suoi familiari, che realizza la valutazione infermieristica in base alla raccolta di dati soggettivi ed oggettivi, in considerazione di elementi situazionali significativi e all’effettiva disponibilità di risorse della struttura. L’approccio globale consente all’Infermiere di accogliere il paziente e le persone significative che lo accompagnano con atteggiamento empatico, effettuando così una rapida valutazione dell’aspetto generale per poter poi assegnare il codice di priorità avendone registrato i dati oggettivamente rilevati. L’assegnazione del codice di priorità in base ai percorsi assistenziali predefiniti o al segno/sintomo indagato consente all’Infermiere di inquadrare oggettivamente la situazione clinica, valutando e rivalutando le attese, al fine di individuare quale utente abbia priorità di accesso, in caso di urgenze contemporanee (8). L’utilizzo del modello globale migliora la qualità dell’assistenza prestata in quanto garantisce che l’Infermiere deputato al triage, con specifica formazione e addestramento, possa avvalersi di Linee guida e Protocolli di riferimento per l’elaborazione della decisione di triage, che viene effettuata utilizzando livelli di priorità codificati. Tale metodo permette la messa in atto di interventi assistenziali precoci e, attraverso la documentazione del triage, rende possibile la rivalutazione del paziente e la valutazione qualitativa del sistema di triage stesso. Tuttavia, allo stato attuale, e benché siano trascorsi alcuni anni dallo studio presentato, non vi è un sistema di codifica comune nelle strutture di Pronto Soccorso italiane; le diverse realtà, sulla base delle proprie peculiarità, hanno infatti sviluppato approcci differenti per l’identificazione dei codici. Questa disparità di approccio, lascia ampia discrezionalità all’intervento infermieristico della presa in carico dell’utente in Pronto Soccorso, indipendentemente dalle cause che lo portano all’accesso, ma, in particolare, per le situazioni cliniche legate al dolore. É indiscusso che la valutazione del dolore richieda un’elevata abilità da parte dell’Infermiere, che deve riuscire a mediare la soggettività del paziente con l’oggettiva gravità del sintomo per decidere se quel dolore è tale da influire sull’assegnazione del codice di priorità. Quando, perciò, viene valutato il dolore, è necessario disporre di strumenti oggettivi che consentano all’Infermiere di comparare quanto riferito dall’utente con quanto oggettivamente rilevato, utilizzando scale adeguate all’età e allo stato cognitivo del paziente, che permettano, appunto, di attribuire il livello appropriato. Da quanto emerso in letteratura, le scale più utilizzate in triage sono: NRS (Numerical Rating Scale), VRS (Verbal Rating Scale), VAS (Visual Analogue Scale), FPS (Faces Pain Scale); tutte consentono di classificare l’intensità del dolore nei differenti stadi (Lieve, Moderato, Severo), ai quali l’Infermiere può fare riferimento per l’attribuzione del codice di priorità. (9) Inoltre, le Linee guida canadesi affermano che la decisione di assegnare un codice di priorità CTAS (Canadian Triage Acuity Scale) basato sul dolore, è una combinazione di diversi fattori che definiscono la gravità su una Scala Likert a 10 items, da lieve a severo, la localizzazione, la durata e la tipologia e infine, la valutazione soggettiva dell’infermiere, così come definiti in Tabella 1 (10).
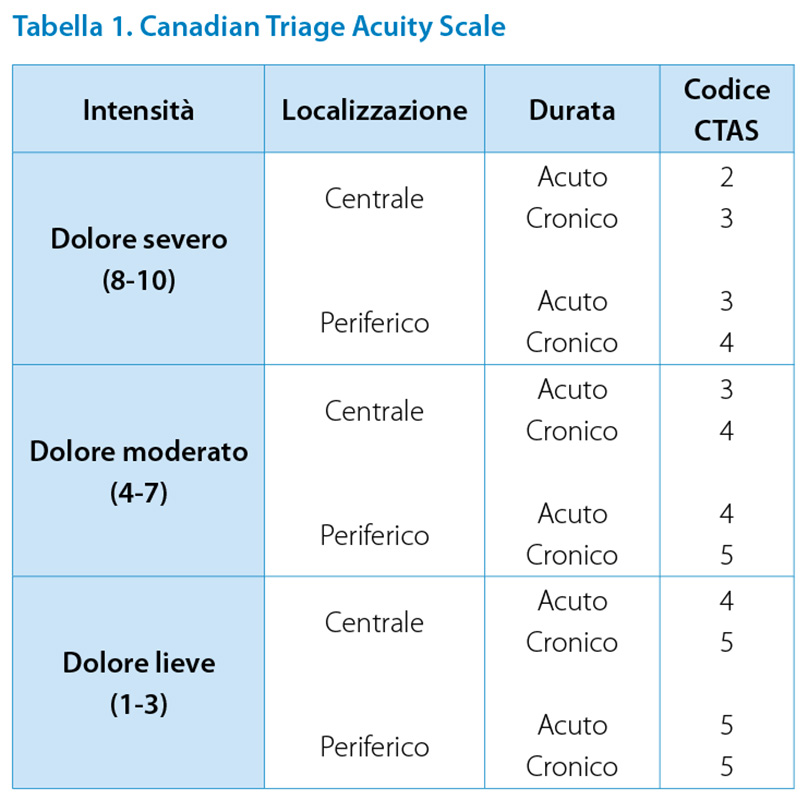
In linea generale, per quanto riguarda la realtà italiana, le indicazioni fornite dal CTAS, permettono di assegnare i codici di priorità in rapporto al dolore secondo queste modalità: Dolore severo (8-10) codice 2; Dolore moderato (4-7) codice 3; Dolore lieve (1-3) codice 4-5 (10). In questi anni è maturata la consapevolezza che occorra promuovere un nuovo modo di erogare assistenza basata su livelli di intensità di cura con l’integrazione dei professionisti appartenenti anche ad unità operative diverse o a diversi livelli gestionali, attraverso l’elaborazione e l’attuazione di percorsi clinico-assistenziali. L’assistenza in ambito ospedaliero si realizza per lo più mediante processi di cura dinamici. I bisogni del paziente devono essere messi in relazione alle risorse disponibili, ivi compreso il fattore tempo, alla garanzia di sicurezza ed alla sostenibilità, affinché ogni bisogno riceva la risposta più appropriata, senza inutili sprechi, perdite di prezioso tempo e sovrapposizioni di interventi. L’attivazione dei flussi di trattamento, basati sulla complessità assistenziale richiede la formalizzazione di appositi protocolli e la realizzazione di attività formative utili alla loro implementazione. Le recenti Linee di indirizzo già citate e relative al triage intraospedaliero prevedono l’attivazione di percorsi “post triage” quali Fast Track, See and Treat, patologie tempo-dipendenti (rete SCA, rete Stroke e Rete Trauma grave) e condizioni particolari (fragilità, vulnerabilità) (11).
Questa ottimizzazione spazio-temporale oltre che clinico-assistenziale, prevede che l’Infermiere di Pronto Soccorso invii direttamente al medico specialista, in presenza di protocolli e procedure codificate a livello aziendale, i pazienti con specifici segni e sintomi di pertinenza specialistica, come otorinolaringoiatria, oculistica, ostetricia, dermatologia. Altre proposte operative, identificano altresì la possibilità di avviare procedure come l’esecuzione di un ECG o di un prelievo ematico, alle quali possono essere aggiunte prestazioni come il prelievo di campioni biologici per esami di laboratorio o l’esecuzione del test di gravidanza. Tali esperienze finalizzate a ottimizzare i tempi e migliorare il percorso del paziente, possono riguardare ambiti specifici infermieristici, per i quali si individuano prestazioni a competenza avanzata, che consentano di agevolare la presa in carico precoce dell’utente e di eseguire alcune prestazioni infermieristiche di emergenza come, ad esempio, la cateterizzazione vescicale in presenza di disturbi della minzione, la gestione della febbre e, appunto, la gestione del dolore mediante anticipazione terapeutica del sintomo (12). Dal documento “Raccomandazioni Intersocietarie Italiane (SIAARTI, SIMEU, SIS 118, AISD, SIARED, SICUT, IRC) sulla gestione del dolore in emergenza” (2013) emerge, infatti, che un’accurata valutazione del paziente e della sintomatologia dolorosa è indispensabile ai fini sia della scelta dell’analgesico che della via di somministrazione, come, altrettanto importante, è procedere alla rivalutazione dopo i singoli interventi analgesici (3). Inoltre, la diagnosi di dolore acuto ed il suo trattamento dovrebbero essere costantemente eseguiti in tutti i pazienti trattati in emergenza, sia nei setting extra-ospedalieri che in Pronto Soccorso. In tutti i pazienti sin dal loro arrivo in PS dovrebbero essere valutate le eventuali allergie ed intolleranze, misurato il livello di dolore e trascritto tale valore sul documento clinico (cartella clinica, scheda di triage e scheda del 118) (3). La capacità e la competenza dell’Infermiere di triage si sviluppano proprio nella conduzione dell’intervista relativa all’anamnesi del dolore. Allo scopo, può essere molto utile la scala mnemonica PQRST che, attraverso un metodo sistematico, permette una valutazione e un inquadramento rapidi del dolore, analizzando come elementi diagnostici le ragioni che provocano o alleviano il dolore, la qualità del sintomo, il distretto corporeo interessato, la gravità del sintomo e la caratteristica della temporalità. La determinazione del livello di dolore attraverso una scala validata è importante perché consente di abbinare a questo punteggio il codice di priorità: un elevato livello di dolore può in alcuni casi determinare l’attribuzione di un codice di priorità elevato, anche in assenza di una compromissione di parametri vitali (13). Le “Raccomandazioni intersocietarie” indicano opportuno utilizzare la scala numerica NRS, e, in caso di paziente non collaborante, adottare la scala verbale VRS. Negli adulti con compromissione cognitiva medio-moderata è possibile utilizzare scale descrittive che consentano una valutazione verbale, mentre negli adulti incapaci di parlare è necessario ricorrere alla PAINAD (Pain Assessment in Advanced Dementia) (3). L’obietto della revisione della letteratura è la ricerca di studi condotti ed evidenze in merito alla gestione del paziente che giunge in Pronto Soccorso per dolore.
MATERIALI E METODI
Per raggiugere l’obiettivo dello studio sono state poste alcune domande di ricerca (ovvero: Qual è il percorso assistenziale dedicato ad un paziente che giunge in Pronto Soccorso per dolore? Quali sono i tempi per la gestione del paziente con dolore in Pronto Soccorso? Con quale modalità viene gestito il dolore in Pronto Soccorso, come viene valutato e trattato? Che ruolo ha l’infermiere rispetto alla gestione del paziente con dolore in Pronto Soccorso?).
La ricerca si è dunque concentrata su una revisione della letteratura di studi primari e secondari con focus specifico sulla presa in carico del paziente giunto in Pronto Soccorso per dolore. Sono state consultate le Banche Dati Medline (Pubmed), Cochrane Database of Systematic Reviews, e Cinahl nei mesi di gennaio e febbraio 2018, nel 2020 una nuova revisione della letteratura ha aggiornato i risultati ottenuti in precedenza. Lo studio si fonda sulla ricerca attraverso le seguenti parole chiave: pain; acute pain; pain assessment; pain management; pain treatment; emergency; emergency department; emergency nurse; emergency management; waiting time, inserite come termini liberi in stringhe di ricerca combinate con gli operatori booleani AND e OR come esemplificato in Tabella 2.
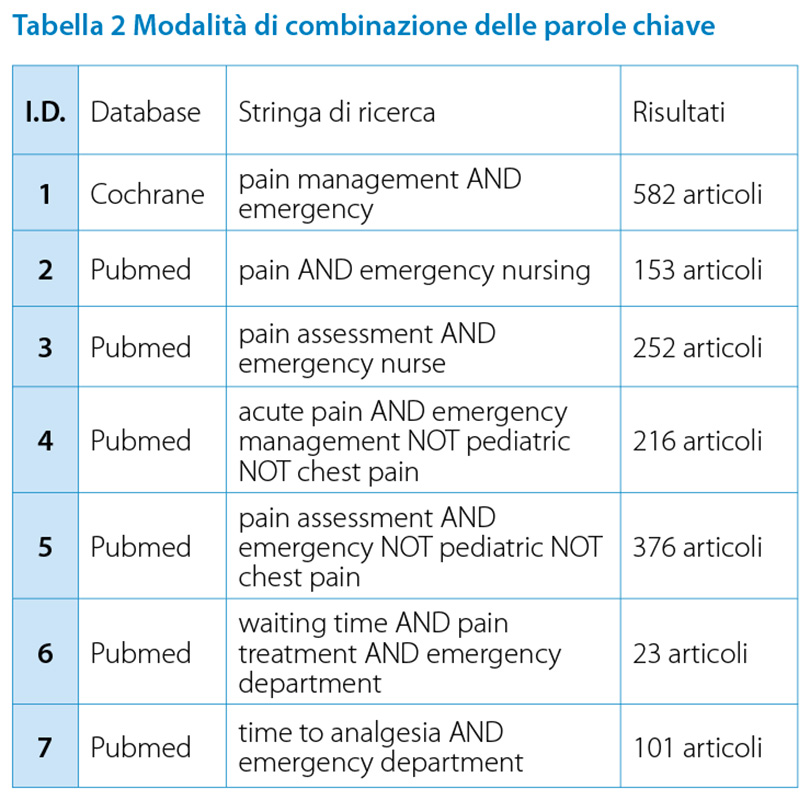
Tabella 2. Modalità di combinazione delle parole chiave
I criteri di inclusione degli studi selezionati sono stati:
- Tipologia dei partecipanti: pazienti umani di età superiore a 18 anni giunti in Pronto Soccorso con dolore acuto, a cui è stato assegnato un codice di priorità bianco, verde o giallo
- Tipologia di esiti: percorso dedicato alla gestione del dolore, regressione del dolore, soddisfazione dei pazienti
- Tipologia di interventi: valutazione del dolore e somministrazione della terapia
- Tipologia di studio: Meta-Analisi, Revisioni Sistematiche, Trial Clinici Randomizzati, Studi Retrospettivi
- Articoli pubblicati negli ultimi cinque anni
- Lingua: inglese, italiana
Disponibilità di testo completo
Sono stati esclusi:
- Studi che trattano di medicina veterinaria
- Studi in merito alla gestione del dolore in ambito pediatrico
- Studi non disponibili gratuitamente
- Studi non compatibili perché in fase di sviluppo
- Articoli senza disegno di studio e/o senza dati
- Studi pubblicati prima del 2013
- Studi con abstract o testo completo non disponibile
- Studi che considerano pazienti con dolore toracico
- Studi che considerano pazienti a cui è stato attribuito un codice rosso
Il seguente diagramma di flusso rappresenta graficamente la selezione degli studi e le modalità avviate per la ricerca (Figura 1)
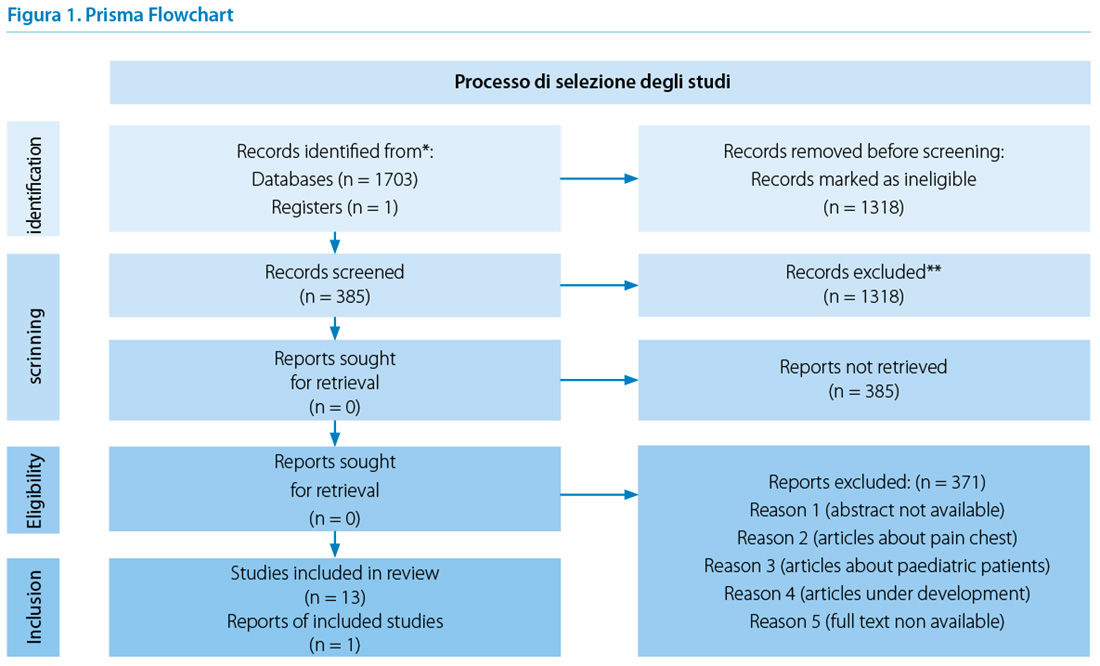
RISULTATI
Dalla ricerca in letteratura primaria e secondaria sono stati selezionati quattordici articoli che hanno risposto ai criteri di inclusione stabiliti. Una sintesi degli studi reperiti è rappresenta dalla seguente tabella (Tabella 3):

DISCUSSIONE E CONCLUSIONI
L’analisi della letteratura disponibile si è concentrata sugli studi i cui outcomes interessavano tempistica per l’assistenza al paziente, valutazione e trattamento del dolore, gestione infermieristica e qualità dell’assistenza. Emerge che lo standard per la tempistica di somministrazione dell’analgesico è di 30 minuti. Tale obiettivo, non sempre di facile attuazione, dipende spesso da un accesso ritardato nella presa in carico dell’utente una volta eseguito il triage, evento non raro nell’attuale panorama sanitario (14). Anche nelle realtà italiane questo standard viene difficilmente rispettato, in quanto i tempi medi di attesa per l’accesso al percorso di cura variano da 22 minuti per un codice giallo a 98 minuti per un codice bianco (15), confermati anche dal Piano Nazionale Esiti in essere (16). A tal proposito pare significativo rilevare che la situazione pandemica, così come definito da autorevoli Società scientifiche, ha inevitabilmente ridisegnato gli assetti organizzativi sia nel percorso di presa in carico generale dell’utente, che nella gestione dei servizi correlati alle attività di PS. Ciò è tanto più vero in caso del paziente con “dolore cronico” che accede al PS per la sintomatologia che prescinde da infezioni di Sars-CoV2, per la quale, però, deve essere garantita la massima sicurezza, adottando tutte le misure necessarie ad evitare il contagio. Una riflessione emerge tuttavia dagli addetti ai lavori dei PS, confermata peraltro dalle già citate Raccomandazioni Intersocietarie italiane, ovvero, in questa fase pandemica ormai ricorrente, il paziente che può, ovvero, che si trova in una condizione clinico- assistenziale non urgente/emergente, evita di ricorrere alla struttura di PS, proprio per evitare eventuali situazioni di contagio.
In letteratura sono state individuate alcune cause del prolungamento dei tempi di presa in carico del paziente in Pronto Soccorso, principalmente correlate alla gestione ospedaliera:
- Sovraffollamento generato da carenze organizzative, strutturali, di dotazioni tecnologiche e personale;
- Condizioni di criticità che non permettono agli operatori sanitari di garantire al meglio le cure necessarie;
- Ritardi nel trasferimento verso le strutture più appropriate causati da cattiva organizzazione, informazione carente o comportamenti arbitrari;
- Indicazione di rivolgersi ad altra struttura non accompagnata da altre misure, quali la comunicazione preventiva con la struttura di riferimento;
- Necessità di trasferire il paziente per la sola impossibilità di trasferire immagini e informazioni per via telematica.
È importante sottolineare come la rapida somministrazione dell’analgesico sia associata ad una riduzione della durata della permanenza del paziente in Pronto Soccorso. Le linee guida di triage CTAS (Canadian Emergency Department Triage and Acuity Scale) sottolineano che la tempistica adeguata per il trattamento del sintomo dolore sia 25-30 minuti dall’arrivo del paziente in Pronto Soccorso. Ad oggi il tempo medio di attesa per la somministrazione dell’analgesico è di circa 90 minuti, un tempo che, allo stato attuale della cogenza pandemica, pare veramente significativo se non si assumono interventi correttivi precoci e tempestivi. Dall’analisi dei risultati presenti in letteratura emerge che la durata della degenza in Pronto Soccorso è direttamente correlata al tempo di somministrazione della terapia, infatti il tempo di permanenza si riduce di circa due ore per i pazienti ai quali viene somministrata la terapia entro 90 minuti rispetto a coloro i quali ricevono la terapia in più di 90 minuti (17).
La valutazione del dolore da parte dell’Infermiere diviene dunque uno strumento di efficacia qualitativa e organizzativa in fase di triage, in quanto la gestione del dolore si basa su una valutazione oggettiva, ottenuta attraverso l’adozione di strumenti validati, che correlano, poi, di fatto, la prescrizione antalgica (14). L’autovalutazione mediante scale numeriche unidimensionali, sebbene dibattuta, è ancora uno strumento fondamentale nella valutazione del dolore (18). In una situazione di emergenza, le scale di valutazione unidimensionali vengono impiegate per la loro semplicità di applicazione in quanto sono estremamente facili da utilizzare per la maggior parte dei pazienti (19). Inoltre, la valutazione del dolore ha una duplice funzione: impatta direttamente sulle azioni degli Infermieri verso i pazienti (quali la somministrazione dell’analgesico e la rivalutazione del dolore) e funge anche da segnale per gli altri membri del team (18). Nelle realtà italiane cresce la consapevolezza della indispensabilità di disporre di procedure formalizzate per il monitoraggio del dolore durante il triage, che risultano essere presenti nel 60% dei Pronto Soccorso, nel 72% dei DEA di I livello e nel 74% dei DEA di II livello (15). La rivalutazione del dolore del paziente in PS, viene svolta da poco più del 60% delle strutture monitorate (15). Questo dato è confermato anche da altri studi considerati nella revisione, dove si afferma che, sebbene la valutazione del dolore venga svolta per la maggior parte dei pazienti al triage, questo monitoraggio viene scarsamente documentato (20), mentre le rivalutazioni registrate in cartella clinica sono estremamente rare (21).
La diagnosi e il trattamento del dolore devono essere avviati il più rapidamente possibile, in sicurezza, e prima dell’arrivo del paziente in ospedale (19). Il ricorso all’analgesia nei Pronto Soccorso è ancora largamente inadeguato ed è perciò fondamentale che il personale sanitario comprenda appieno le implicazioni fisiopatologiche del dolore acuto, indice non solo di sofferenza per il paziente ma strettamente correlato ad alterazioni funzionali di numerosi apparati, compresi i sistemi cardiovascolare ed endocrino. (18) Infatti, un trattamento inadeguato del dolore acuto può aggravare i quadri clinici dei pazienti più critici o meno collaboranti ad un peggioramento della loro malattia (anziani, cardiopatici, malati di cancro, diabetici, ecc.) (19). La convinzione che il trattamento del dolore possa interferire con i test diagnostici persiste ancora oggi: sebbene sia stato dimostrato che l’uso di antidolorifici non compromette l’esame obiettivo, la maggior parte procrastina l’analgesia fino al completamento della valutazione diagnostica del paziente. (19) In considerazione di ciò e del fatto che solo il 41% delle strutture italiane presenti uno specifico trattamento per il trattamento del dolore (19), potrebbe essere utile intensificare la formazione per il trattamento del dolore e creare protocolli flessibili per il trattamento del dolore acuto in emergenza (19). Gran parte degli studi analizzati ha indicato nuove modalità di gestione del paziente con dolore in Pronto Soccorso, quali l’istituzione di un gruppo infermieristico dedicato (20), l’introduzione di protocolli di gestione precoce del dolore avviati dall’Infermiere (22,23) o la creazione di workshop per l’implementazione di Linee guida cliniche (18). Le indagini condotte in merito alla situazione delle strutture italiane rivelano che la percentuale di strutture che hanno formalizzato Linee guida per la gestione del dolore in emergenza-urgenza è molto bassa, pari al 47% nei Pronto Soccorso, 66% nei DEA di I livello e 61% nel DEA di II livello (15).
È auspicabile, dunque, che queste percentuali aumentino con il coinvolgimento di un numero sempre maggiore di strutture. Tutti gli studi analizzati evidenziano che l’attuazione di queste strategie di miglioramento portano, di fatto, ad una diminuzione del tempo in attesa della somministrazione dell’analgesico, una migliore qualità dell’assistenza erogata ai pazienti (21) e quindi ad una maggiore soddisfazione del paziente al termine del percorso (23). Per quanto concerne la valutazione della qualità dell’assistenza, in letteratura gli indicatori più utilizzati sono la presenza della documentazione infermieristica in cui viene registrato il valore del dolore attraverso scale validate, la tempestività della valutazione e della rivalutazione del dolore (monitoraggio) e il ricorso tempestivo all’analgesia (7). Sul fronte soddisfazione dei pazienti, invece, la letteratura rileva quanto questa sia correlata alla quantità e qualità delle informazioni ricevute durante la permanenza in PS, al supporto assistenziale ed emotivo ricevuto, ivi compresa la gestione del dolore. Tanto più la gestione è insufficiente o nulla, tanto più cresce l’insoddisfazione dell’utente (21). Inoltre, la soddisfazione dei pazienti è stata associata più al modo in cui i professionisti rispondono al loro sintomo doloroso che al risultato effettivo del trattamento del dolore ed uno dei componenti di questa risposta è la prontezza con cui il dolore viene affrontato (17).
Analizzando la percezione degli Infermieri, emerge come la numerosità delle risorse disponibili e il sovraffollamento dei Pronto Soccorso siano note barriere alla gestione del dolore. Una convinzione comune è, di fatto, quella che l’assenza del teamwork, che comprende anche la possibilità/capacità del gruppo di farsi carico delle criticità e del peso assistenziale, possa creare una barriera alla gestione ideale del dolore (21). Dall’indagine condotta nei PS lombardi con più di 25.000 accessi annui, emerge che il trattamento del dolore dopo il triage vede l’attivazione di protocolli di presa in carico solo nel 33% delle Strutture Sanitarie lombarde. Il 76% degli intervistati sente la necessità di implementare le attività a gestione infermieristica che attivino da subito il trattamento dei pazienti. In 1 ospedale su 5 è presente la figura dell’Infermiere che attiva i protocolli di presa in cura in area di post triage, tale figura è identificata come “infermiere flussista”. A fronte di queste considerazioni, corroborate dalla letteratura, la proposta regionale è stata quella di elaborare documenti organizzativo- gestionali che abbiano come principale obiettivo, quello di ottimizzare l’individuazione del problema assistenziale ed iniziare nel più breve tempo possibile il percorso diagnostico-terapeutico-assistenziale (PDTA) adeguato al bisogno assistenziale e di salute presentato. I Protocolli di Presa in Cura Anticipata (P.P.C.A.) si possono dunque definire come gli strumenti di assistenza avanzata che hanno come finalità principale quella di ridurre sensibilmente il tempo di “Presa in Carico” della persona assistita che giunge in PS, ottimizzando così il cosiddetto “tempo utile” che l’assistito spende all’interno del Pronto Soccorso e che dovrebbe essere percepito dall’utente stesso come tempo necessario all’analisi e alla risoluzione del problema presentato, e non come “tempo perso”. La presa in carico è perciò garantita da un Infermiere esperto che, attraverso protocolli prestabiliti, anticiperà alcuni percorsi assistenziali standardizzati (4). Dunque, anche l’applicazione del protocollo di presa in carico anticipata per la gestione del dolore oltre a essere un dovere moralmente ed eticamente accettabile, migliora, di fatto, la soddisfazione della persona assistita, uniforma i comportamenti dei professionisti del processo assistenziale e garantisce la ricognizione, la rilevazione e il trattamento precoce del dolore per tutti i pazienti eleggibili. Il PPCA si potrebbe dunque applicare a tutte le persone che in Pronto Soccorso presentino dolore, a cui viene attribuito dal professionista Infermiere, secondo un preciso protocollo di triage, il codice di priorità verde. Lo strumento diviene dunque patrimonio operativo per tutti i professionisti sanitari coinvolti nel processo di cura, uniformandone i comportamenti assistenziali, a tutela dei pazienti. Il comportamento univoco degli operatori consente che tutti si orientino al medesimo approccio di gestione del dolore, adottando strumenti di rilevazione opportuni e monitorando l’esito delle rilevazioni, soprattutto dopo l’avvenuta somministrazione dell’analgesico. L’uniformità comportamentale, permette di adottare i medesimi criteri di registrazione dei rilievi effettuati, pertanto l’utilità della documentazione sanitaria, sempre più centrata sulle prestazioni infermieristiche si rende indispensabile, anche in contesti emergenziali come il Pronto soccorso.
BIBLIOGRAFIA
- FNOPI. Codice deontologico – Deontologia. 2019 FNOPI.
- Van Woerden G, Van Den Brand CL, Den Hartog CF, Idenburg FJ, Grootendorst DC, Van Der Linden MC. Increased analgesia administration in emergency medicine after implementation of revised guidelines. Int J Emerg Med. 10 febbraio 2016.
- SIAARTI, SIMEU, SIS, 118, AISD, SIARED, et al. Raccomandazioni Intersocietarie Italiane sulla gestione del dolore in emergenza.
- ordini IPASVI Lombardia, SDA Bocconi. Presentazione documento di sintesi del gruppo di lavoro ordini IPASVI lombardi-SDA Bocconi 1 dicembre 2017. 2017.
- FNOPI. La gestione infermieristica del dolore nei codici bianchi e verdi in Pronto Soccorso: indagine conoscitiva e proposta di un percorso integrato – Rivista l’Infermiere N°4 – Formazione e Ricerca. FNOPI.
- COORDINAMENTO NAZIONALE TRIAGE. Linee di indirizzo per l’attività di triage in Pronto Soccorso. 2012.
- MINISTERO DELLA SALUTE. Linee di indirizzo nazionali sul triage intraospedaliero. 2019
- COORDINAMENTO NAZIONALE TRIAGE. Linee di indirizzo per l’attività di Triage in Pronto Soccorso. 2012.
- FNOPI. Le scale di misurazione del dolore per le diverse fasce d’età. Una revisione della letteratura – Rivista l’Infermiere N°3 – Formazione e Ricerca – FNOPI.
- CTAS. THE CANADIAN TRIAGE AND ACUITY SCALE.
- Ministero della Salute. Triage Intraospedaliero – aggiornamento Linee guida.
- Lonardi. L’evoluzione del ruolo infermieristico nel triage di Pronto Soccorso: dal triage al post triage.
- Gruppo Formazione Triage. Triage Infermieristico. McGraw Hill; 2010.
- Hatherley C, Jennings N, Cross R. Time to analgesia and pain score documentation best practice standards for the Emergency Department – A literature review. Australas Emerg Nurs J AENJ. febbraio 2016;19(1):26–36.
- SIMEU, Cittadinanzattiva. Lo stato di salute dei Pronto Soccorso italiani.
- AGENAS. Piano nazionale esiti. 2020
- Sokoloff C, Daoust R, Paquet J, Chauny J-M. Is adequate pain relief and time to analgesia associated with emergency department length of stay? A retrospective study. BMJ Open. 25 marzo 2014.
- Vuille M, Foerster M, Foucault E, Hugli O. Pain assessment by emergency nurses at triage in the emergency department: A qualitative study. J Clin Nurs. febbraio 2018;27(3–4):669–76.
- Mura P, Serra E, Marinangeli F, Patti S, Musu M, Piras I, et al. Prospective study on prevalence, intensity, type, and therapy of acute pain in a second-level urban emergency department. J Pain Res. 2017;10:2781–8.
- Jennings N, Gardner G, O’Reilly G, Mitra B. Evaluating emergency nurse practitioner service effectiveness on achieving timely analgesia: a pragmatic randomized controlled trial. Acad Emerg Med Off J Soc Acad Emerg Med. giugno 2015;22(6):676–84.
- Lindström V, Castrén M, Falk A. Patients’ and Nurses’ perception of pain management in the Emergency Department. 2017.
- Butti L, Bierti O, Lanfrit R, Bertolini R, Chittaro S, Delli Compagni S, et al. Evaluation of the effectiveness and efficiency of the triage emergency department nursing protocol for the management of pain. J Pain Res. 2017;10:2479–88.
- Patil A, Srinivasarangan M, Ravindra P, Mundada H. Studying Protocol-Based Pain Management in the Emergency Department. J Emerg Trauma Shock. dicembre 2017;10(4):180–8.
Francesca Borghetti
Infermiera, ASST Grande Ospedale Metropolitano Niguarda, Milano
RN, Niguarda Hospital, Milan
francescaborghetti11@gmail.com
Giorgio Gadda
Coordinatore infermieristico, ASST Grande Ospedale Niguarda, Milano
RN, nurse coordinator, Niguarda Hospital, Milan
Annalisa Alberti
Direttore didattico, CLI Università degli Studi di Milano, Direttore Centro di Cultura infermieristica ed esperienze di ricerca ASST Rhodense
RN, MSN; Didactic Director, nursing undergraduate course, University of Milan & Director of the Center for Nursing Culture and Research Experience, ASST Rhodense
Claudia Timoftica
Coordinatore infermieristico ASST Rhodense, Docente di Statistica medica, Università degli Studi di Milano
RN, nurse coordinator, ASST Rhodense, Lecturer of medical statistics, University of Milan
Anne Destrebecq


