29 Nov Indagine qualitativa in un ospedale milanese: gli infermieri e la pandemia da Covid-19
Qualitative survey in a milanese hospital: nurses and the Covid-19 pandemic
RIASSUNTO
Introduzione. Il 21 febbraio 2020 è stato notificato il primo caso di COVID-19 in Italia. A partire da quel momento gli indici di stress, paura e ansia hanno raggiunto un alto livello tra gli infermieri, esposti a questo stato di emergenza, anche a causa del numero significativo di decessi. Vi sono stati numerosi cambiamenti nell’ambito dell’assistenza, della relazione con l’assistito e delle condizioni lavorative. Scopo. Descrivere il vissuto degli infermieri che hanno erogato assistenza a persone affette da COVID-19 nelle aree di degenza ordinaria del Dipartimento di Malattie Infettive e Pneumologia dell’Ospedale L. Sacco di Milano. Metodi. È stata condotta un’indagine qualitativa in cui sono stati coinvolti quattordici infermieri delle due unità operative in questione tramite campionamento di convenienza. Sono state effettuate delle interviste, audioregistrate e analizzate tramite il metodo di Colaizzi. Risultati. L’analisi dei dati ha permesso di definire quattordici sottotemi e sei temi: Persona affetta da COVID-19, Morire ai tempi del COVID-19, Emozioni, Cambiamenti, Effetti sulla vita quotidiana degli infermieri, Racconto. Conclusioni. I risultati di questo studio sono coerenti quanto presente in letteratura e permettono di descrivere le esperienze vissute durante questo periodo pandemico e le riflessioni in merito. Il vissuto è difficile da descrivere in quanto carico di sofferenza: alcuni episodi dolorosi sono ancora presenti nel pensiero delle persone intervistate. Nonostante l’isolamento per la paura di contagiare, gli infermieri hanno fatto ricorso al supporto dei colleghi e dei famigliari per affrontare le emozioni e i cambiamenti legati a questa situazione. Questo studio può essere la base per effettuare approfondimenti riguardo le tematiche emerse e indagini future per approfondire altri aspetti nelle aree intensive oppure in area di pronto soccorso. Parole chiave. Infermiere, vissuti, interviste, COVID-19, emozioni, assistenza infermieristica, degenze ordinarie.
ABSTRACT
Introduction. On February 21, 2020, the first case of COVID-19 was reported in Italy. Since that time, indices of stress, fear and anxiety have reached a high level among nurses, who have been exposed to this state of emergency, partly because of the significant number of deaths. There have been numerous changes in the area of care, relationship with the patient and working conditions. Purpose. To describe the experience of nurses who delivered care to people with COVID-19 in the ordinary inpatient areas of the Department of Infectious Diseases and Pneumology at L. Sacco Hospital in Milan, Italy. Methods. A qualitative survey was conducted in which fourteen nurses from the two operating units in question were involved by convenience sampling. Interviews were conducted, audiorecorded and analyzed by Colaizzi’s method. Results. Fourteen subtopics and six themes were defined from the data analysis: Person with COVID-19, Dying in the time of COVID-19, Emotions, Changes, Effects on nurses’ daily life, Storytelling. Conclusions. The results of this study are consistent with what is in the literature and allow us to describe the lived experiences during this pandemic period and reflections on it. The experience is difficult to describe as it is laden with suffering: some painful episodes are still present in the thoughts of the people interviewed. Despite the isolation due to fear of infection, nurses resorted to support from colleagues and family members to cope with the emotions and changes related to this situation. This study can be the basis for conducting further investigations regarding the issues that emerged and future investigations to explore other aspects in intensive care areas or in the emergency department area. Keywords. Nurses, experiences, interviews, COVID-19, emotions, nursing care, ordinary hospitalizations.
INTRODUZIONE
La pandemia da COVID-19 iniziata in Italia nel 2020 ha coinvolto in modo significativo la popolazione infermieristica, diffondendo incertezza e paura.
Gli infermieri hanno provato stanchezza fisica e mentale a causa del senso di impotenza, dell’aumento del carico lavorativo, della mancanza di dispositivi di protezione individuale e dell’alto rischio di contagio e trasmissione ai famigliari (Sun et al., 2020).
Alla fine del dicembre 2019 la Cina ha notificato un gruppo di casi di polmonite ad eziologia non nota nella città di Wuhan. Il 9 gennaio 2020, il Centro per il controllo e la prevenzione delle malattie della Cina (China CDC) ha identificato un nuovo coronavirus come eziologia del COVID-19 che denominato successivamente Sars-CoV-2 (Punzo et al., 2020). L’11 marzo 2020 è stata dichiarata l’inizio della pandemia da COVID-19 (WHO, 2020).
L’arrivo improvviso di un nuovo virus ha causato diverse emozioni nello stato d’animo degli infermieri, come un profondo senso di incertezza e paura soprattutto agli inizi della pandemia, quando si sono dovuti interfacciare con una patologia sconosciuta sotto diversi punti di vista (Goh et al., 2020; Ness et al., 2021; Santos et al., 2021). La paura era relativa anche all’alta probabilità di infettarsi e trasmettere il virus ai propri familiari; molti infermieri infatti hanno deciso di separarsi dalle loro famiglie (Fernández and Bouchard, 2020; Kheirandish et al., 2020; Ness et al., 2021; Shechter, Diaz and Abdalla, 2021). Il supporto sociale della famiglia e delle equipe ha avuto un ruolo fondamentale nella riduzione dello stress (Ambrosi et al., 2020; Goh et al., 2020; Sun et al., 2020; Kackin et al., 2021). Il distress psicologico è stato alimentato anche dal forte senso di impotenza dovuto all’impossibilità di offrire agli assistiti trattamenti e assistenza risolutivi nelle fasi acute o terminali della patologia e ai numerosi decessi (Galehdar et al., 2020; Fawaz and Itani, 2021).
I dispositivi di protezione individuale (DPI) sono la principale risorsa che gli infermieri possono impiegare per evitare il contagio durante le attività infermieristiche assistenziali a stretto contatto con gli assistiti. Mascherine chirurgiche, FFP2 o FFP3, guanti e camici idrorepellenti monouso e tutte le altre misure di protezione hanno lasciato veri e propri segni indelebili sul corpo degli infermieri, diventandone quasi una parte integrante, anche poiché venivano e tuttora vengono indossati per l’intero turno di lavoro nelle aree COVID-19. I DPI hanno alterato sia la manualità che la relazione tra colleghi e con gli assistiti, rendendo difficoltoso il riconoscimento e diminuendo il tempo di relazione per poter garantire sicurezza dell’operatore sanitario (Ambrosi et al., 2020; Fernández and Bouchard, 2020; Goh et al., 2020).
Gli assistiti ricoverati per COVID-19 manifestavano alti livelli di paura, ansia e agitazione e richiedevano quindi un forte supporto emotivo, che purtroppo gli infermieri hanno riscontrato difficoltà a garantire adeguatamente, a causa del distanziamento e dei DPI. La comunicazione, verbale e non, è stata fondamentale per alleviare le loro preoccupazioni, d’altro canto però a causa dei DPI è diventata molto più problematica (Ambrosi et al., 2020; Kheirandish et al., 2020; Ness et al., 2021).
I familiari non avevano il permesso di visitare il proprio caro e questo elemento ha causato un ulteriore aumento di paura e ansia da entrambe le parti; perciò, gli infermieri hanno utilizzato dispositivi elettronici per garantire un contatto con l’esterno (Ambrosi et al., 2020; Kheirandish et al., 2020; Ness et al., 2021). La fase di accompagnamento alla morte è stata resa ancor più sofferta dall’assenza delle persone care, del tocco di una mano prima di morire; la persona moriva da sola. Neanche gli infermieri, soprattutto all’inizio della pandemia, hanno potuto garantire questa vicinanza poiché più era prolungato il tempo nella stanza, più consumavano presidi e questo aspetto ha impattato molto sulla loro sfera emotiva. Inoltre, i deceduti per COVID-19 non hanno potuto ricevere una cura della salma e inizialmente non si potevano tenere funerali o cerimonie a seconda del credo religioso. La persona veniva posta in un sacco nero cosparso poi di disinfettante e successivamente cremata. L’assenza della famiglia durante il processo di accompagnamento e durante il momento della morte stessa ha generato malinconia negli infermieri e ha disumanizzato una fase della vita (Ambrosi et al., 2020; Galehdar et al., 2020).
La pandemia da COVID-19 ha comportato una modifica all’organizzazione degli ospedali, degli spazi, del personale, dei turni: sono state modificate unità operative interi e altre sono state create nell’arco di una giornata con l’obiettivo principale di aumentare la disponibilità di posti letto e di conseguenza il numero di operatori sanitari nelle degenze ordinarie, ma soprattutto nelle unità di terapia intensiva per garantire un’assistenza sicura e competente (Ambrosi et al., 2020). Agli inizi della pandemia, non era possibile garantire il tempo per adattarsi al nuovo ambiente lavorativo e i protocolli o procedure venivano frequentemente modificati o aggiornati a seconda dei nuovi studi: questo elemento ha causato molte preoccupazioni inerenti alla qualità di cura erogata. La maggior parte degli infermieri ha espresso stanchezza, correlata anche all’aumento del carico di lavoro e alla mancanza di riposo, riferendo che il programma dei turni lavorativi era inappropriato, stressante e senza un compenso economico percepito come adeguato (Tan et al., 2020; Ness et al., 2021).
SCOPO
Descrivere il vissuto degli infermieri che hanno erogato assistenza a persone affette da COVID-19 nelle aree di degenza ordinaria del Dipartimento di Malattie Infettive e Pneumologia dell’Ospedale L. Sacco di Milano.
MATERIALI E METODI
Revisione bibliografica
È stata condotta una ricerca bibliografica nelle principali banche dati internazionali applicando i seguenti criteri di inclusione: articoli pubblicati negli ultimi 2 anni riferiti ai vissuti degli infermieri durante la pandemia, articoli pubblicati negli ultimi 10 anni riferiti ai vissuti degli infermieri durante altre epidemie, articoli in italiano, inglese e francese. In totale sono stati selezionati 22 articoli.
Disegno dello studio
Studio qualitativo.
Contesto di indagine
Le interviste sono state eseguite nel periodo da luglio a settembre 2021 nelle unità operative del Dipartimento di Malattie Infettive e di Pneumologia dell’Ospedale L. Sacco, previa autorizzazione dei coordinatori infermieristici, del Servizio Infermieristico Tecnico e Riabilitativo Aziendale (SITRA) e della Direzione Medica di Presidio.
Strumento di indagine
È stata posta un’unica domanda per favorire la libertà di espressione ai partecipanti: “Qual è la sua esperienza nell’assistere una persona affetta da COVID-19 durante la pandemia?”.
Strategia di campionamento
I partecipanti sono stati selezionati tramite campionamento di convenienza, tenendo conto del seguente criterio di inclusione: esperienza lavorativa attuale o pregressa per almeno un mese nelle degenze COVID-19 dell’Ospedale Sacco. Sono stati esclusi gli infermieri che hanno lavorato in terapia intensiva COVID-19 e in Pronto Soccorso. I partecipanti sono stati reclutati fino alla saturazione dei dati. I dati sono stati analizzati secondo il metodo Colaizzi (Fain, 2004).
Considerazioni etiche
Le interviste sono state svolte previo consenso informato degli intervistati ed è stato garantito l’anonimato.
RISULTATI
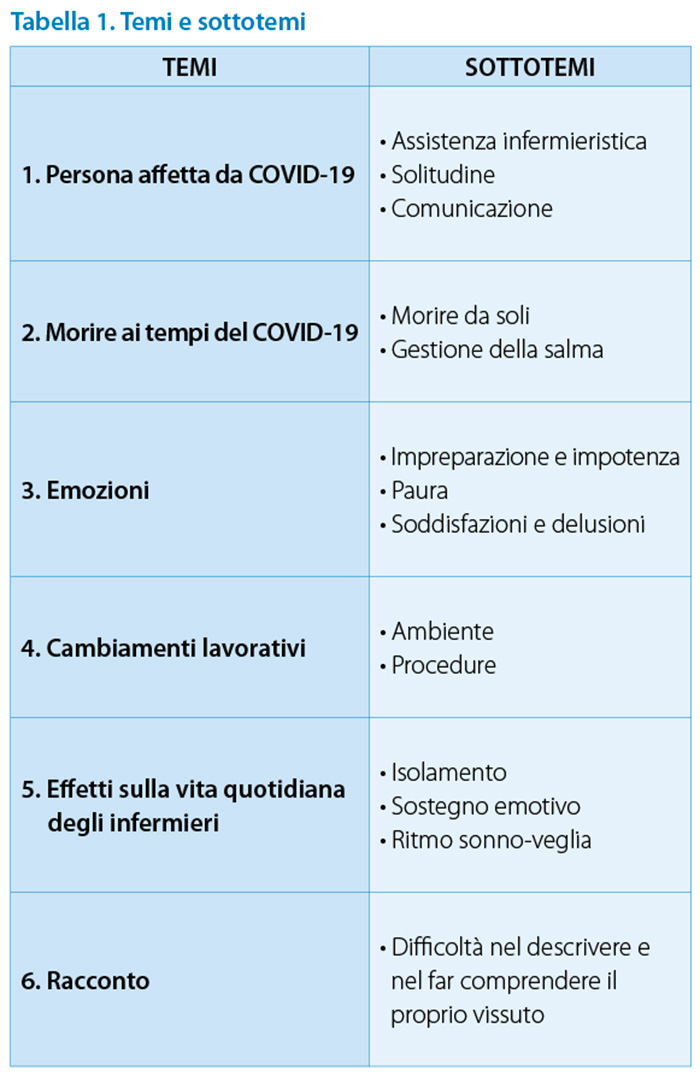
Le interviste hanno avuto una durata media di otto minuti, con un tempo massimo di sedici minuti e un tempo minimo di tre minuti, i tempi sono stati estremamente limitati rispetto alla durata dell’intervista a causa della difficoltà da parte dei soggetti intervistati nel trattare l’argomento e nel ripercorrere ricordi e momenti dolorosi. I partecipanti poi sono stati ricontattati telefonicamente, come da accordi, dopo un mese dall’intervista per la validazione dei dati raccolti. Dalle interviste sono emersi 6 temi principali e 14 sottotemi, così come riportato in tabella n.1.
TEMA 1: PERSONA AFFETTA DA COVID-19
Tutte le interviste hanno dato ampio spazio alla descrizione dell’assistenza infermieristica erogata alle persone affette da COVID-19 e dei loro aspetti emotivi. Questo tema raggruppa quattro sottotemi: assistenza infermieristica, solitudine, comunicazione e consapevolezza.
• Assistenza infermieristica
Nell’ambito assistenziale le persone affette da COVID-19 richiedevano interventi infermieristici mirati maggiormente al soddisfacimento del bisogno di respirare: è stato introdotto l’utilizzo dei caschi CPAP per erogare in modo continuativo l’ossigenoterapia affiancata da un rigoroso monitoraggio della meccanica respiratoria e della saturazione a causa della rapida evoluzione di questa patologia. A volte è stato necessario posticipare il momento dell’alimentazione e dell’idratazione per via orale o le pratiche igieniche, in quanto l’obiettivo primario era il miglioramento della respirazione.
“I bisogni fondamentali molte volte venivano messi in secondo piano, ad esempio il paziente con il casco CPAP ha come bisogno prioritario quello di respirare quindi gli altri bisogni, come mangiare, bere o lavarsi venivano messi in secondo piano. Dire ‘oggi non puoi mangiare’, non è semplice”
• Solitudine
Dalle interviste è emerso che gli assistiti si presentavano spesso ansiosi e spaventati e vivevano il ricovero in totale solitudine. Quando le condizioni cliniche della persona e le tempistiche lavorative lo permettevano, gli infermieri effettuavano chiamate o videochiamate tramite cellulari o tablet dati in dotazione dall’ospedale per alleviare la solitudine degli assistiti e per garantire un contatto con l’esterno e questo intervento migliorava la compliance e la degenza.
“Noi ci siamo sostituiti alle loro famiglie, rappresentavamo tutto per loro e eravamo il tramite tra loro e la famiglia con le videochiamate, le telefonate e le informazioni che i parenti chiedevano”
• Comunicazione e consapevolezza
Un ulteriore aspetto fondamentale nell’assistenza infermieristica è stata la comunicazione con l’assistito, sia verbale che non. A causa dei DPI e dei presidi per la ventilazione non invasiva, la comunicazione ha subito dei cambiamenti significativi ed è diventata più difficoltosa, soprattutto quella verbale. Come emerso da sei interviste, lo sguardo e i gesti sono stati fondamentali per instaurare una relazione e per parlare con la persona. Gli intervistati hanno riferito che è stato necessario utilizzare altre strategie per comunicare, come ad esempio scrivere l’informazione su un foglio di carta.
“Il contatto con i pazienti erano gli occhi… il paziente era dentro il casco, tu eri tutto bardato e quindi diventava difficile comunicare”
TEMA 2: MORIRE AI TEMPI DEL COVID-19
Questa pandemia è stata caratterizzata da un numero elevato di decessi, che sono stati fonte di sofferenza e impotenza per gli operatori sanitari.
“Quello che mi resta di questa esperienza sono state tutte le morti”
“Ne sono morti veramente tanti e psicologicamente è stato proprio pesante”
Di questo tema, da nove interviste sono stati estrapolati i seguenti sottotemi: morire da soli e la gestione della salma.
• Morire da soli
Morire ai tempi del COVID-19 è stato caratterizzato dalla totale assenza degli affetti: le persone morivano da sole. Gli infermieri hanno sofferto l’impossibilità di garantire un adeguato accompagnamento alla morte, descrivendo come indelebile l’immagine di queste persone che morivano da sole.
“La cosa più triste di questa esperienza è che arrivavano da soli e morivano da soli: questa cosa ha segnato tutti”
• Gestione della salma
La gestione della salma è stato un punto cruciale che ha colpito nel profondo gli infermieri, in particolare per coloro che lavoravano in Hospice (successivamente trasformato in reparto COVID), dove la cura della stessa è parte integrante del processo di accompagnamento al morente per i parenti. Le salme, a causa della contagiosità di questo virus, devono essere poste in sacchi neri dagli infermieri, che successivamente dovevano disinfettarli con ipoclorito di sodio, chiuderli e caricarli sulla barella. L’applicazione di queste procedure ha determinato negli infermieri un forte sentimento di dolore e tristezza.
“Mi ricordo in particolare un giorno che hanno portato uno scatolone con i sacchi per le salme e lì è stato il panico. Ci siamo guardati tra colleghi in faccia e c’è stato un po’ il panico perché dovevamo farlo noi… essendo il COVID una malattia infettiva contagiosissima, dovevamo preoccuparci noi di mettere le salme dentro questi sacchi… posizionare il paziente in questi sacchi, disinfettarli con la candeggina, poi chiuderli e caricarli sulla barella. Fuori c’era l’infermiere o l’OSS della mortuaria che prendeva e portava via la salma. Questo mi ha scosso molto soprattutto all’inizio”
TEMA 3: EMOZIONI
Nove infermieri hanno raccontato i loro punti di vista e le emozioni vissute, paragonando la loro esperienza e il lavoro nei reparti COVID-19 ad un campo di guerra che rimane impresso nei loro pensieri.
“La sensazione era tale: uscivi, ti sbardavi e sembrava che fossi uscito da un campo di guerra”
“Mi ricordo che la mattina quando arrivavo a lavoro sembrava un campo di guerra: si aprivano le porte e da lontano sentivi che suonavano i ventilatori, vedevi le persone con i caschi CPAP, disorientati…”
I sottotemi di questa sezione sono: impreparazione e impotenza, paura, soddisfazioni e delusioni.
• Impreparazione e impotenza
Sotto l’aspetto emotivo gli infermieri hanno sottolineato un forte senso di impotenza, anche a causa dell’impreparazione e delle limitate conoscenze dell’agente patogeno. Soprattutto nella prima ondata della pandemia, gli infermieri non sapevano quali interventi attuare e come approcciarsi a questa patologia e a questi assistiti perché non avevano evidenze scientifiche sulle quali basarsi.
“… sembrava di non sapere cosa si dovesse fare e quindi si correva in continuazione, si cercava di fare il più possibile ma c’era questo senso di impotenza, anche perché molto spesso le persone che venivano ricoverate poi morivano… quello che facevi sembrava non portasse un frutto perché poi alla fine l’esito era infausto”
• Paura
L’emozione che più ha pervaso lo stato d’animo degli infermieri è stata la paura, legata alla possibilità di contagiarsi e di contagiare, al dover affrontare una patologia sconosciuta e prendersi cura di una nuova tipologia di assistito.
“Dal punto di vista emotivo e mentale è stata un’esperienza travolgente, ti rimane sempre un po’ di paura di tornare a marzo 2020. La paura di rivivere quello che nessuno mai pensava di poter vedere”
• Soddisfazioni e delusioni
Nonostante la paura, l’impreparazione e l’impotenza, viene descritta la percezione di soddisfazione, in relazione soprattutto alla guarigione delle persone, che erano fonte di stimolo alla continua lotta contro il COVID-19. La soddisfazione però non hanno cancellato il dolore provocato dai decessi.
“Il dolore delle persone che non ce l’hanno fatta, dall’altra parte la gioia di quelli che ce l’hanno fatta dopo tanti giorni di casco CPAP: il vederli andar via “sani” o comunque ripresi, era quello che mi dava lo stimolo per andare avanti. Su venti che tornavano a casa, anche uno solo che non ce la faceva ti lasciava il segno”.
TEMA 4: CAMBIAMENTI LAVORATIVI
In un periodo così particolare ed imprevisto, non sono mancati i cambiamenti che hanno influenzato varie componenti. In questo tema vengono trattati i seguenti sottotemi: ambiente lavorativo e procedure lavorative.
• Ambiente lavorativo
Vi sono stati numerosi cambiamenti lavorativi. L’ambiente è stato particolarmente condizionato dalle variabili connesse alla patologia e dal suo imminente arrivo. Le strutture, i presidi e la loro disposizione hanno subìto un significativo cambiamento a causa della situazione circostante: alcuni reparti sono stati chiusi a causa della pandemia e riaperti per dedicarli all’assistenza delle persone affette da COVID-19, sono stati modificati gli spazi e le camere di degenza e sono state create nuove postazioni di lavoro. Variazioni sono state apportate anche ai turni lavorativi che, soprattutto all’inizio, erano molto faticosi a causa del poco personale. Inoltre, per non sprecare DPI o in caso di assenza di zone “pulite”, gli infermieri, come altri operatori sanitari, hanno dovuto ridurre le attività di ristoro e soprattutto evitare di recarsi ai servizi igienici.
“È stato svuotato il reparto nel giro di mezza giornata, perché dovevano arrivare questi pazienti, per cui c’è stato tutto il lavoro di dover riallestire il reparto, trovare uno spazio per la zona vestizione e svestizione e decidere cosa mettere nelle stanze. Mi ricordo che preparavamo queste stanze, con il reparto vuoto, deserto e a ogni letto mettevi la pompa infusionale e nutrizionale, cosa che normalmente non facevamo”
• Procedure lavorative
Nella prima ondata della pandemia, quando non si conoscevano le caratteristiche e il trattamento del virus, vi era uno schema terapeutico standardizzato per tutti e i protocolli cambiavano in modo repentino. Successivamente le terapie si sono evolute e sono diventate più efficaci, come ad esempio l’introduzione dell’utilizzo di antitrombotici e cortisonici, grazie agli studi effettuati e alle nuove conoscenze.
“Ci sono stati tanti cambiamenti dall’inizio: prima i pazienti facevano determinati tipi di terapie, poi cambiavano i protocolli e il giorno dopo facevi una terapia diversa. Rispetto alla prima ondata, adesso siamo un po’ più consapevoli perché si è scoperto dopo che sviluppavano trombosi e morivano di embolia; quindi, inizialmente non tutti i pazienti seguivano una terapia con il Clexane. Inizialmente tutte le terapie che facevamo non erano efficaci”
Infine, per molti infermieri l’unico aspetto positivo riconosciuto durante questa pandemia è stato lavorare in team: sono stati creati in breve tempo nuovi gruppi di lavoro con infermieri, medici e altre figure sanitarie che non si conoscevano tra di loro né sotto l’aspetto umano né sotto quello lavorativo.
“Una cosa bella che si è presentata è quanto il gruppo si sia unito, nel senso che tutti eravamo nella stessa barca con la stessa paura, con lo stesso timore e ignari di cosa dovessimo affrontare”.
TEMA 5: EFFETTI SULLA VITA QUOTIDIANA DEGLI INFERMIERI
Il COVID-19 ha influito in modo rilevante sulla vita quotidiana degli infermieri, causando ripercussioni all’aspetto relazionale e al ritmo sonno-veglia. I sottotemi che verranno trattati sono: isolamento, sostegno emotivo e ritmo sonno-veglia.
• Isolamento
Gli infermieri hanno inoltre descritto gli effetti sulla vita quotidiana causati dalla pandemia, come l’isolamento a causa della paura di trasmettere il virus ai propri cari. Molti infermieri si sono separati dai corrispettivi coniugi e figli che si recavano in altri alloggi e l’unico modo per contattarli era per via telematica e telefonica. Altri invece hanno mantenuto un distanziamento sociale in casa, abolendo ogni contatto fisico. Il lavoro è stato definito come un privilegio per sfuggire dalla solitudine e dalla monotonia di tutti i giorni causata dal lockdown.
“Per me è stata un’esperienza devastante perché a casa ho una bimba di sette anni e un figlio di quindici, per cui la prima cosa che ho fatto è stato portarli dai miei genitori e per tre mesi li vedevo e li sentivo solo tramite videochiamate e chiamate, non li vedevo dal vivo per paura di contagiarli”
• Sostegno emotivo
Il sostegno emotivo è stato percepito maggiormente dai colleghi di lavoro che vedevano tutti i giorni, nonostante la famiglia fosse sempre presente anche se a distanza.
“È stato ancora più difficile la rielaborazione del lutto perché era il periodo di chiusura totale per cui ho dovuto viverlo da sola: telefonicamente avevo un sacco di supporto da tutti però nessuno poteva venire in casa e io non potevo andare in casa di nessuno… Fortunatamente ho una bella famiglia, che mi ha supportato tanto anche se a distanza con le videochiamate e chiamate quotidiane. Ho un buon vicinato e degli amici che mi sono stati vicini sempre a distanza. Sono mancati proprio la fisicità, gli abbracci e i baci…”
• Ritmo sonno-veglia
È stata fortemente modificata anche la qualità e quantità del sonno degli infermieri intervistati.
“I primi tempi tornavo a casa e sentivo il rumore dei ventilatori, delle CPAP, dei macchinari… un continuo, dormivo e sognavo quello che facevo a lavoro, non staccavo mai”
TEMA 6: RACCONTO
In quest’ultimo tema viene trattata una difficoltà espressa dagli infermieri nel momento del racconto, ovvero quella di descrivere e di far comprendere il proprio vissuto.
• Difficoltà nel descrivere e nel far comprendere il proprio vissuto
Quasi tutti gli infermieri hanno ripetuto più volte quanto fosse difficile esprimere e trasmettere i contenuti della loro esperienza, delle loro emozioni, di ciò che avevano visto, soprattutto a coloro che sono stati esterni a questa vicenda. Secondo molti, infatti, le persone non si rendono conto effettivamente di quanto questo periodo sia stato ed è straziante sotto tutti gli aspetti per gli operatori sanitari, proprio perché non l’hanno vissuto e non hanno visto in prima persona ciò che accadeva e accade realmente nei reparti.
“La gente fuori non si rende conto di cosa noi operatori sanitari abbiamo vissuto in questo anno e mezzo… chi non l’ha vissuto sulla propria pelle o nella propria famiglia non si rende conto”
DISCUSSIONI E CONCLUSIONI
Il presente studio descrive il vissuto degli infermieri durante la pandemia da SARS-CoV-2, che hanno erogato assistenza alle persone affette da questa patologia nelle aree di degenza ordinaria del Dipartimento di Malattie Infettive e Pneumologia dell’Ospedale L. Sacco di Milano. Dallo studio sono emersi i temi e sottotemi maggiormente trattati nelle interviste: persona affetta da COVID-19 (l’assistenza infermieristica erogata, il ricovero vissuto in totale solitudine, la comunicazione con il personale sanitario e la consapevolezza della loro condizione clinica), morire ai tempi del COVID-19 (morire in totale solitudine senza la vicinanza di parenti e amici e la gestione della salma), sensazioni ed emozioni (l’impreparazione e l’impotenza, la paura e le soddisfazioni e delusioni degli infermieri), cambiamenti (nell’ambito lavorativo e tecnico), gli effetti sulla vita quotidiana degli infermieri (l’isolamento per paura di infettare i propri cari, il sostegno emotivo per sopravvivere alla sofferenza vissuta e il ritmo sonno-veglia) e infine il racconto (la difficoltà nel descrivere e nel far comprendere quanto vissuto e provato durante questa esperienza).
La diffusione del virus SARS-CoV-2 iniziata nel dicembre 2019 e dichiarata pandemia nel l’11 marzo 2020 dall’OMS, è stata fonte di stress, ansia, depressione, insonnia e preoccupazione per gli infermieri. Ricoprendo un ruolo fondamentale nell’assistenza delle persone affette da COVID-19, il personale infermieristico è andato incontro ad un aumento del rischio di infezione a causa della prolungata esposizione al virus, con un conseguente impatto negativo sul loro stato psicologico e di salute. È stata preponderante la sensazione di impreparazione e impotenza, nella prima ondata della pandemia, a causa delle limitate conoscenze relative all’agente patogeno e quindi all’assistenza nei confronti degli assistiti. La paura del contagio e della successiva trasmissione ha causato un aumento degli indici di stress e ansia negli infermieri, che hanno deciso di separarsi momentaneamente dalle famiglie all’interno della loro casa oppure trovando un altro alloggio. Per riuscire a superare questi aspetti, è stato di fondamentale importanza il supporto dei colleghi e dei famigliari per via telematica; a volte anche solo recarsi al lavoro era fonte di supporto.
L’assistenza infermieristica è stata fortemente trattata nelle interviste piuttosto che nella letteratura: è stata sottolineata la differenza di tali assistiti rispetto a coloro che presentavano una patologia respiratoria nota. I ricoveri e i trasferimenti in terapia intensiva erano veloci e frequenti. Il bisogno di respirare aveva sempre una priorità assistenziale alta rispetto ad altri, come alimentarsi e idratarsi o l’igiene, che venivano posticipati al momento del miglioramento delle condizioni cliniche.
Come anche trattato negli studi di Ambrosi et al., 2020, Kheirandish et al., 2020 e Ness et al., 2021 gli assistiti vivevano in completa solitudine la degenza ed i DPI e device per la respirazione sono stati un forte ostacolo per gli infermieri per instaurare una relazione di cura. Sono stati fondamentali l’utilizzo di dispositivi elettronici per garantire un contatto con i familiari, lo sguardo e i gesti per alleviare paure e preoccupazioni degli assistiti. La lontananza degli affetti è stata mantenuta anche durante la fase di accompagnamento alla morte, percepita quindi come disumana e carica di sofferenza, anche a causa del cambiamento della gestione della salma che veniva posta in sacchi neri cosparsi di ipoclorito di sodio. Queste immagini sono descritte come indelebili nella mente degli infermieri.
Gli infermieri hanno dimostrato la volontà di imparare e applicare nuovi interventi infermieristici e le soddisfazioni nel momento della guarigione degli assistiti hanno portato attimi di spensieratezza. Un aspetto positivo di questa situazione è stato il lavoro in equipe: sono stati creati gruppi di lavoro con professionisti che non avevano precedentemente lavorato insieme e che umanamente non si conoscevano tra di loro, ma sin da subito hanno lavorato con sinergia e in modo funzionale per raggiungere un unico obiettivo, ovvero la guarigione e un’assistenza infermieristica ottimale. Vi sono stati molti cambiamenti sia nell’ambito lavorativo che in quello tecnico: strutture, spazi, reparti e presidi sono stati modificati in relazione della situazione circostante. I turni lavorativi sono diventati più intensi, privi di periodi di ristoro e, in alcuni contesti, anche dell’utilizzo dei servizi igienici. I protocolli e gli schemi di terapia invece cambiavano in modo frequente in contemporanea con le nuove conoscenze e studi del virus. (Tan et al., 2020; Ness et al., 2021).
Infine, è emersa la difficoltà degli infermieri nel raccontare il proprio vissuto e le proprie emozioni, alcune interviste infatti sono durate tre minuti: il rivivere questi momenti tragici ha riportato alla luce la sofferenza, il dolore e la tristezza. È stato affermato dagli intervistati che è difficile immedesimarsi in quanto raccontato, poiché solo chi l’ha vissuto può capire fino in fondo cosa si prova.
I risultati di questa indagine consentono di descrivere il vissuto e le emozioni degli infermieri, aiutando a comprendere qual è stata la realtà esperita e percepita. In conclusione, questo studio può essere la base per effettuare approfondimenti riguardo alle tematiche emerse e a indagini future, per approfondire altri contesti assistenziali.
BIBLIOGRAFIA
- Ambrosi, E. et al. (2020) ‘L’emergenza covid-19 nelle parole degli infermieri’, Assistenza Infermieristica e Ricerca, pp. 66–108.
- Fain, J.A. (2004) La ricerca infermieristica. 2°. Edited by T. Massara. McGraw-Hill.
- Fawaz, M. and Itani, M. (2021) ‘The psychological experiences of Lebanese ground zero front-line nurses during the most recent COVID-19 outbreak post Beirut blast: A qualitative study’, International Journal of Social Psychiatry [Preprint]. doi:10.1177/00207640211004989.
- Fernández, V.Á. and Bouchard, J.P. (2020) COVID-19 in Spain: the psychological impact of the pandemic on nurses, Revue de l’Infirmiere. doi:10.1016/j.revinf.2020.08.007.
- Galehdar, N. et al. (2020) ‘Exploring nurses’ perception about the care needs of patients with COVID-19: a qualitative study’, BMC Nursing, 19(1), pp. 1–9. doi:10.1186/s12912-020-00516-9.
- Goh, Y.S. et al. (2020) ‘The Impact of COVID-19 on nurses working in a University Health System in Singapore: A qualitative descriptive study’, International Journal of Mental Health Nursing, 30(3), pp. 643–652. doi:10.1111/inm.12826.
- Kackin, O. et al. (2021) ‘Experiences and psychosocial problems of nurses caring for patients diagnosed with COVID-19 in Turkey: A qualitative study’, International Journal of Social Psychiatry, 67(2), pp. 158–167. doi:10.1177/0020764020942788.
- Kheirandish, E. et al. (2020) ‘COVID-19 nurses’ experiences of caring: A qualitative study’, Medical Studies/Studia Medyczne, 36(4), pp. 239–245.
- Available at: https://www.termedia.pl/COVID-19-nurses-experiences-of-caring-a-qualitative-study,67,42892,1,1.html%0Ahttp://ovidsp.ovid.com/ovidweb.cgi?T=JS&PAGE=reference&D=emexc&NEWS=N&AN=2010849368.
- Ness, M.M. et al. (2021) ‘Healthcare providers’ challenges during the coronavirus disease (COVID-19) pandemic: A qualitative approach’, Nursing and Health Sciences, 23(2), pp. 389–397. doi:10.1111/nhs.12820.
- Punzo, O. et al. (2020) Tutto sulla pandemia di SARS-CoV-2, Epicentro. Available at: https://www.epicentro.iss.it/coronavirus/sars-cov-2 (Accessed: 30 July 2021).
- Santos, J.L.G. dos et al. (2021) ‘Work environment of hospital nurses during the COVID-19 pandemic in Brazil’, International Nursing Review, 68(2), pp. 228–237. doi:10.1111/inr.12662.
- Shechter, A., Diaz, F. and Abdalla, M. (2021) ‘Psychological distress, coping behaviors , and preferences for support among New York healthcare workers during the COVID-19 pandemic’, pp. 3–11.
- Sun, N. et al. (2020) ‘A qualitative study on the psychological experience of caregivers of COVID-19 patients’, American Journal of Infection Control, 48(6), pp. 592–598. doi:10.1016/j.ajic.2020.03.018.
- Tan, R. et al. (2020) ‘Experiences of clinical first-line nurses treating patients with COVID-19: A qualitative study’, Journal of Nursing Management, 28(6), pp. 1381–1390. doi:10.1111/jonm.13095.
- WHO (2020) WHO Director-General’s opening remarks at the media briefing on COVID-19 – 11 March 2020. Available at: https://www.who.int/director-general/speeches/detail/who-director-general-s-opening-remarks-at-the-media-briefing-on-covid-19-11-march-2020 (Accessed: 30 July 2021).
Giorgia Peveri
Infermiere presso Columbus Clinic Center, Milano
RN, Columbus Clinic Center, Milan
Manuela Cattalani
Tutor corso di laurea in Infermieristica, docente MED/45. Università degli studi, Milano, Sezione ASST Fatebenefratelli Sacco, Ospedale Luigi Sacco, Milano
RN, MSc. Tutor of undergraduate nursing course, adjunct professor, university of Milan, ASST Fatebenefratelli Sacco Section, Luigi Sacco Hospital, Milan
Cristina Angelini