27 Nov Il ricovero in ambito neuropsichiatrico dell’adolescente: qual è la sua prospettiva? Revisione della letteratura
Hospitalization of adolescents with neuropsychiatric disease: what is their perspective? Literature review
ABSTRACT
Background. In letteratura le ricerche sulle prospettive soggettive di bambini e adolescenti ricoverati in ambito psichiatrico sono limitate. Eppure, il punto di vista del paziente ha assunto una crescente importanza poiché è diventato un indicatore chiave della qualità dell’assistenza sanitaria e delle cure e funge come stimolo al miglioramento organizzativo. Nell’adolescenza, in particolare, oltre a insistere specifiche condizioni di cambiamento somatico, cognitivo ed emotivo possono subentrare anche condizioni patologiche della sfera neuropsichiatrica tali da influenzare l’esperienza nella fruizione dei servizi sanitari. Obiettivo. Identificare in letteratura i fattori che incidono sull’esperienza dell’adolescente che viene ricoverato per patologia psichiatrica. Materiali e metodi. La ricerca è stata condotta sulle banche dati PubMed Midline, Embase, Chinal, Psycinfo e Scopus con stringhe di ricerca a testo libero e con parole chiave dei thesaurs di ogni singola banca dati. Risultati. Sono stati inclusi nella revisione 17 articoli che analizzano il fenomeno con eterogeni strumenti di indagine: i risultati della revisione enfatizzano l’importanza delle competenze relazionali e professionali per l’instaurazione di un rapporto di fiducia. Conclusioni. La considerazione delle prospettive dei giovani con disturbi psichiatrici è fondamentale per migliorare la qualità dei servizi di salute mentale, gli outcome clinici e l’aderenza alla terapia. Gli studi in letteratura sono molto limitati, sono necessarie ulteriori ricerche che indaghino il punto di vista dell’adolescente. Parole chiave. Esperienza, Soddisfazione, Adolescenza, Psichiatria.
ABSTRACT
Background. Research on the subjective perspectives of children and adolescents admitted to psychiatric care is limited in the literature. Patient’s perspective has become increasingly important as it has become a key indicator of the quality of health care and treatment and serves as a stimulus for organizational improvement. In adolescence, in addition to insisting on specific conditions of somatic, cognitive, and emotional change, pathological conditions of the neuropsychiatric sphere may also take over such that they affect the experience in the use of health care services. Objective. To identify factors in the literature that affect the experience of the adolescent who is hospitalized for psychiatric pathology. Materials and Methods. The search was conducted on the PubMed Midline, Embase, Chinal, Psycinfo, and Scopus databases with free-text search strings and keywords from thesaurs in each individual database. Results. Seventeen articles analyzing the phenomenon with heterogeneous survey instruments were included in the review. Results of the review emphasize the importance of relational and professional skills in establishing trust. Conclusions. Consideration of the perspectives of young people with psychiatric disorders is critical to improving the quality of mental health services, clinical outcomes, and treatment adherence. Studies in the literature are very limited; further research investigating the adolescent’s perspective is needed. Keywords. Experience. Satisfaction. Adolescence. Psychiatry.
INTRODUZIONE
I disturbi mentali costituiscono un importante problema di sanità pubblica (Istituto Superiore di Sanità, 2019) e per l’Organizzazione Mondiale della Sanità (OMS) il peso globale dei disturbi mentali è in continua crescita con un conseguente impatto sulla salute e sui principali aspetti sociali, umani ed economici in tutti i Paesi del mondo (Alleva, 2017).
L’OMS sottolinea, inoltre, che nel mondo almeno il 10-20% di bambini e adolescenti soffre di disturbi mentali e che le condizioni neuropsichiatriche sono la principale causa di disabilità nei giovani (Alleva, 2017).
Si stima che la metà di tutte le malattie mentali abbia esordio entro l’età di 14 anni e tre quarti abbia esordio entro i 24 anni: tali disturbi sono associati ad insuccesso scolastico, occupazione instabile, scarso supporto familiare e integrazione sociale (Plaistow et al., 2014).
Tali patologie si inseriscono in un delicato periodo della vita in cui l’adolescenza e i suoi punti di transizione, con la fine dell’infanzia e l’inizio dell’età adulta, non sono solo definiti dalla maturazione biologica, ma anche e principalmente da prospettive psicologiche, sociologiche, giuridiche e culturali (Remschmidt, 2013).
In Italia, l’Istituto Superiore di Sanità (ISS) ha condotto molteplici attività di ricerca, sorveglianza e prevenzione dedicate alla salute mentale: lo studio PrISMA (Progetto Italiano Salute Mentale Adolescenti) rappresenta la prima ricerca condotta nel nostro paese volta ad indagare la prevalenza dei disturbi mentali nei giovani tra i 10-14 anni (Frigerio et al., 2006).
Si stima che il 9,1% del campione presenta i criteri per la diagnosi di un disturbo psichico secondo la classificazione del Manuale Diagnostico e Statistico dei Disturbi Mentali (DSM IV) e di questi, più del 7% soffre di disturbi d’ansia, da disturbo post traumatico da stress, da fobie sociali. Meno dell’1% del campione soffre di depressione e la prevalenza è significativamente maggiore nel sesso femminile. Lo studio, inoltre, mette in luce alcuni fattori di rischio per la patologia psichiatrica, come vivere con un solo genitore, un basso livello di istruzione materna e un basso reddito familiare (Istituto Superiore di Sanità, 2019).
Se non trattate precocemente le condizioni neuropsichiatriche possono influenzare severamente lo sviluppo degli adolescenti e la possibilità di vivere vite soddisfacenti e produttive da adulti, pertanto, diventa fondamentale che gli adolescenti con disturbi psichiatrici siano facilitati e sostenuti nella costruzione di abilità di vita (life skills) che possano aiutarli a far fronte alle sfide quotidiane (Moses, 2011).
Peraltro, i primi sintomi della maggior parte dei disturbi mentali tendono a comparire durante l’adolescenza motivo per il quale l’adolescenza è un punto focale della ricerca e del trattamento psichiatrico (Merikangas et al., 2010; Steel et al., 2014).
Non è però inconsueto che l’esordio di malattia neuropsichiatrica avvenga con eventi acuti che necessitano ospedalizzazione e si assiste ad un graduale aumento dell’uso del pronto soccorso sia come sede per la valutazione delle acuzie neuropsichiatriche sia come porta d’ingresso ai servizi di salute mentale (Pittsenbarger and Mannix, 2014).
Il conseguente ricovero ospedaliero si identifica dunque non solo come luogo di cura e trattamento della malattia, ma anche come contesto dove poter sviluppare le competenze necessarie per confrontarsi con le proprie emozioni e la relativa gestione, ascoltare e rapportarsi con gli altri, orientarsi e produrre un cambiamento nel proprio ambiente di vita (Hutchison et al., 2020).
Negli ultimi decenni, il trattamento psichiatrico in ricovero negli ospedali pubblici è però cambiato: da una terapia estesa e a lungo termine si è passati ad un trattamento breve incentrato sulla stabilizzazione della condotta comportamentale, la valutazione e la pianificazione della dimissione per facilitare l’accesso al trattamento ambulatoriale e territoriale (Moses, 2011). Tuttavia, spesso il ricovero contribuisce allo stigma vissuto dagli adolescenti con patologia psichiatrica, impattando sulla sfera sociale tanto importante in questa fase della vita (Gill et al., 2016a).
L’adesione al trattamento ospedaliero diventa cruciale per l’instaurarsi della corretta compliance al trattamento proposto. Alcuni studi condotti su popolazioni adulte hanno dimostrato come la corretta aderenza ai trattamenti è correlata anche a fattori che migliorano l’esperienza durante il ricovero (Isaac et al., 2010; Jha et al., 2008; Liu et al., 2013). Uno studio condotto su una popolazione di adolescenti ha riportato che le esperienze positive inducono a frequentare e rispettare gli appuntamenti dopo la dimissione, a seguire i consigli dati o a cercare aiuto in futuro (Buston, 2002). Tuttavia, sovente in letteratura è presente una sovrapposizione tra i concetti di patient experience e patient satisfaction (Shale, 2013). Attraverso la raccolta di dati su ciò che il paziente ritiene o meno in linea con le proprie attese (soddisfazione) e su cosa ha provato durante il suo percorso (esperienza) è possibile ottenere importanti dati per il ridisegno di un servizio in un’ottica paziente centrica.
In particolare, la raccota di dati sull’esperienza del paziente,
o patient experience, durante l’ospedalizzazione ha assunto gradualmente una crescente importanza poiché è diventato un indicatore chiave della qualità dell’assistenza sanitaria e delle cure.
Wolf et al. (Wolf et al., 2014, p. 201) definisce l’esperienza del paziente come la somma di tutte le interazioni che si costruiscono all’interno di una cultura organizzativa e che influenzano la percezione del paziente nel continuum delle cure. Inoltre l’esperienza del paziente si integra da ciò che è riconosciuto, compreso e ricordato dai pazienti e dai propri caregivers nell’accesso ai servizi sanitari.
Se da un parte gli studi su cosa sperimentano i pazienti adulti nel loro percorso di cura e su cosa determina una buona esperienza stanno via via moltiplicandosi, dall’altra non è chiaro se i fattori che determinano una buona o cattiva esperienza siano gli stessi anche per i pazienti adolescenti.
OBIETTIVO
Obiettivo di questa revisione della letteratura è l’identificazione dei fattori determinanti che incidono sull’esperienza dell’adolescente che accede ai servizi sanitari per patologia acuta psichiatrica.
MATERIALI E METODI
La ricerca è stata condotta consultando le banche dati internazionali PubMed, Embase, Chinal, Psycinfo e Scopus al fine di individuare tutti gli articoli pubblicati entro il mese di Aprile 2022 e focalizzati sui dati di soddisfazione ed esperienza riportati dagli adolescenti con patologia psichiatrica durante il ricovero ospedaliero
Sono state combinate parole chiave quali “Adolescent, Hospitalized/psychology”, “patient satisfaction”, “patient experience” e termini del Thesaurus di ogni singola banca dati, qualora disponibili, con gli operatori booleani AND e OR (Appendice 1).
A supporto della revisione sono stati consultati anche i siti istituzionali delle seguenti organizzazioni: Epicentro, Istituto Superiore di Sanità, Organizzazione Mondiale della Sanità (OMS).
Criteri di inclusione
Sono stati inclusi nella revisione gli articoli che presentavano i seguenti criteri:
- Popolazione di adolescenti con disturbi della sfera neuropsichiatrica
- Focus sui dati riportati dall’adolescente in termini di esperienza e soddisfazione durante il ricovero ospedaliero
- Studi primari empirici con disegni quantitativi e qualitativi; studi con disegno sperimentale, studi di coorte prospettici e retrospettivi, studi caso controllo; revisioni di letteratura
- Articoli in lingua italiana o inglese.
Sono stati esclusi tutti gli articoli con temi di ricerca non pertinenti alla patient experience dell’adolescente, che trattavano l’adolescente senza disturbi di ordine psichiatrico, il paziente adulto o pubblicati in lingua diversa dall’inglese e italiano.
Selezione ed estrazione degli articoli
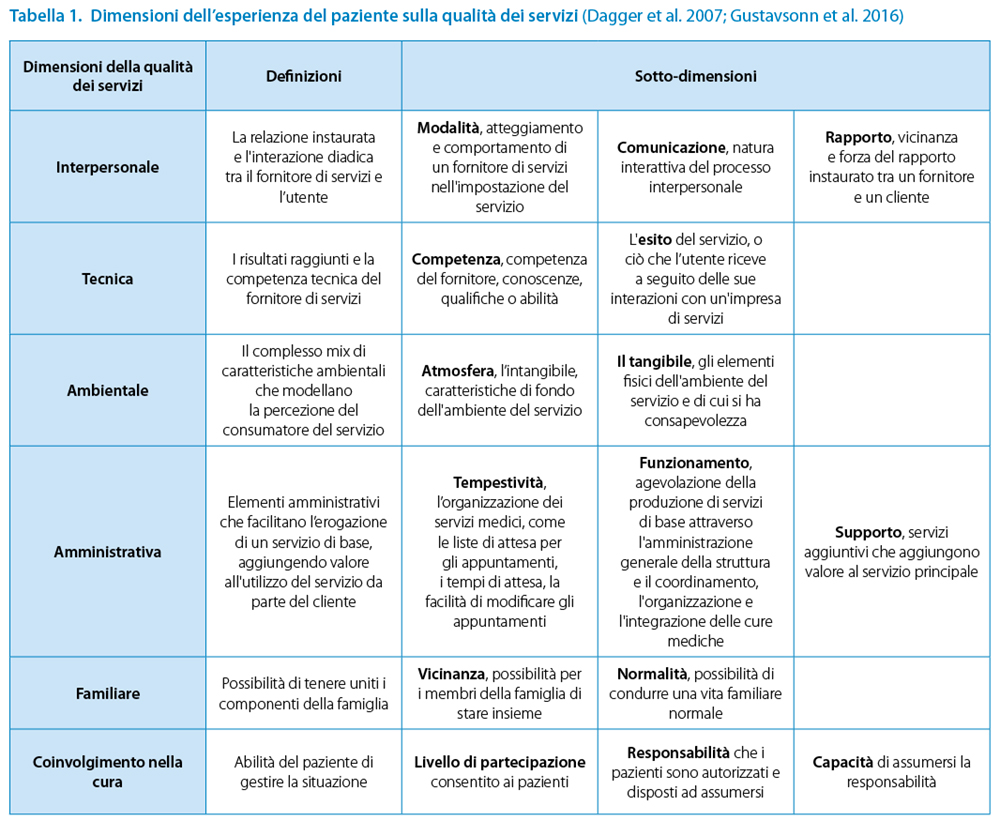
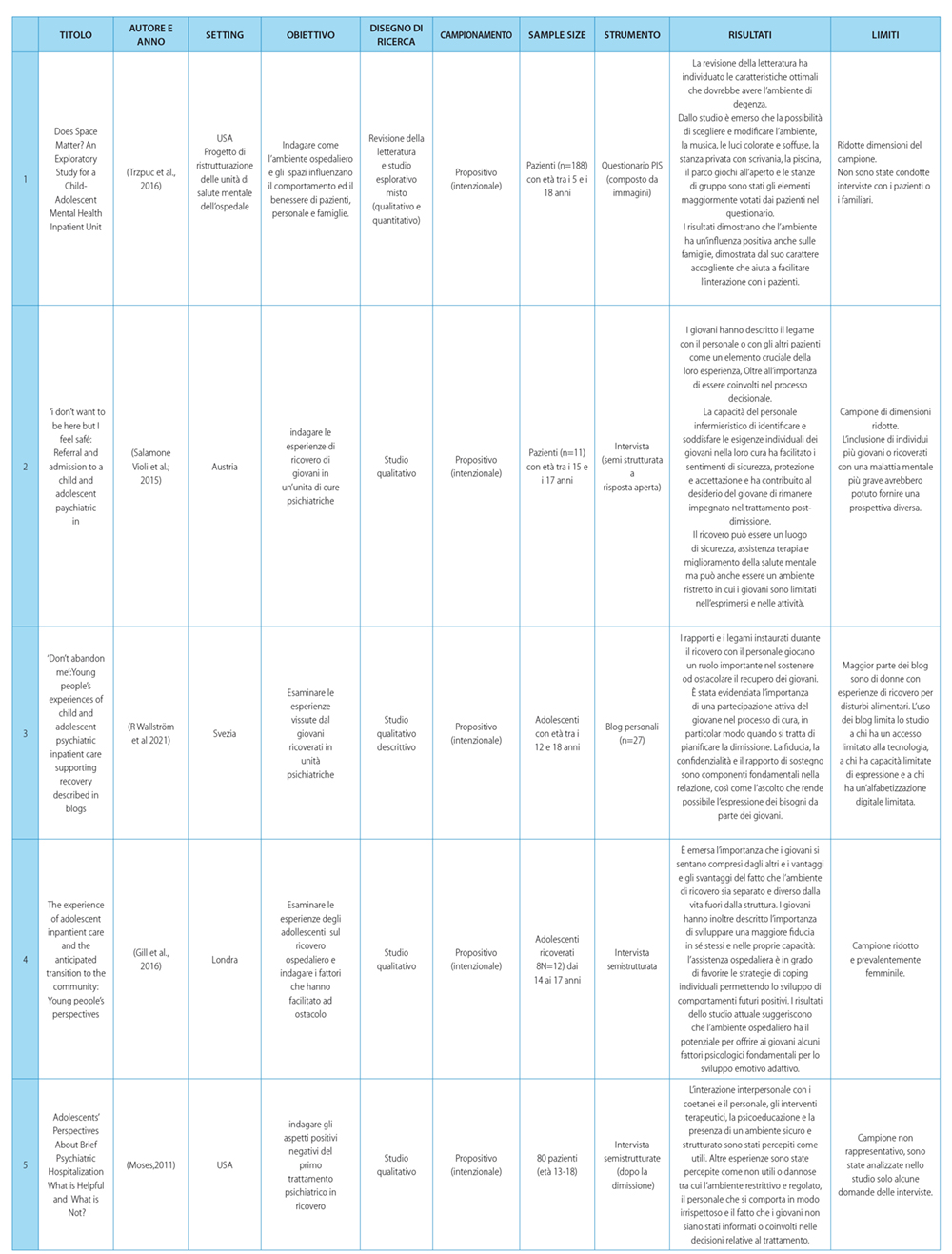
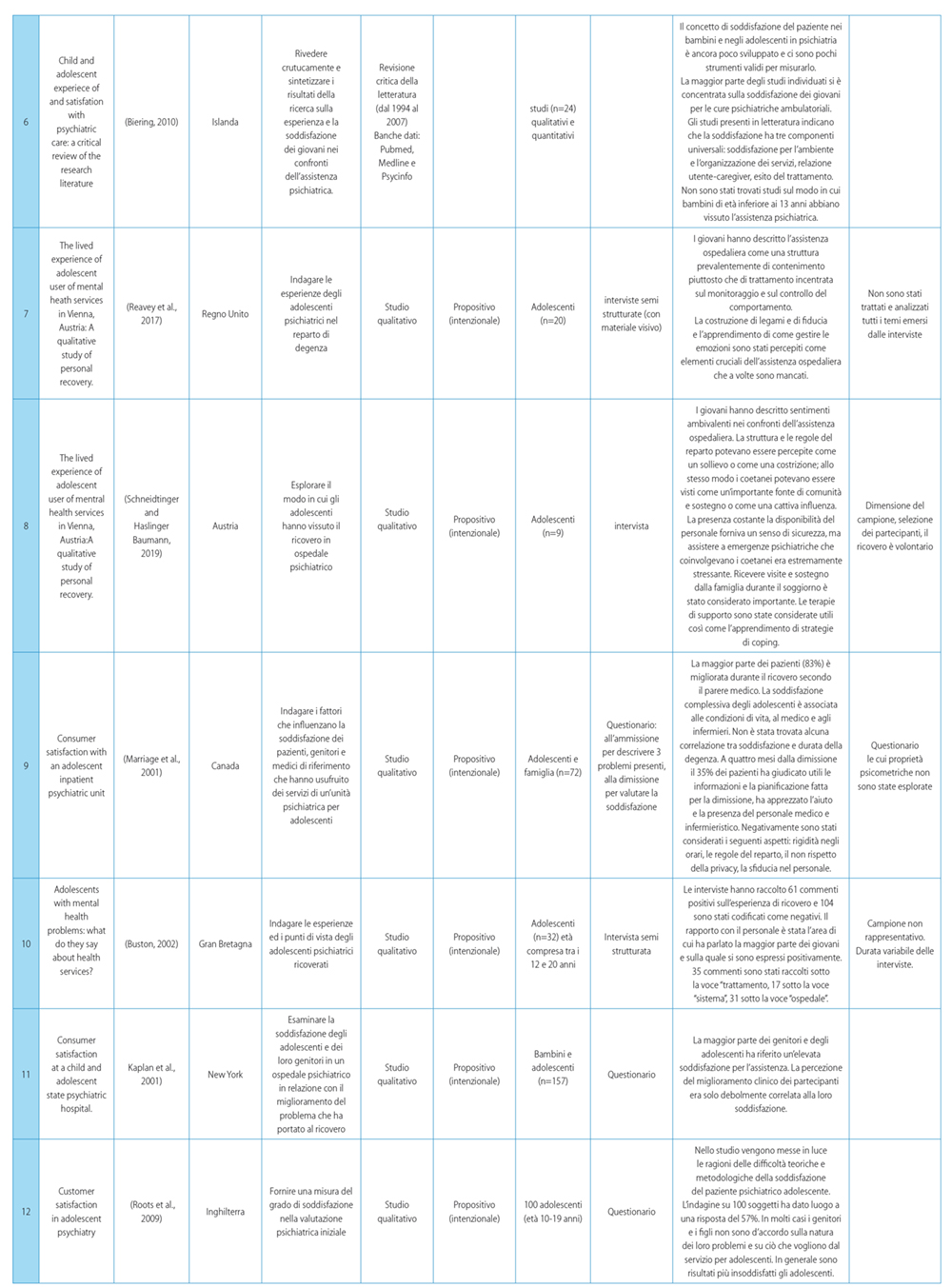
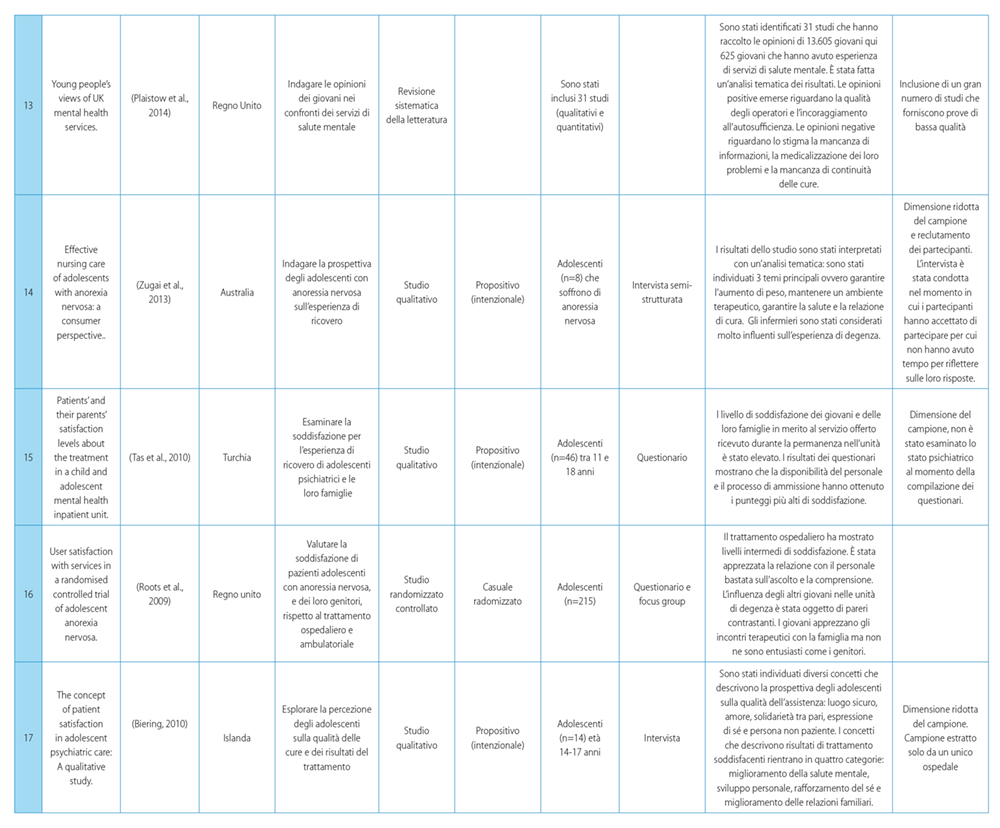
La selezione è stata condotta a partire dall’eliminazione dei duplicati utilizzando il software Mendeley. I record individuati sono poi stati gestiti con il software Rayyan che ha consentito lo screening degli articoli per titolo e abstract da parte di due autori distinti (SM, GZ), in modalità “blinded”. In caso di disaccordo tra i due autori, è stato richiesto l’intervento di un terzo autore (RG). Successivamente, gli autori hanno letto il full text degli articoli inclusi sulla base di titolo e abstract, per confermarne l’eleggibilità per l’inclusione nella revisione. Nel condurre e riportare la revisione è stato seguito il PRISMA Statement (Page et al., 2021) (Figura 1). I risultati degli articoli sono stati analizzati rispetto al modello proposto da Dagger et al (2007), successivamente integrato da Gustavsson (2016), che include le seguenti dimensioni dell’esperienza di un paziente sulla qualità di un servizio: interpersonale, tecnica, amministrativa, ambientale, familiare e coinvolgimento nella cura (Dagger et al., 2007; Gustavsson et al., 2016) (Tabella 1)
RISULTATI
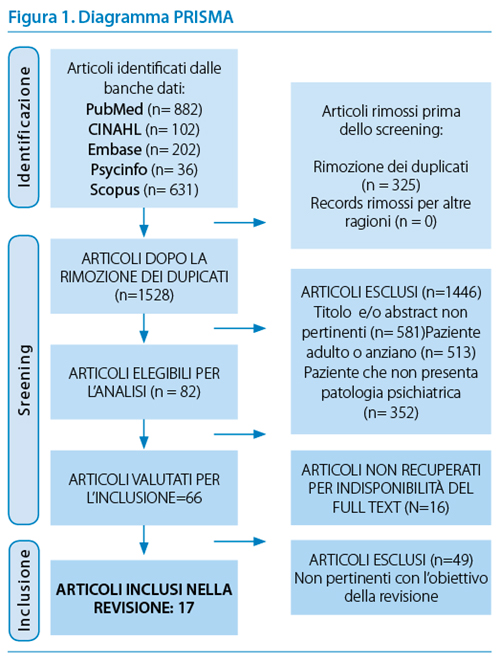
La ricerca condotta sulle banche dati ha portato all’identificazione complessiva di 1853 articoli; l’esclusione dei duplicati ne ha resi 1528. Lo screening di titoli e abstract ha portato all’esclusione di 1446 studi non pertinenti con l’obiettivo della ricerca; di conseguenza 82 articoli sono stati valutati sulla base della lettura integrale del testo. Di questi, 16 sono stati esclusi per indisponibilità del full-text e 49 perché non pertinenti con l’obiettivo della revisione. Complessivamente sono stati individuati 17 articoli che soddisfano tutti i criteri di inclusione: il relativo flow diagram è riportato in Figura 1.
Sono state incluse due revisioni sistematiche (Biering, 2010; Plaistow et al., 2014), una revisione narrativa (Trzpuc et al., 2016), uno studio randomizzato controllato (Roots et al., 2009) e 13 studi qualitativi (Biering and Jensen, 2017; Buston, 2002; Gill et al., 2016b; Gowers and Kushlick, 1992; Kaplan et al., 2001; Marriage et al., 2001; Moses, 2011; Reavey et al., 2017; Salamone-Violi et al., 2015; Schneidtinger and Haslinger-Baumann, 2019; Tas et al., 2010; Rebecca Wallström et al., 2021; Zugai et al., 2013).
In tutti gli studi è stato utilizzato un sistema di campionamento di convenienza, tranne nel caso dello studio randomizzato.
Gli studi hanno incluso pazienti adolescenti con un’età compresa tra i 5 e i 20 anni con diagnosi di malattie psichiatriche quali: depressione, disturbo dell’adattamento e dell’apprendimento, ideazione suicida, autolesionismo, crisi situazionale, abuso di sostanze, psicosi, disturbo d’ansia e dell’umore, disturbo alimentare e ossessivo-compulsivo, disturbo bipolare e schizofrenia. In un solo studio sono stati analizzati i dati di blog personali dove venivano descritte dagli adolescenti le esperienze di assistenza ospedaliera (Rebecca Wallström et al., 2021). La principale metodologia di strumento per la raccolta dati (nel 54% degli studi) risulta essere l’intervista, guidata o semi-strutturata, (Biering and Jensen, 2017; Buston, 2002; Gill et al., 2016a; Moses, 2011; Reavey et al., 2017; Salamone-Violi et al., 2015; Schneidtinger and Haslinger-Baumann, 2019; Zugai et al., 2013) mentre nei restanti lavori è stato prediletto l’utilizzo di un questionario sulla soddisfazione i cui item sono stati valutati con scala Likert a 5 punti (Kaplan et al., 2001; Marriage et al., 2001; Roots et al., 2009, 2009; Tas et al., 2010; Trzpuc et al., 2016).
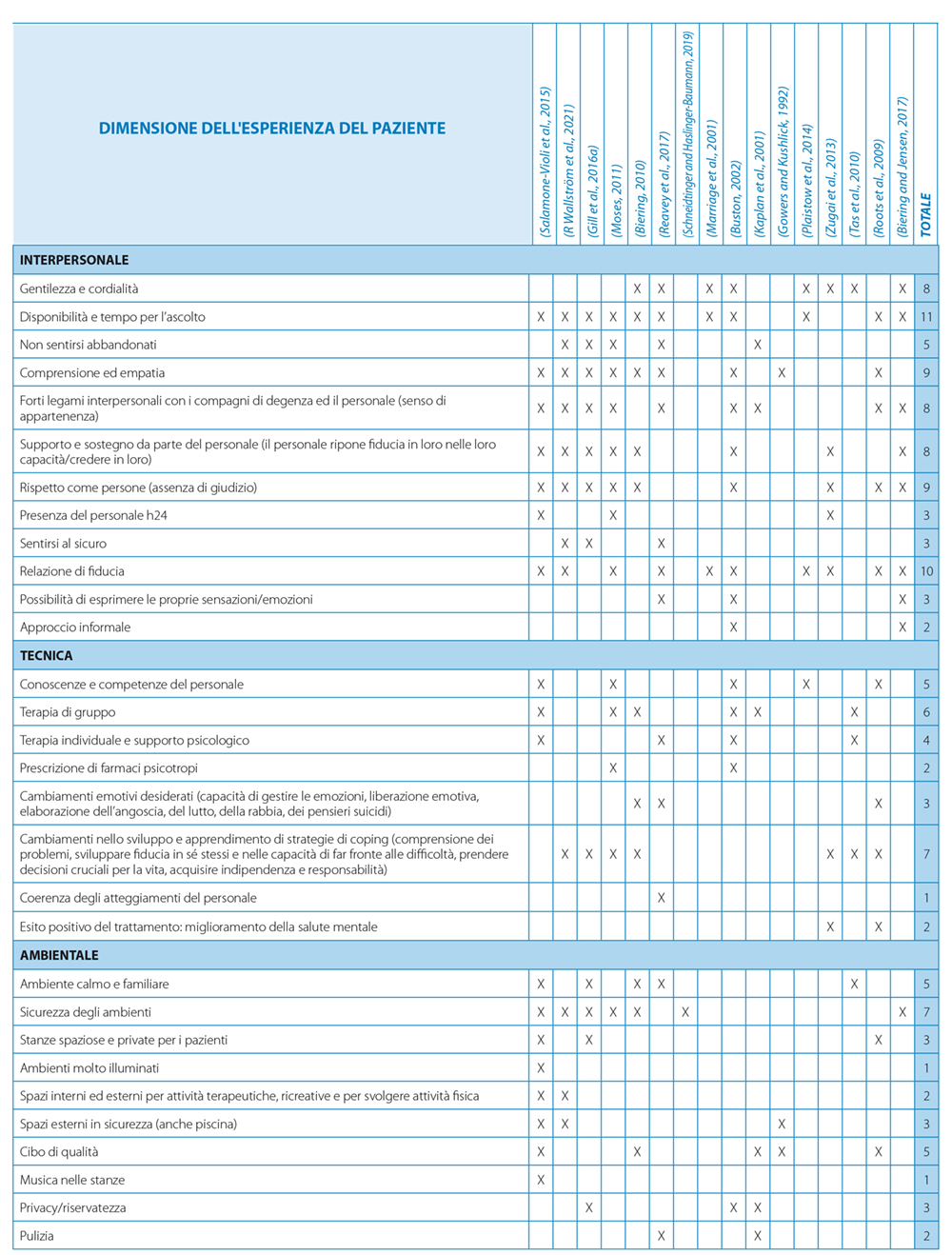
I dati riportati dall’adolescente emersi dall’analisi di ogni articolo, sono riassunti nella Tabella 2 e suddivisi per dimensioni e sotto-dimensioni.
La dimensione interpersonale risulta essere la maggiormente citata negli articoli inclusi. Nello specifico, i fattori “disponibilità e tempo per l’ascolto e la “relazione di fiducia” sono riportati rispettivamente nel 65% e nel 59% degli articoli inclusi: la percezione della disponibilità all’ascolto da parte del personale sanitario, senza limiti temporali, è risultato un prerequisito fondamentale al rafforzarsi della fiducia nella relazione di cura.
I pazienti hanno descritto la necessità di competenze relazionali nei professionisti, affinché questi ultimi possano comprendere i loro ragionamenti e sostenerli nell’esprimere le proprie emozioni e sentimenti (Biering, 2010; Buston, 2002; Reavey et al., 2017). Questi ultimi sono stati descritti come “persone con cui è facile parlare, buoni ascoltatori, non giudicanti, affidabili e di supporto”(Moses, 2011); allo stesso modo, molti studi (Biering and Jensen, 2017; Gill et al., 2016b; Gowers and Kushlick, 1992; Kaplan et al., 2001; Marriage et al., 2001; Moses, 2011; Reavey et al., 2017; Trzpuc et al., 2016; Rebecca Wallström et al., 2021) hanno confermato come il sentirsi “persone e non pazienti”, “rispettati e non giudicati”, siano tra i fattori determinanti principali di questa dimensione.
Dati i forti legami interpersonali che si sviluppano all’interno dell’ambiente di degenza, i compagni di degenza e il personale vengono vissuti “come una famiglia” dagli intervistati (Gill et al., 2016a): il “non sentirsi abbandonati” e il fattore “forti legami interpersonali con i compagni e il personale” sono stati citati rispettivamente nel 29% e nel 53% degli articoli inclusi. In particolare, molti adolescenti hanno dichiarato di aver sviluppato una relazione significativa con almeno un compagno di degenza o un membro dello staff durante il periodo di ricovero: questa relazione, che in molti casi è stata definita un “salvavita”, ha giocato un ruolo importante nell’ esperienza degli adolescenti (Moses, 2011; Salamone-Violi et al., 2015). Gli adolescenti hanno inoltre riportato il bisogno di avere al loro fianco professionisti che offrissero supporto, credessero in loro, nelle loro capacità e nel loro futuro, anche quando loro stessi, per primi, non erano in grado di farlo (47%). Tuttavia, diversi pazienti hanno espresso il loro disagio per il fatto di essersi affezionati ad altri giovani e al personale ed erano preoccupati che questo avrebbe reso più difficoltosa la dimissione e il rientro a casa (Gill et al., 2016a). Tra gli altri fattori individuati rientrano il bisogno di un linguaggio e di un approccio di tipo informale da parte del personale (12%), presente 24 ore su 24 (18%) e di sentirsi al sicuro (18%).
All’interno della dimensione tecnica (tab. 1) troviamo rappresentati i fattori collegati alle competenze del personale sanitario, alle terapie e agli esiti del trattamento: dai risultati dei questionari compilati dagli adolescenti e dai genitori dello studio di Tas del 2010 (Tas et al., 2010) è emerso che le sessioni di incontri terapeutici con altri pazienti e con i familiari hanno ricevuto tra i più alti livelli di soddisfazione. Tale condivisione è ritenuta determinante nel 35% degli articoli inclusi. Gli adolescenti giudicano efficaci i trattamenti che agiscono sui cambiamenti nei loro pensieri, sentimenti o comportamenti: se il trattamento non facilita tali cambiamenti è ritenuto inutile e quindi insoddisfacente. Come delineato nello studio di Moses (2011) (Moses, 2011) tali cambiamenti si traducono in primo luogo nella capacità di gestire le emozioni anticipando le reazioni impulsive e agendo sulla capacità di elaborazione delle stesse.
I cambiamenti nello sviluppo includono l’apprendimento di strategie di coping efficaci: molti giovani hanno dichiarato di aver sviluppato più fiducia in sé stessi e nelle loro capacità di affrontare le difficoltà, imparando a riconoscere la vulnerabilità come fattore intrinseco alla persona ed aumentando i punti di forza individuali (Biering, 2010; Gill et al., 2016a; Plaistow et al., 2014; Roots et al., 2009; Salamone-Violi et al., 2015). Due articoli fanno riferimento alla soddisfazione rispetto alla terapia con “prescrizione di farmaci” e all’”esito positivo del trattamento” inteso come miglioramento dei segni e sintomi che hanno portato al ricovero (Buston, 2002; Moses, 2011; Roots et al., 2009; Zugai et al., 2013).
Infine, è ritenuto un fattore determinante la “conoscenza e competenza” di medici e infermieri (29%) le quali condizionano inevitabilmente la fiducia che i pazienti ripongono in essi, così come la “coerenza dei comportamenti” da parte del personale descritta nello studio di Reavey (Reavey et al., 2017) in cui pazienti hanno evidenziato come gli atteggiamenti incoerenti del personale abbiano creato confusione e aumentato il senso di isolamento.
La dimensione ambientale indaga i fattori dell’ambiente ospedaliero che influenzano la soddisfazione del paziente: Il fattore maggiormente citato è “la sicurezza dell’ambiente” (41%). Tale sicurezza si traduce, secondo gli intervistati nello studio di Salamone (Salamone-Violi et al., 2015), in un luogo in cui la possibilità di mettere in atto pensieri suicidi è ridotta al minimo: la sensazione di sentirsi “al sicuro” si rendeva necessaria per poter accettare il ricovero in reparto e acconsentire le cure (Moses, 2011). Inoltre, è stato descritto positivamente da 5 studi “l’ambiente calmo e familiare” come facilitante l’esperienza del ricovero a sostegno del processo di guarigione (Biering, 2010; Moses, 2011; Trzpuc et al., 2016; R Wallström et al., 2021; Zugai et al., 2013).
I blogger dello studio di Wallström (Wallström et al., 2021) hanno dichiarato che lo sforzo del personale nel riorganizzare il reparto in base alle esigenze individuali è stato fortemente apprezzato: i fattori “privacy e riservatezza” così come quello “stanze spaziose e private” sono stati riconosciuti in 5 studi (Buston, 2002; Marriage et al., 2001; Tas et al., 2010; Trzpuc et al., 2016; Wallström et al., 2021). Altri fattori individuati sono il bisogno di “ambienti molto illuminati” durante il giorno anche attraverso l’utilizzo di luci colorate, di “musica nelle stanze” e di “spazi interni ed esterni dedicati ad attività ricreative, terapeutiche e per svolgere attività fisica. La mancanza di accessibilità a “spazi esterni in sicurezza”, come un balcone o uno spazio aperto dedicato o una piscina hanno invece determinato e accentuato sentimenti di costrizione e confinamento (Salamone-Violi et al., 2015; Trzpuc et al., 2016). Infine, 5 studi hanno evidenziato bassa “qualità del cibo” servito nell’unità di degenza e due scarsa “pulizia” degli ambienti (Buston, 2002; Kaplan et al., 2001; Moses, 2011; Tas et al., 2010; Trzpuc et al., 2016).
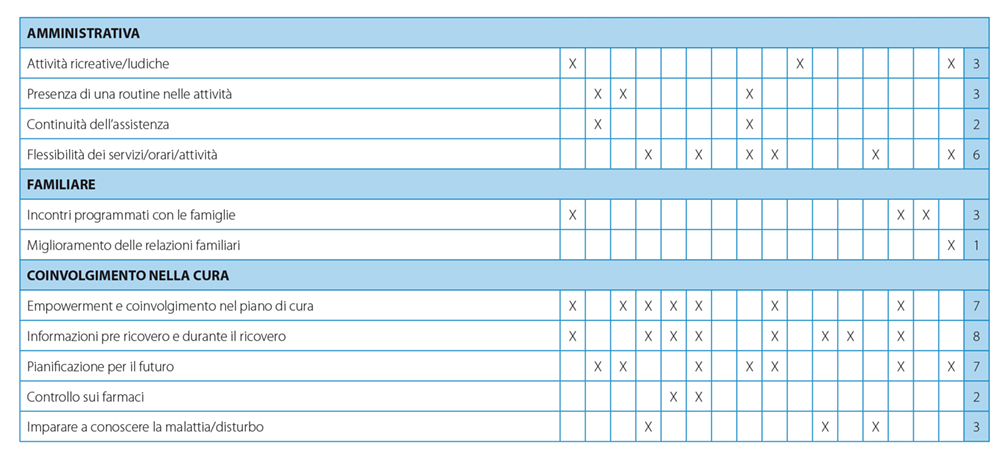
Rispetto alla dimensione amministrativa, un fattore determinante per una esperienza positiva è la “flessibilità negli orari, nei pasti e nelle attività”: infatti, negli articoli in cui veniva riportata una scarsa flessibilità di aspetti come il tempo di visite o l’utilizzo del cellulare, è stato riscontrato senso di impotenza e confinamento e i giovani hanno dichiarato di essersi sentiti controllati dal personale sanitario. Di contro, la “presenza di routine” nelle attività è stata positivamente descritta da Marriage et al.(Marriage et al., 2001), Wallström (R Wallström et al., 2021) e Gill (Gill et al., 2016a); secondo quanto riportato, la routine contribuisce a rendere l’ambiente prevedibile: per la maggior parte dei giovani la prevedibilità è stata definita necessaria per imparare ad autogestirsi, dal momento che erano abituati a fare “quello che volevo quando volevo” (Gill et al., 2016a). La programmazione di “attività ricreative e ludiche” come artigianato, cucina, arte e musica è stata riportata dai giovani come un’esperienza positiva per occupare il loro tempo e non pensare ai “problemi veri” (Biering, 2010; Salamone-Violi et al., 2015). Infine, tra i suggerimenti avanzati dai pazienti nel questionario sulla soddisfazione di Marriage et al. (Marriage et al., 2001) e di Wallström (Wallström et al., 2021) c’è l’indicazione al miglioramento della “continuità dell’assistenza”, intesa come continuità di presenza di personale di riferimento assegnato ai singoli pazienti.
Rispetto alla dimensione familiare, gli articoli inclusi nel presente studio non riportano dati significativi: sono emersi item come gli “incontri programmati con le famiglie” valutati positivamente in 3 studi (Roots et al., 2009; Salamone-Violi et al., 2015; Tas et al., 2010) i quali possono portare anche al “miglioramento delle relazioni familiari”. Nello studio di Biering & Jensen del 2017 (Biering, 2010), gli adolescenti hanno descritto come il trattamento abbia favorito la comprensione con i loro genitori.
Infine, la dimensione del coinvolgimento nella cura trova riscontro nel 47% degli articoli inclusi: i giovani hanno descritto l’importanza di essere parte attiva nel programma di cura e viene sottolineato il bisogno di consapevolezza nelle scelte e nelle decisioni. Essere coinvolti, informati e collaborativi ha permesso loro di sentirsi rispettati non solo come pazienti ma anche come persone. Di fatto, l’item “informazioni pre-ricovero e durante il ricovero” è stato individuato nel 47% degli studi, così come l’imparare a “conoscere la propria malattia” (12,18,25).
Al contrario, il non sentirsi coinvolti è stato definito “sconvolgente” e ha scatenato sentimenti di disagio, incertezza e malessere: ciò ha contribuito ad aggravare la paura di essere dimessi e del futuro, sentimento già ricorrente tra i giovani che vengono curati in un reparto di degenza di cure psichiatriche (Salamone-Violi et al., 2015; R Wallström et al., 2021). Allo stesso modo, anche i giovani intervistati nello studio di Gill (Gill et al., 2016a) hanno dichiarato di essere spaventati dallo “shock culturale” del ritornare alla propria vita: per tale motivo hanno espresso il bisogno di sostegno da parte della famiglia, degli amici e del team di salute mentale una volta dimessi dall’unità di degenza (Gill et al., 2016a).
Pertanto, il bisogno di una “pianificazione per il futuro” prima della dimissione, è risultato un fattore determinante per la positiva esperienza dei giovani.
DISCUSSIONE
La presente revisione della letteratura si poneva l’obiettivo di identificare quali fattori incidono sull’esperienza dell’adolescente che accede ai servizi sanitari per patologia acuta psichiatrica.
L’obiettivo della ricerca è in linea con la sempre più crescente tendenza a considerare e valorizzare il punto di vista dei pazienti, ritenuto uno degli elementi chiave nel ridisegno di servizi sanitari di qualità e come stimolo al miglioramento organizzativo in tutti i setting di cura (Cherif et al., 2020). Per questo la letteratura si sta sempre più focalizzando sugli studi che ne raccolgono la prospettiva da più punti di vista. Gli studi sugli adulti sono molteplici e offrono elementi essenziali per definire quali siano i determinanti di una buona esperienza (Graham et al., 2019; Gualandi et al., 2019; Park et al., 2020). Il mondo degli adolescenti è invece meno esplorato, sebbene sia ipotizzabile che il loro punto di vista possa essere completamente diverso da quello degli adulti. Con questa revisione si è voluto riempire questo gap analizzando gli studi pubblicati in letteratura che analizzavano i dati riportati dagli adolescenti con patologia psichiatrica rispetto alla soddisfazione e all’esperienza vissuta durante l’ospedalizzazione
La presente ricerca ha confermato che i concetti di “soddisfazione” ed “esperienza” del paziente vengono spesso utilizzati come sinonimi: infatti, negli studi i dati raccolti tramite questionario sulla soddisfazione sono stati tradotti in risultati sull’esperienza. Tale sovrapposizione comporta la necessità di definire una maggiore chiarezza nella differenza tra i due concetti (Shale, 2013), al fine di produrre dati coerenti e utilizzabili per il miglioramento dei servizi sanitari in un’ottica paziente-centrica.
La maggior parte degli studi inclusi nella revisione è di tipo qualitativo: tale approccio risulta essere coerente con l’obiettivo delle ricerche, in quanto consente di studiare aspetti complessi dell’esperienza umana, incluse le credenze e le interpretazioni individuali degli eventi (Denny and Weckesser, 2019). Nello specifico, nella maggior parte degli studi sono stati utilizzati come strumento di indagine l’intervista ed il questionario. Tuttavia, spesso il questionario relativo alla soddisfazione rispetto ai servizi è stato declinato nella raccolta delle esperienze dei pazienti, a causa dell’indisponibilità di uno strumento specifico creato ad hoc per raccogliere il dato dell’esperienza. Si potrebbe dedurre che la difficoltà di sviluppare uno strumento specifico derivi dalla diversità dei sintomi delle patologie psichiatriche, che vanno dai disturbi del comportamento e dell’apprendimento, alle psicosi, ai disturbi dell’alimentazione. Inoltre, è difficoltoso identificare i limiti d’età che definiscono l’adolescente e di conseguenza, generare item e domande comprensibili per una popolazione caratterizzata da una grande variabilità nell’età (Sawyer et al., 2018). Pertanto, sebbene in letteratura venga riportata la necessità di disporre di uno strumento specifico e omogeneo per la misurazione dell’esperienza al fine confrontare i dati e renderli generalizzabili e oggettivabili (Clavel et al., 2021; Thum et al., 2022), tale esigenza si scontra con gli svariati contesti in cui l’esperienza viene misurata e con la varietà delle patologie, in particolare quando viene considerata la popolazione degli adolescenti (Maiandi et al., 2022).
La relazione professionista-paziente è risultata essere fondamentale ed è alla base del successo delle cure ospedaliere: la fiducia e la riservatezza, la comprensione, il supporto e la disponibilità per l’ascolto, da parte del personale, sono componenti fondamentali della relazione di aiuto. Questo risultato trova ampio riscontro in letteratura in molte popolazioni di pazienti adulti (Khelifi, 2022). In riferimento agli adolescenti, una recente revisione della letteratura ha evidenziato come nei reparti di degenza per persone con disagio psichico l’identità professionale dell’infermiere si costruisca in un approccio assistenziale, al crocevia tra cura ed educazione. Questa costruzione identitaria sembra essere benefica per i pazienti poiché viene reinvestita nella relazione. Pertanto, l’esperienza degli adolescenti ricoverati sarebbe positivamente correlata ad una forte identità professionale degli infermieri.
Inoltre, dalla ricerca è emerso che l’esperienza dell’ospedalizzazione non viene necessariamente vissuta in maniera negativa. Infatti, molti giovani hanno descritto di aver sviluppato capacità di coping, fiducia in sé stessi, capacità di far fronte alle difficoltà, autoefficacia e resilienza. Tali cambiamenti emotivi e di sviluppo positivi sono legati alle forti relazioni interpersonali che si instaurano tra le persone presenti all’interno dello spazio in cui vivono, inclusi altri adolescenti. Pertanto è fondamentale che il personale ospedaliero si impegni ad instaurare una relazione di fiducia e a promuovere tali life skills. Questo risultato è supportato dalla letteratura esistente: il ricovero in ospedale può diventare un’esperienza positiva quando gli infermieri di salute mentale impostano un ambiente terapeutico in cui gli adolescenti si sentano stabili e sicuri. Gli infermieri dovrebbero applicare un approccio centrato sulla persona in modo che gli adolescenti possano partecipare al processo decisionale durante il processo di trattamento ospedaliero (Shin and Ahn, 2023) .
Un altro fondamentale fattore determinante è “l’approccio non giudicante” da parte del personale: purtroppo, lo stigma è ancora presente e radicato nella nostra cultura; pertanto, permettere ai giovani di potersi esprimere, confidare e di non sentirsi “sbagliati” è sicuramente un piccolo passo nella lotta a questa condanna sociale, che colpevolizza e nega la dignità di malattia, alle malattie mentali (1). La problematica dello stigma nella malattia psichiatrica è molto dibattuta in letteratura: dalla revisione sistematica di Clement et al. (Clement et al., 2015) emerge che lo stigma ha un effetto negativo da piccolo a moderato sulla ricerca di aiuto da parte di questa popolazione di pazienti. Inoltre, anche l’auto-stigmatizzazione può impattare negativamente sul processo di cura: la revisione di Kaushik et al. (Kaushik et al., 2016) riporta che l’auto-stigmatizzazione porta a tenere segreta la malattia e all’evitamento dei trattamenti. Pertanto, improntare la relazione di cura su un approccio non giudicante, sul confronto e sul dialogo può contribuire a migliorare gli esiti di salute di queste persone.
La revisione dimostra inoltre come i giovani abbiano bisogno di instaurare relazioni di fiducia con i coetanei che hanno vissuto problemi simili: il sostegno tra pari è una risorsa, forse non del tutto sfruttata, con un alto potenziale di soddisfazione nei servizi di salute mentale per adolescenti. Il dato non trova pieno riscontro nella letteratura riferita alla popolazione adulta: da uno studio che ha coinvolto 46 soggetti con malattia psichiatrica è emerso che la relazione tra pari non era correlata al numero di contatti con lo specialista. Sono state invece riscontrate solide associazioni tra la relazione tra pari e la soddisfazione del servizio, nonché su comportamenti orientati al recupero a 24 mesi, ma non a 12.La soddisfazione per l’ambiente e l’organizzazione dei servizi (dimensione ambientale ed amministrativa) è legata ai livelli di sicurezza che fornisce l’ambiente di ricovero. Tuttavia, si tratta di un confine sottile che non deve oltrepassare il rispetto per la privacy e la riservatezza della persona. Questo dato trova riscontro anche nella popolazione adulta: una revisione della letteratura condotta nel setting della psichiatria riporta che per garantire la sicurezza e la soddisfazione dei pazienti occorre promuoverne l’autonomia, la privacy, agire nel rispetto della persona e impostare una comunicazione terapeutica.
Dalla nostra revisione è emerso che anche la presenza di routine aiuta a creare un ambiente prevedibile, purché non venga impostata rigidità negli orari e nelle attività ma, al contrario, una certa flessibilità e accondiscendenza nei confronti dei giovani.
Infine, rispetto alla dimensione del “coinvolgimento nella cura”, i giovani pazienti hanno descritto la paura del rientro a casa: è fondamentale che il personale si impegni nella pianificazione della dimissione coinvolgendo attivamente nelle decisioni l’adolescente e la famiglia. Il rientro a casa può infatti essere un’opportunità di crescita personale e di consolidamento delle competenze che avevano appreso per far fronte alle loro difficoltà, dopo l’esperienza di essere stati “avvolti nell’ovatta” nell’unità (Gill et al., 2016a).
La ricerca ha inoltre evidenziato la necessità di ulteriori studi che indaghino la dimensione familiare e come il coinvolgimento dei genitori possa aiutare a descrivere in maniera più accurata l’esperienza del paziente.
Questo studio presenta alcuni limiti che necessitano di essere discussi. Il primo limite è riscontrabile nell’esclusione di 16 articoli per i quali non vi è stata la possibilità di recuperare il full text, che avrebbero potuto fornire ulteriori risultati alla revisione. Nonostante l’accesso alle banche dati da parte degli autori, il reperimento di tali articoli è risultato impossibile; si trattava di lavori pubblicati oltre 10 anni prima della conduzione della ricerca: è possibile ipotizzare che i risultati riportati dagli studi fossero obsoleti.
Inoltre, nella revisione sono stati inclusi studi che presentano dimensioni ridotte del campione e criteri di inclusione ed esclusione restrittivi, l’utilizzo di questionari e interviste non standardizzati. I risultati degli studi risultano poi poco generalizzabili, in quanto l’esperienza del paziente è influenzata e riconducibile ai soli contesti di riferimento. Infine, in molti studi è stato riscontrato un alto livello di soggetti usciti dallo studio dopo l’arruolamento.
Sebbene i molteplici limiti, la presente revisione è la prima focalizzata sui fattori che incidono sull’esperienza degli adolescenti con patologia acuta psichiatrica. I risultati forniscono importanti indicazioni che possono essere applicate alla creazione di percorsi di assistenza indirizzati alla positiva esperienza dei pazienti, non solo per ridisegnare servizi tailorizzati sugli adolescenti, ma anche per formare i professionisti e per guidare i percorsi di cura. Le ricerche future devono focalizzarsi sull’indagine dell’esperienza vissuta dagli adolescenti implementando solidi disegni di studio che includano campioni numericamente adeguati e in contesti differenziati, così da consentire una migliore trasferibilità dei risultati.
CONCLUSIONE
La prospettiva di un adolescente nel vivere un percorso di cura è necessariamente diversa da quella di un adulto. Conoscere quale sia l’esperienza di un adolescente con disturbi psichiatrici è un elemento chiave per sia per migliorare gli outcome clinici, sia per migliorare la qualità dei servizi di salute mentale in un’ottica paziente-centrica. Tuttavia, gli studi in letteratura su questo ambito sono molto limitati e risentono della enorme varibilità di contesti, di patologie e di età dei soggetti che compongono l’assistenza psichiatrica in una particolare fase della vita.
È necessaria una migliore comprensione di ciò che vive un adolescente con patologia psichiatrica attraverso maggiori e più approfonditi studi che includano la costruzione di strumenti adeguati, la valutazione dell’esperienza vissuta, oltre alla soddisazione, e la sperimentazione di inteventi efficaci e condivisi per il miglioramento dell’esperienza dell’adolescente.
Questa revisione offre una traccia per sviluppare la ricerca tenendo conto delle diverse dimensioni che compongono la qualità dell’assistenza.
CONFLITTO DI INTERESSE
Nessuno degli autori ha conflitti di interesse da dichiarare
FONTI DI FINANZIAMENTO
La presente revisione non ha ricevuto nessuna forma di finanziamento
CONTRIBUTO DEGLI AUTORI
Tutti gli autori hanno approvato la versione finale e concordano con l’ordine con cui gli autori sono elencati nel manoscritto
BIBLIOGRAFIA
- Alleva, G., 2017. La salute mentale in Italia: cosa ci dicono i dati dell’Istat, in: XXI Congresso Nazionale Della Società Italiana Di Psicopatologia, Roma.
- Biering, P., 2010. Child and adolescent experience of and satisfaction with psychiatric care: a critical review of the research literature. J. Psychiatr. Ment. Health Nurs. 17, 65–72. https://doi.org/10.1111/j.1365-2850.2009.01505.x
- Biering, P., Jensen, V.H., 2017. The concept of patient satisfaction in adolescent psychiatric care: A qualitative study. J. Child Adolesc. Psychiatr. Nurs. Off. Publ. Assoc. Child Adolesc. Psychiatr. Nurses Inc 30, 162–169. https://doi.org/10.1111/jcap.12189
- Bradbury, A., 2020. Mental Health Stigma: The Impact of Age and Gender on Attitudes. Community Ment. Health J. 56, 933–938. https://doi.org/10.1007/s10597-020-00559-x
- Buston, K., 2002. Adolescents with mental health problems: what do they say about health services? J. Adolesc. 25, 231–242. https://doi.org/10.1006/jado.2002.0463
- Cherif, E., Martin-Verdier, E., Rochette, C., 2020. Investigating the healthcare pathway through patients’ experience and profiles: implications for breast cancer healthcare providers. BMC Health Serv. Res. 20, 735. https://doi.org/10.1186/s12913-020-05569-9
- Clavel, N., Paquette, J., Dumez, V., Del Grande, C., Ghadiri, D.P.S., Pomey, M.-P., Normandin, L., 2021. Patient engagement in care: A scoping review of recently validated tools assessing patients’ and healthcare professionals’ preferences and experience. Health Expect. Int. J. Public Particip. Health Care Health Policy 24, 1924–1935. https://doi.org/10.1111/hex.13344
- Clement, S., Schauman, O., Graham, T., Maggioni, F., Evans-Lacko, S., Bezborodovs, N., Morgan, C., Rüsch, N., Brown, J.S.L., Thornicroft, G., 2015. What is the impact of mental health-related stigma on help-seeking? A systematic review of quantitative and qualitative studies. Psychol. Med. 45, 11–27. https://doi.org/10.1017/S0033291714000129
- Dagger, T.S., Sweeney, J.C., Johnson, L.W., 2007. A Hierarchical Model of Health Service Quality: Scale Development and Investigation of an Integrated Model. J. Serv. Res. 10, 123–142. https://doi.org/10.1177/1094670507309594
- Denny, E., Weckesser, A., 2019. Qualitative research: what it is and what it is not: Study design: qualitative research. BJOG Int. J. Obstet. Gynaecol. 126, 369. https://doi.org/10.1111/1471-0528.15198
- Frigerio, A., Vanzin, L., Pastore, V., Nobile, M., Giorda, R., Marino, C., Molteni, M., Rucci, P., Ammaniti, M., Lucarelli, L., Lenti, C., Walder, M., Martinuzzi, A., Carlet, O., Muratori, F., Milone, A., Zuddas, A., Cavolina, P., Nardocci, F., Tullini, A., Morosini, P., Polidori, G., De Girolamo, G., 2006. The Italian preadolescent mental health project (PrISMA): rationale and methods. Int. J. Methods Psychiatr. Res. 15, 22–35. https://doi.org/10.1002/mpr.25
- Gill, F., Butler, S., Pistrang, N., 2016a. The experience of adolescent inpatient care and the anticipated transition to the community: Young people’s perspectives. J. Adolesc. 46, 57–65. https://doi.org/10.1016/j.adolescence.2015.10.025
- Gill, F., Butler, S., Pistrang, N., 2016b. The experience of adolescent inpatient care and the anticipated transition to the community: Young people’s perspectives. J. Adolesc. 46, 57–65. https://doi.org/10.1016/j.adolescence.2015.10.025
- Gowers, S., Kushlick, A., 1992. Customer satisfaction in adolescent psychiatry. J Ment Health 1, 353–361.
- Graham, B., Endacott, R., Smith, J.E., Latour, J.M., 2019. “They do not care how much you know until they know how much you care”: a qualitative meta-synthesis of patient experience in the emergency department. Emerg. Med. J. EMJ 36, 355–363. https://doi.org/10.1136/emermed-2018-208156
- Gualandi, R., Masella, C., Viglione, D., Tartaglini, D., 2019. Exploring the hospital patient journey: What does the patient experience? PloS One 14, e0224899. https://doi.org/10.1371/journal.pone.0224899
- Gustavsson, S., Gremyr, I., Kenne Sarenmalm, E., 2016. Designing quality of care–contributions from parents: Parents’ experiences of care processes in paediatric care and their contribution to improvements of the care process in collaboration with healthcare professionals. J. Clin. Nurs. 25, 742–751. https://doi.org/10.1111/jocn.13050
- Hutchison, L., Clark, M., Gnerre, C., Rollhaus, E., Eisenberg, R., Mowrey, W., 2020. Child and Adolescent Psychiatry Trainees’ Attitudes Toward Prescribing and Managing Psychotropic Medications. Acad. Psychiatry J. Am. Assoc. Dir. Psychiatr. Resid. Train. Assoc. Acad. Psychiatry 44, 277–282. https://doi.org/10.1007/s40596-019-01177-w
- Isaac, T., Zaslavsky, A.M., Cleary, P.D., Landon, B.E., 2010. The Relationship between Patients’ Perception of Care and Measures of Hospital Quality and Safety. Health Serv. Res. 45, 1024–1040. https://doi.org/10.1111/j.1475-6773.2010.01122.x
- Istituto Superiore di Sanità, 2019. Notiziario dell’Istituto Superiore di Sanità. Gli Stili Vita Degli Adolesc. Ital. Princ. Risult. 2018 Sist. Sorveglianza HBSC 32, 3–6.
- Jha, A.K., Orav, E.J., Zheng, J., Epstein, A.M., 2008. Patients’ Perception of Hospital Care in the United States. N. Engl. J. Med. 359, 1921–1931. https://doi.org/10.1056/NEJMsa0804116
- Kaplan, S., Busner, J., Chibnall, J., Kang, G., 2001. Consumer satisfaction at a child and adolescent state psychiatric hospital. Psychiatr. Serv. Wash. DC 52, 202–206. https://doi.org/10.1176/appi.ps.52.2.202
- Kaushik, A., Kostaki, E., Kyriakopoulos, M., 2016. The stigma of mental illness in children and adolescents: A systematic review. Psychiatry Res. 243, 469–494. https://doi.org/10.1016/j.psychres.2016.04.042
- Khelifi, L., 2022. [Professional identity and care practice in adolescent psychiatry]. Rev. Infirm. 71, 47–49. https://doi.org/10.1016/j.revinf.2021.12.013
- Liu, Y., Malin, J.L., Diamant, A.L., Thind, A., Maly, R.C., 2013. Adherence to adjuvant hormone therapy in low-income women with breast cancer: the role of provider–patient communication. Breast Cancer Res. Treat. 137, 829–836. https://doi.org/10.1007/s10549-012-2387-8
- Maiandi, S., Gualandi, R., Benedictis, A.D., Gulotta, N., Tartaglini, D., 2022. Fattori determinanti per l’esperienza dell’adolescente durante il ricovero: revisione della letteratura. Ital. J. Nurs. IJN 36–41.
- Marriage, K., Petrie, J., Worling, D., 2001. Consumer satisfaction with an adolescent inpatient psychiatric unit. Can. J. Psychiatry Rev. Can. Psychiatr. 46, 969–975. https://doi.org/10.1177/070674370104601011
- Merikangas, K.R., He, J.-P., Burstein, M., Swanson, S.A., Avenevoli, S., Cui, L., Benjet, C., Georgiades, K., Swendsen, J., 2010. Lifetime prevalence of mental disorders in U.S. adolescents: results from the National Comorbidity Survey Replication–Adolescent Supplement (NCS-A). J. Am. Acad. Child Adolesc. Psychiatry 49, 980–989. https://doi.org/10.1016/j.jaac.2010.05.017
- Moses, T., 2011. Adolescents’ perspectives about brief psychiatric hospitalization: what is helpful and what is not? Psychiatr. Q. 82, 121–37. https://doi.org/10.1007/s11126-010-9151-1
- Page, M.J., McKenzie, J.E., Bossuyt, P.M., Boutron, I., Hoffmann, T.C., Mulrow, C.D., Shamseer, L., Tetzlaff, J.M., Akl, E.A., Brennan, S.E., Chou, R., Glanville, J., Grimshaw, J.M., Hróbjartsson, A., Lalu, M.M., Li, T., Loder, E.W., Mayo-Wilson, E., McDonald, S., McGuinness, L.A., Stewart, L.A., Thomas, J., Tricco, A.C., Welch, V.A., Whiting, P., Moher, D., 2021. The PRISMA 2020 statement: an updated guideline for reporting systematic reviews. BMJ 372, n71. https://doi.org/10.1136/bmj.n71
- Park, S., Xu, J., Smith, F.S., Otani, K., 2020. What Factors Affect Patient Perceptions on Their Hospital Experience? Hosp. Top. 98, 127–134. https://doi.org/10.1080/00185868.2020.1796554
- Pittsenbarger, Z.E., Mannix, R., 2014. Trends in pediatric visits to the emergency department for psychiatric illnesses. Acad. Emerg. Med. Off. J. Soc. Acad. Emerg. Med. 21, 25–30. https://doi.org/10.1111/acem.12282
- Plaistow, J., Masson, K., Koch, D., Wilson, J., Stark, R.M., Jones, P.B., Lennox, B.R., 2014. Young people’s views of UK mental health services. Early Interv. Psychiatry 8, 12–23. https://doi.org/10.1111/eip.12060
- Reavey, P., Poole, J., Corrigall, R., Zundel, T., Byford, S., Sarhane, M., Taylor, E., Ivens, J., Ougrin, D., 2017. The ward as emotional ecology: Adolescent experiences of managing mental health and distress in psychiatric inpatient settings. Health Place 46, 210–218. https://doi.org/10.1016/j.healthplace.2017.05.008
- Remschmidt, H., 2013. Mental health and psychological illness in adolescence. Dtsch. Arzteblatt Int. 110, 423–424. https://doi.org/10.3238/arztebl.2013.0423
- Roots, P., Rowlands, L., Gowers, S.G., 2009. User satisfaction with services in a randomised controlled trial of adolescent anorexia nervosa. Eur. Eat. Disord. Rev. J. Eat. Disord. Assoc. 17, 331–337. https://doi.org/10.1002/erv.944
- Salamone-Violi, G.M.L., Chur-Hansen, A., Winefield, H.R., 2015. “I don’t want to be here but I feel safe”: Referral and admission to a child and adolescent psychiatric inpatient unit: The young person’s perspective. Int. J. Ment. Health Nurs. 24, 569–576. https://doi.org/10.1111/inm.12163
Sawyer, S.M., Azzopardi, P.S., Wickremarathne, D., Patton, G.C., 2018. The age of adolescence. Lancet Child Adolesc. Health 2, 223–228. https://doi.org/10.1016/S2352-4642(18)30022-1 - Schneidtinger, C., Haslinger-Baumann, E., 2019. The lived experience of adolescent users of mental health services in Vienna, Austria: A qualitative study of personal recovery. J. Child Adolesc. Psychiatr. Nurs. Off. Publ. Assoc. Child Adolesc. Psychiatr. Nurses Inc 32, 112–121. https://doi.org/10.1111/jcap.12245
- Shale, S., 2013. Patient experience as an indicator of clinical quality in emergency care. Clin. Gov. Int. J. 18, 285–292. https://doi.org/10.1108/CGIJ-03-2012-0008
- Shin, S., Ahn, S., 2023. Experience of adolescents in mental health inpatient units: A metasynthesis of qualitative evidence. J. Psychiatr. Ment. Health Nurs. 30, 8–20. https://doi.org/10.1111/jpm.12836
- Steel, Z., Marnane, C., Iranpour, C., Chey, T., Jackson, J.W., Patel, V., Silove, D., 2014. The global prevalence of common mental disorders: a systematic review and meta-analysis 1980-2013. Int. J. Epidemiol. 43, 476–493. https://doi.org/10.1093/ije/dyu038
- Tas, F.V., Guvenir, T., Cevrim, E., 2010. Patients’ and their parents’ satisfaction levels about the treatment in a child and adolescent mental health inpatient unit. J. Psychiatr. Ment. Health Nurs. 17, 769–774. https://doi.org/10.1111/j.1365-2850.2010.01612.x
- Telesia, L., Kaushik, A., Kyriakopoulos, M., 2020. The role of stigma in children and adolescents with mental health difficulties. Curr. Opin. Psychiatry 33, 571–576. https://doi.org/10.1097/YCO.0000000000000644
- Thum, A., Ackermann, L., Edger, M.B., Riggio, J., 2022. Improving the Discharge Experience of Hospital Patients Through Standard Tools and Methods of Education. J. Healthc. Qual. Off. Publ. Natl. Assoc. Healthc. Qual. 44, 113–121. https://doi.org/10.1097/JHQ.0000000000000325
- Trzpuc, S.J., Wendt, K.A., Heitzman, S.C., Skemp, S., Thomas, D., Dahl, R., 2016. Does Space Matter? An Exploratory Study for a Child-Adolescent Mental Health Inpatient Unit. HERD 10, 23–44. https://doi.org/10.1177/1937586716634017
- Wallström, Rebecca, Lindgren, E., Gabrielsson, S., 2021. “Don’t abandon me”: Young people’s experiences of child and adolescent psychiatric inpatient care supporting recovery described in blogs. Int. J. Ment. Health Nurs. 30, 117–125. https://doi.org/10.1111/inm.12787
- Wallström, R, Lindgren, E., Gabrielsson, S., 2021. ‘Don’t abandon me’: Young people’s experiences of child and adolescent psychiatric inpatient care supporting recovery described in blogs. Int. J. Ment. Health Nurs. 30, 117–125. https://doi.org/10.1111/inm.12787
- Wolf, J. a, Niederhauser, V., Marshburn, D., Lavela, S.L., 2014. Defining patient experience. Patient Exp. J. 1, 7–19. https://doi.org/10.35680/2372-0247.1004
- Zugai, J., Stein-Parbury, J., Roche, M., 2013. Effective nursing care of adolescents with anorexia nervosa: a consumer perspective. J. Clin. Nurs. 22, 2020–2029. https://doi.org/10.1111/jocn.12182
Stefano Maiandi
Dottorando di ricerca in Scienze infermieristiche e Sanità Pubblica, Dipartimento di Biomedicina e Prevenzione – Università di Roma Tor Vergata, Roma, Italia
Giada Zottarel
Area omogenea medica oncologia-ematologia – Istituto oncologico Veneto, Castelfranco Veneto
Raffaella Gualandi
Direzione Assistenziale delle Professioni Sanitarie, Fondazione Policlinico Universitario Campus Bio-Medico, Roma, Italia
Anna De Benedictis
Ricercatore MED/45, Università Campus Biomedico di Roma, Roma, Italia; Direzione Clinica, Fondazione Policlinico Universitario Campus Bio-Medico, Roma, Italia
Daniela Tartaglini