16 Giu Caratteristiche ed efficacia degli interventi di promozione dell’autogestione dell’epilessia: una revisione di revisioni della letteratura
Characteristics and effectiveness of interventions to promote self-management of epilepsy: a review of reviews
RIASSUNTO
Introduzione: Nonostante la portata mondiale del problema dell’epilessia (circa cinquanta milioni di persone ne sono affette), in letteratura non sono presenti articoli di sintesi sull’efficacia degli interventi per la promozione dell’autogestione della patologia. Scopo: Fornire una visione d’insieme degli interventi di promozione dell’autogestione dell’epilessia. Materiali e metodi: Revisione di revisioni della letteratura con strategia di ricerca per termini MeSH/Majr su cinque database biomedici. Selezione e reperimento degli articoli rilevanti, analisi e sintesi per macro-categorie di contenuti. Risultati: Per promuovere l’autogestione dell’epilessia sono disponibili interventi di educazione terapeutica oppure psicologici/psicosociali. La modalità di erogazione degli interventi è differente e diversificata in funzione delle caratteristiche dei pazienti a cui sono rivolti, al fine di ottenere la massima personalizzazione possibile. Sempre più spesso gli interventi ricorrono a risorse presenti via web, in grado così di contribuire a superare eventuali barriere quali le difficoltà di accesso, i costi e l’aderenza subottimale. Discussione: Ad oggi non è ancora possibile raccomandare un intervento come più efficace di altri. L’educazione all’autogestione dell’epilessia dovrebbe essere promossa da tutto il team di cura. Gli infermieri, nello specifico, oltre a fornire informazioni e supporto, devono anche garantire un accesso facilitato ai servizi di comunità ed educare la popolazione al fine di contribuire a ridurre lo stigma associato alla malattia. Conclusioni: Gli interventi per promuovere l’autogestione dell’epilessia sono ancora poco testati e diffusi; questo costituisce un ostacolo per l’erogazione di un’assistenza di qualità alle persone che ne sono affette. Parole chiave: epilessia; autogestione
ABSTRACT
Introduction: Despite the global scope of the problem of epilepsy (about fifty million people are affected), in the literature there are no summary articles on the effectiveness of the interventions for the promotion of the self-management of the disease. Aim: To provide an overview of interventions to promote epilepsy self-management. Methods: Review of literature reviews with MeSH/Majr search terms on five biomedical databases. Selection and retrieval of relevant articles, analysis and synthesis for content macro-categories. Results: To promote self-management of epilepsy, therapeutic or psychological/psychosocial education interventions are available. The method of delivering the interventions is different and diversified according to the characteristics of the patients to whom they are addressed, in order to obtain the maximum possible personalization. Increasingly, interventions make use of resources available on the web, thus helping to overcome any barriers such as access difficulties, costs and suboptimal adherence. Conclusions: The interventions to promote the self-management of epilepsy are still little tested and widespread; this constitutes an obstacle to the provision of quality assistance to the people who are affected. Keywords: epilepsy; self-management
INTRODUZIONE
L’epilessia colpisce uomini e donne di tutte le razze, etnie e fasce di età; il più delle volte si presenta nell’infanzia o in età avanzata (Smith, Wagner & Edwards, 2015a). A livello globale oltre 50 milioni di persone vivono con questa malattia con un’incidenza stimata annuale di circa 50 nuovi casi per 100.000 (NICE, 2012); la prevalenza più alta si registra per il genere maschile (Smith, Wagner & Edwards, 2015a). Dal punto di vista della disabilità, il carico globale dell’epilessia è maggiore di quello della malattia di Alzheimer, del morbo di Parkinson e della sclerosi multipla (Smith, Wagner & Edwards, 2015a). Due terzi dei soggetti che ne sono affetti controllano la malattia in modo soddisfacente con farmaci antiepilettici (NICE, 2012). Circa il 45-50% soffre a vario grado di un qualche disturbo di tipo cognitivo o psichiatrico e circa uno su tre è anche affetto da depressione, ansia o entrambi (Smith, Wagner & Edwards, 2015a). Le persone con epilessia riferiscono di essere poco efficaci nella gestione della condizione in generale e delle crisi nello specifico, e percepiscono una scarsa qualità di vita correlata alla salute (Smith, Wagner & Edwards, 2015a). Esse andrebbero incoraggiate e aiutate ad apprendere adeguate tecniche di problem solving, sviluppare abilità di coping e porsi come obiettivo l’autogestione dell’epilessia. Per autogestione si intende la capacità dell’individuo di gestire i sintomi, il trattamento, le conseguenze fisiche e psicosociali e i cambiamenti dello stile di vita afferenti alla convivenza con una condizione cronica come quella dell’epilessia. Un’efficace autogestione comprende la capacità di monitorare le proprie condizioni ed influenzare le risposte cognitive, comportamentali ed emotive necessarie per mantenere una qualità di vita soddisfacente. Tuttavia, affinché il processo di autogestione della condizione conduca ad esiti positivi occorre una stretta collaborazione e condivisione di intenti tra il malato, gli operatori sanitari, la famiglia e gli amici (MEWN, 2018). Gestire bene l’epilessia significa: 1) conoscere la propria condizione; 2) assumere correttamente i farmaci; 3) mantenere un registro delle crisi e dei fattori innescanti; 4) verificare se sia consentita e sicura l’assunzione di altri medicinali o integratori; 5) avere un elenco di persone di riferimento in caso di bisogno; 6) mantenere sotto controllo le condizioni generali di salute; 7) dormire almeno 7-8 ore ogni notte; 8) avere fiducia nel sostenere se’ stessi; 9) contribuire ad instaurare e mantenere un rapporto di fiducia con il proprio medico; 10) implementare strategie di riduzione dello stress; 11) non ricorrere a tabacco né abusare di alcool o altre sostanze; 11) compiere regolare esercizio fisico; 12) seguire una dieta ben bilanciata e mantenere un peso ottimale; 13) utilizzare strategie di promemoria; 14) tenersi sempre in contatto con amici e familiari (MEWN, 2018) In letteratura non sono presenti articoli di sintesi sull’efficacia degli interventi per la promozione dell’autogestione dell’epilessia, quindi l’obiettivo dello studio è stato quello di fornire di questi una visione d’insieme.
MATERIALI E METODI
Disegno di studio e quesito di ricerca
È stata condotta una revisione di revisioni della letteratura in quanto considerata il disegno di studio più adatto per riassumere le prove di efficacia disponibili e implementare le opportune decisioni clinico assistenziali (Cooper & Koenka, 2012).
Strategia di ricerca
Per la ricerca dei documenti il primo autore, previa discussione e accordo con il secondo, ha sviluppato il 9 ottobre 2018 su cinque database elettronici (The Cochrane Library, PubMed, EMBASE, CINAHL, PsycINFO) una strategia di ricerca utilizzando le parole chiave “Self Care”, “Self Care Skills”, “Epilepsy” ed eseguendo l’interrogazione a mezzo di termini Majr (Major Topic Medical Subheadings), MeSH (Medical Subheadings) e operatori booleani AND/OR (Tabella 1). In modo indipendente il secondo autore ha applicato una strategia basata sulle stesse parole chiave; tramite confronto dei risultati per le situazioni controverse si è raggiunto un accordo comune. Non sono stati applicati limiti in base a lingua o data di pubblicazione. Non è stata esaminata la letteratura non pubblicata o in fase di pubblicazione. L’analisi e selezione dei record per titolo e abstract è avvenuta in modo indipendente prima dal primo autore, poi dal secondo. Ogni citazione è stata valutata per pertinenza e rilevanza; in caso di informazioni insufficienti per un giudizio definitivo è stato reperito e analizzato da ambedue gli autori il documento in full text. Qualsiasi controversia è stata affrontata e risolta di comune accordo.
Criteri di selezione
Ammissibili per l’inclusione sono state tutte le revisioni, sistematiche (con o senza metanalisi) o non sistematiche, di studi sperimentali, quasi sperimentali o non sperimentali con tali caratteristiche: 1) partecipanti – individui affetti da epilessia a prescindere da età o genere; 2) intervento – qualsiasi intervento finalizzato all’autocura o all’autogestione della patologia; 3) controllo – cure usuali; 4) outcome: almeno uno fra conoscenze sull’epilessia, frequenza delle crisi convulsive e qualità della vita. I documenti sono stati esclusi in caso di: 1) argomento non pertinente; 2) revisioni focalizzate su trattamento esclusivamente farmacologico, diagnosi o prognosi; 3) non disponibilità in formato full text.
Analisi e organizzazione delle informazioni
Ognuno dei due autori in modo indipendente ha analizzato integralmente tutti i documenti ritenuti eleggibili per verificare il rispetto dei criteri di inclusione. Successivamente vi è stato un confronto e i casi dubbi sono stati risolti di comune accordo. I documenti inclusi sono stati di nuovo esaminati in modo indipendente e ogni autore, dopo la lettura di tutte le revisioni, ha creato delle macrocategorie concettuali sulla base dei principali contenuti emersi. Tramite confronto, discussione e raggiungimento di un accordo in caso di controversie, è stata stilata la versione definitiva delle macrocategorie, che sono state presentate in successione logica fra di loro.
RISULTATI
L’interrogazione dei database biomedici è avvenuta il 9 ottobre 2018 secondo le modalità e gli esiti illustrati in Tabella 1.
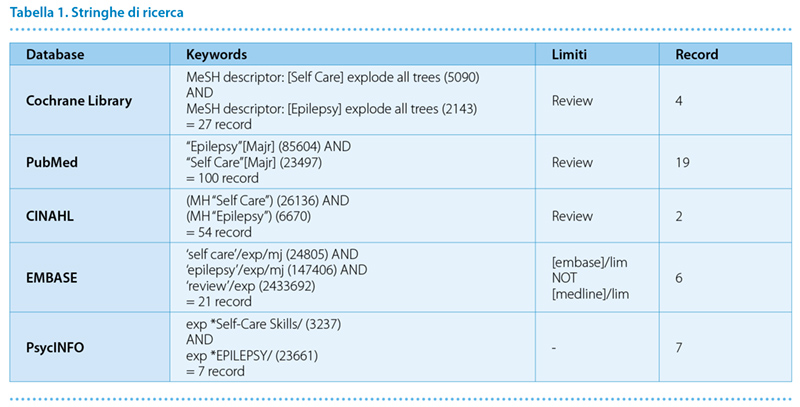
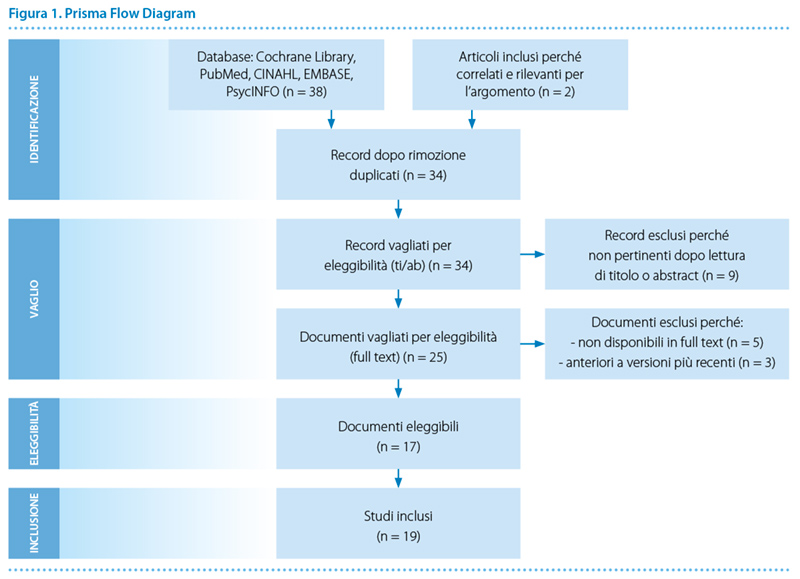
I record individuati sono stati complessivamente trentotto (Tabella 1) per i quali in Figura 1 è illustrato il processo di selezione. Al termine di tale processo sono stati ritenuti pertinenti e rilevanti per l’obiettivo dello studio diciannove record a cui sono corrisposti altrettanti documenti. La loro analisi ha fatto emergere quattro macro-aree principali.
Educare all’autogestione dell’epilessia
Il processo di autogestione dell’epilessia mira ad aumentare le capacità e la fiducia nel monitorare i sintomi, risolvere i problemi, prendere decisioni, stabilire obiettivi, comunicare e adottare comportamenti salutari (Edward, Cook & Giandinoto, 2015; Helmers et al., 2017; Fleeman & Bradley, 2018). Inoltre, riduce la frequenza delle crisi determinando un miglioramento della qualità della vita (Shegog et al., 2013). In quest’ottica c’è stato un crescente interesse all’uso dell’educazione all’autogestione per erogare cure di qualità e migliorare la qualità della vita di chi è affetto da una malattia cronica (Shegog et al., 2013). L’educazione all’autogestione nel caso dell’epilessia può essere pensata sotto due componenti: specifica per la malattia e generale, trattandosi di una condizione cronica (Shaw et al., 2007; Stokes et al., 2007; Shafer & Buchhalter, 2016). La prima affronta i comportamenti per ottimizzare la gestione dell’epilessia, la seconda si concentra sul benessere e il mantenimento di uno stile di vita sano (Shafer & Buchhalter, 2016). Il self-management si estende oltre l’ambito clinico verso il domicilio e il contesto sociale (Shafer & Buchhalter, 2016; Helmers et al., 2017). Quando si parla di educazione all’autogestione ci si riferisce anche all’educazione terapeutica utile ad aiutare gli assistiti ad acquisire o mantenere le competenze di autocura e adattamento (Desnous et al., 2013). Le crisi epilettiche sono l’indicatore privilegiato per valutare lo stato di malattia; in base alla loro incidenza gli utenti provano o meno un sentimento di benessere (Desnous et al., 2013). Quindi, questioni riguardanti le crisi e i fattori di innesco sono fondamentali all’interno di un programma di autogestione (Desnous et al., 2013). I programmi educativi possono contribuire significativamente al benessere, in relazione al miglioramento delle conoscenze, all’autogestione, alla tollerabilità del trattamento e alla compliance farmacologica, aiutando potenzialmente l’adattamento alla patologia (Dash et al., 2015; Edward, Cook & Giandinoto, 2015). Occorre rimarcare che i bisogni educativi degli utenti e delle famiglie possono variare notevolmente in base a variabili come età anagrafica, esordio delle crisi, genere, livello di sviluppo neurocognitivo, luogo di vita, credenze culturali, tipo e gravità delle crisi epilettiche, prognosi, tipo e risposta al trattamento, eventi avversi, comorbilità (Shafer & Buchhalter, 2016). Gli interventi infermieristici sono fondamentali per promuovere l’autogestione dell’epilessia (Lewis, Noyes & Hastings, 2015) coinvolgendo attivamente la persona, la famiglia e/o altri eventuali caregiver nel team di cura (Lewis, Noyes & Hastings, 2015; Shafer & Buchhalter, 2016). Oltre all’educazione all’autogestione, altri interventi supportati da evidenze riguardano quelli erogati da infermieri specializzati nelle cure a persone con epilessia, anche se sono necessarie ulteriori ricerche per confermare l’efficacia osservata (Bradley, Lindsay & Fleeman, 2016).
Promuovere l’autogestione dell’epilessia
Il trattamento per promuovere l’autogestione dell’epilessia può includere interventi psicologici formali, terapie cognitivo-comportamentali e programmi basati sull’educazione alla salute o sullo sviluppo di competenze nelle interazioni sociali (Shaw et al., 2007; Stokes et al., 2007; Corrigan, Broome & Dorris, 2016). I modelli di terapia comportamentale sono le tecniche di trattamento psicosociale più indicate (Mittan, 2009). Tra quelle maggiormente diffuse vi sono la terapia cognitivo-comportamentale (CBT), la terapia di accettazione e impegno (ACT) e il modello di autoefficacia (SEM) (Mittan, 2009). L’implementazione della CBT e/o della ACT hanno mostrato risultati incoraggianti sul miglioramento della qualità della vita, in particolare per il benessere emotivo, il controllo delle crisi e la gestione generale della patologia anche in persone di età avanzata (Edward, Cook & Giandinoto, 2015). Gli interventi psicologici o psicosociali come l’implementazione del SEM possono essere utili in quanto promuovono l’accettazione dell’epilessia e la creazione di comportamenti resilienti (Edward, Cook & Giandinoto, 2015). I programmi basati sul modello psicoeducativo come il programma di Educazione alle Convulsioni e all’Epilessia presuppongono che l’autogestione clinica e il coping psicosociale siano doti di abilità comportamentali, proprio come suonare il pianoforte è un’abilità comportamentale appresa (Mittan, 2009). Gli interventi che utilizzano come punto di partenza tale modello hanno avuto risultati significativamente positivi (Mittan, 2009). Per la fascia pediatrica le evidenze suggeriscono che la sua implementazione può migliorare la conoscenza, il comportamento e, cosa più importante, il controllo delle crisi (Stokes et al., 2007). In generale, la maggior parte degli interventi ha mostrato una chiara forza nell’incrementare le conoscenze sull’epilessia (Mittan, 2009). Negli studi che nel corso dell’applicazione di programmi psicosociali ed educativi hanno misurato le conoscenze sull’epilessia e la frequenza delle crisi, si è registrato un miglioramento significativo al follow-up (Mittan, 2009). Esistono evidenze limitate ma promettenti che gli interventi psicosociali possano essere di beneficio nell’influenzare positivamente l’umore, la fiducia e la memoria (Corrigan, Broome & Dorris, 2016; Helmers et al., 2017). Al momento non ci sono prove sufficienti a favore di un singolo programma rispetto ad un altro, quindi non è possibile raccomandarne uno come più efficace (Corrigan, Broome & Dorris, 2016; Fleeman & Bradley, 2018). Tuttavia, appare evidente che l’educazione e i programmi di trattamento psicosociale debbano diventare una parte integrante dell’autogestione dell’epilessia (Mittan, 2009). Tra gli aspetti meno compresi e studiati vi sono i problemi sociali, psicologici e comportamentali, nonostante siano molto comuni e possano determinare una disabilità maggiore rispetto alle vere e proprie crisi convulsive (Mittan, 2009).
Supportare l’autogestione dell’epilessia
I comportamenti di autogestione non sono facili da implementare e mantenere (Walker et al., 2014), motivo per cui raramente sono intrapresi in piena autonomia (Walker et al., 2014). Gli effetti negativi dovuti a crisi convulsive o farmaci antiepilettici, inclusa la difficoltà di memoria e concentrazione, potrebbero essere di impedimento alla gestione della malattia (Walker et al., 2014). Tra gli ostacoli segnalati vi sono depressione, bassa autoefficacia, limitazioni fisiche, scarsa comunicazione con gli operatori sanitari, mancanza di sostegno, oneri finanziari (Walker et al., 2014). Le persone con epilessia tendono ad avere più problemi fisici (es. fratture, lividi) (Bradley, Lindsay & Fleeman, 2016; Fleeman & Bradley, 2018) e spesso, oltre allo stigma, sperimentano imbarazzo, paura, discriminazione e isolamento (Bradley, Lindsay & Fleeman, 2016; Fleeman & Bradley, 2018). Dal momento che avere l’epilessia ha un effetto e un impatto sui domini sociali e psicologici della vita, essi richiedono supporto in questi ambiti (Dash et al., 2015). L’applicazione del supporto all’autogestione per l’epilessia è estremamente limitata (Helmers et al., 2017), sebbene la sua implementazione sistematica potrebbe condurre, in funzione delle caratteristiche delle crisi convulsive, della loro gravità e dei fattori di innesco, a risvolti particolarmente importanti (Walker et al., 2014). Le persone di supporto forniscono sia un sostegno generale, di tipo emotivo e sociale sia un sostegno specifico, inclusi promemoria per l’assunzione di farmaci e visite mediche (Walker et al., 2014). I familiari e gli amici sono in una posizione chiave (Walker et al., 2014), specie quando la persona ha una grave compromissione intellettuale o dello sviluppo (Helmers et al., 2017). Il supporto è associato a migliori livelli di autogestione, soprattutto quando è incoraggiante e teso all’autonomia o a promuovere la coesione familiare (Walker et al., 2014). Di contro, un sostegno inappropriato, critico, iperprotettivo, fastidioso o eccessivamente portato al controllo potrebbe condurre ad una cattiva autogestione (Walker et al., 2014). In quest’ottica diventa fondamentale la comunicazione poiché, se non adeguata, potrebbe portare a conflitti (Walker et al., 2014). La natura della relazione tra il sostenitore e la persona con epilessia così come le dinamiche relazionali, il controllo delle crisi e la percezione di avere supporto è un tema importante e ha un’influenza sull’autogestione (Walker et al., 2014). Coloro che forniscono un supporto primario sono spesso i genitori o i coniugi (Walker et al., 2014). I caregiver assistono le persone con epilessia in tutte e cinque le principali categorie di autogestione della malattia: farmaci, fattori di innesco delle crisi, monitoraggio e segnalazione dei sintomi, trattamento, informazione (Walker et al., 2014). Due sono i ruoli principali che emergono: assistenza alla gestione e gestione diretta (Walker et al., 2014). La prima implica l’aiuto fornito mentre il paziente gestisce la propria malattia (Walker et al., 2014). Qui il soggetto dell’autogestione è il malato e il caregiver fornisce l’assistenza necessaria o attesa (Walker et al., 2014). Nella maggior parte dei casi la diade paziente-caregiver è composta da figlio-genitore o moglie-marito (Walker et al., 2014) e il ruolo del caregiver consiste nel “coprire le spalle” del malato (Walker et al., 2014). Nella gestione diretta, guidata dal caregiver, costui svolge i compiti di autogestione al posto del malato (Walker et al., 2014). Le ragioni principali sono due: una è legata al tipo di relazione della diade e allo stadio di sviluppo neurocognitivo della persona e l’altra riguarda il controllo delle crisi (Walker et al., 2014). Nella maggior parte dei casi, questa situazione si ritrova quando il malato ha crisi incontrollate e gravi tali da impedirgli di eseguire autonomamente comportamenti di autogestione (Walker et al., 2014), con attacchi che determinano effetti persistenti come stanchezza e confusione oppure effetti a lungo termine come difficoltà di memoria (Walker et al., 2014). La gestione diretta si riscontra spesso tra madre e figlio laddove quest’ultimo ha avuto una diagnosi di epilessia in età precoce e il genitore ha assunto la guida della gestione della malattia. Vi è una differenza di genere che sembra influenzata dal passaggio all’età adulta: la maggior parte dei figli maschi finisce sotto la gestione guidata dai caregiver mentre le femmine, più avanti nel passaggio dall’adolescenza all’età adulta (Walker et al., 2014), si assumono maggiori responsabilità per la gestione della malattia (Walker et al., 2014). La gestione dell’epilessia può essere svolta anche in modo congiunto fra le due parti (Walker et al., 2014). Ciò si verifica spesso fra coniugi i quali, ponendosi su un piano di parità, adottano un approccio “di squadra” (Walker et al., 2014). Essi si impegnano in una combinazione tra assistenza alla gestione e gestione diretta (Walker et al., 2014). Tra le persone con epilessia vi sono reazioni contrastanti al supporto ricevuto (Walker et al., 2014). Da un lato esse sono grate per il supporto all’autogestione e per quello emotivo perchè permette loro di attenersi ottimamente al regime di autogestione, dall’altro i richiami eccessivi possono essere frustranti in quanto è difficile tollerare che altri abbiano il completo controllo della loro vita (Walker et al., 2014). Anche le emozioni dei caregiver attorno al ruolo che interpretano variano (Walker et al., 2014). Alcuni lo accettano e vedono il sostegno come parte integrante del compito di genitore, figlia o amico e traggono gratificazione nell’aiutare e manifestare così il proprio affetto (Walker et al., 2014). Altri si sentono in obbligo di prendersi cura del malato o lottano con l’adattamento al ruolo di caregiving (Walker et al., 2014; Helmers et al., 2017).
Erogare gli interventi di autogestione dell’epilessia
L’attuazione degli interventi di autogestione dell’epilessia deve considerare le risorse del paziente e quelle sanitarie e trattare temi quali la disponibilità economica, il tempo, la distanza e lo stigma (Mittan, 2009). I servizi erogatori possono includere cliniche specialistiche, servizi di collegamento tra assistenza primaria e secondaria/terziaria e gruppi di comunità multidisciplinari specializzati in epilessia (Bradley, Lindsay & Fleeman, 2016). Gli interventi possono comprendere contributi provenienti dall’assistenza sociale, dal settore del volontariato o da gruppi di auto aiuto specifici (Bradley, Lindsay & Fleeman, 2016), sono progettati in connessione con centri di epilessia, servizi infermieristici o di psicologia (Mittan, 2009) e condotti da una squadra multidisciplinare comprendente neurologi, infermieri, epilettologi e assistenti sociali (Desnous et al., 2013; Dash et al., 2015). L’erogazione può avvenire di persona o a distanza. Nella prima modalità si possono organizzare incontri a piccoli gruppi o individuali (Mittan, 2009). Quelli a piccoli gruppi, utilizzati soprattutto nella popolazione pediatrica (Mittan, 2009), sono suddivisi in moduli con contenuti proposti in un formato utile all’interazione di gruppo (Mittan, 2009). Negli interventi rivolti ai bambini, genitori e figli fanno parte di gruppi separati ma condotti in modo parallelo (Mittan, 2009); le unità educative sono simili nei contenuti ma diverse nella modalità di proposta, in funzione del livello neurocognitivo (Mittan, 2009). Nel gruppo dei genitori spesso sono incluse ulteriori informazioni sulle problematiche relative all’educazione dei figli e alle dinamiche familiari (Mittan, 2009). Gli incontri solitamente avvengono a cadenza settimanale (Mittan, 2009) e l’intervento include l’utilizzo di supporti visivi quali libri, video e opuscoli in modo che i concetti possano essere compresi facilmente anche da persone analfabete o con basso livello di istruzione (Mittan, 2009; Desnous et al., 2013; Dash et al., 2015). Per l’insegnamento individuale, i temi affrontati e i supporti impiegati sono gli stessi ma la durata del trattamento è inferiore: gli incontri hanno durata variabile da quattro a trenta minuti ciascuno (Dash et al., 2015) in base alle caratteristiche del paziente e alle sue esigenze educative (Shafer & Buchhalter, 2016). I risultati supportano un miglioramento della conoscenza dell’epilessia e della compliance farmacologica, da cui una riduzione della frequenza delle crisi convulsive (Dash et al., 2015; Shafer & Buchhalter, 2016). Lo sviluppo di programmi educativi basati sul web, seppur costoso e oneroso in termini di tempo, sembra una buona alternativa per rendere più accessibili gli interventi di autogestione (Shegog et al., 2013; Edward, Cook & Giandinoto, 2015). Tra i servizi disponibili vi è il sito web pubblico di Epilepsy Foundation (Shafer & Buchhalter, 2016). Altri esempi sono rappresentati da My Seizure Diary (Shafer & Buchhalter, 2016), e da TIME (Helmers et al., 2017). L’approccio più efficace sembra essere quello multimodale, consistente in programmi web con supporto di un gruppo di contatto face-to-face e un periodico follow-up telefonico (Edward, Cook & Giandinoto, 2015). Affinché si verifichi un miglioramento nella gestione della malattia, considerando che le persone differiscono nel modo in cui apprendono meglio (Shafer & Buchhalter, 2016), le informazioni dovrebbero essere presentate con modalità semplici da comprendere, in un formato e un linguaggio accattivante e di facile assimilazione, adattate all’individuo e rafforzate nel tempo (Shafer & Buchhalter, 2016). Gli e-Tools di autogestione dell’epilessia, oltre a venire incontro alle esigenze educative, rafforzano l’importanza della mutua collaborazione con gli operatori sanitari (Shegog et al., 2013) e superano le barriere finanziarie e di trasporto per fornire accesso alle cure per coloro i quali sono costretti al domicilio, offrendo un accesso a distanza a programmi basati sulle evidenze ad un costo minimo o nullo (Shegog et al., 2013). La rete Managing Epilessy Well (MEW) del Center for Diseases Control and Prevention (CDC) ha sviluppato e-Tools facilmente accessibili dalle persone con epilessia (Shegog et al., 2013; Shafer & Buchhalter, 2016). Uno dei suoi obiettivi principali è il coinvolgimento degli utenti alle cure (Shegog et al., 2013), facilitato dal fatto che oltre metà di essi ha accesso a Internet in una varietà di contesti (Shegog et al., 2013). La rete MEW si concentra principalmente su tre domini gestionali: trattamento, incidenza delle crisi e stile di vita (Shegog et al., 2013; Escoffery et al., 2018). Alcune applicazioni si focalizzano anche sulla gestione dello stress, sul supporto sociale e sul benessere (Escoffery et al., 2018). Vi è da considerare che alcuni domini, come il coping, possono richiedere di lavorare con professionisti della salute addestrati per sviluppare strategie efficaci (Escoffery et al., 2018); in altri casi gli e-Tools potrebbero non essere in grado di affrontare adeguatamente un determinato problema, come in presenza di livelli significativi di stress o depressione (Escoffery et al., 2018). Sono poche le applicazioni disponibili dedicate a bambini o adolescenti (Escoffery et al., 2018): andrebbe considerato un loro maggiore sviluppo, ad esempio per educare i giovani con epilessia alla malattia e aiutarli nella difficile transizione verso un’assistenza orientata all’età adulta (Escoffery et al., 2018). Tra i principali e-Tools per l’autogestione dell’epilessia vi sono i seguenti: 1) WebEase (Shegog et al., 2013; CDC-EPRC, 2014; Shafer & Buchhalter, 2016; Helmers et al., 2017), 2) UPLIFT (Shegog et al., 2013; Helmers et al., 2017), 3) MINDSET (Shegog et al., 2013), 4) PEARLS (Shegog et al., 2013; Helmers et al., 2017) e Texting 4 Control (Shegog et al., 2013; CDC-UWHPRC, 2014; Shafer & Buchhalter, 2016).
DISCUSSIONE
Sintesi dei risultati principali
Gli interventi di autogestione dell’epilessia più promettenti sembrano essere quelli basati sul modello psicoeducativo, per la possibilità di un’ampia informazione sulla malattia e la gestione della componente psicosociale, e sulla ACT per il controllo comportamentale della frequenza delle crisi (Mittan, 2009). Sebbene la CBT e la ACT abbiano dimostrato la loro efficacia nel migliorare la qualità della vita e ridurre la frequenza delle crisi (Edward, Cook & Giandinoto, 2015), è necessario un intervento complementare per sviluppare al meglio tutte le abilità di autogestione. Lo stesso discorso vale per gli e-Tools, che coadiuvano ad una gestione ottimale della malattia ma da soli non sono sufficienti (Escoffery et al., 2018). Al momento non ci sono evidenze sufficienti a favore di un singolo programma, quindi non è possibile raccomandarne uno in particolare (Corrigan, Broome & Dorris, 2016; Fleeman & Bradley, 2018). In ogni caso è indispensabile la fornitura di informazioni secondo modalità idonee (NICE, 2012), ricorrendo all’uso di strumenti di rinforzo ove necessario (Mittan, 2009; Desnous et al., 2013; Dash et al., 2015) e considerando l’età evolutiva, lo sviluppo neurocognitivo, il genere, la cultura e lo stadio di vita della persona (NICE, 2012). Gli operatori sanitari dedicati dovrebbero adottare uno stile di consulenza facilitante che consenta ai pazienti di partecipare consapevolmente e attivamente alle decisioni relative alla cura della propria patologia e che sia onesto e trasparente nel passaggio delle informazioni (NICE, 2012). Un problema ancora attuale è l’implementazione dell’educazione centrata sulla persona nell’autogestire l’epilessia, spesso non osservabile nella pratica clinica quotidiana, sebbene l’intervento sia supportato da diverse evidenze (Edward, Cook & Giandinoto, 2015). Per ovviare a questo problema si potrebbe fare affidamento sulle linee guida, ma in questo ambito esse sono considerevolmente eterogenee per contenuti e qualità (Sauro et al., 2016). Vi sono lacune sulla disponibilità di linee guida in merito ad importanti scenari clinico assistenziali e al trattamento di alcune popolazioni o sindromi epilettiche (Sauro et al., 2016). In particolare, è disponibile una sola linea guida per i neonati e nessuna per gli anziani (Sauro et al., 2016); a questi ultimi invece andrebbe prestata la dovuta attenzione, in relazione sia all’aumento dell’aspettativa di vita che ai noti problemi di comorbilità e politerapia derivante (NICE, 2012).
Implicazioni per la ricerca
Lo sviluppo di programmi di intervento psicosociale nell’epilessia non ha tenuto il passo con quello dei trattamenti medici (Mittan, 2009). Non si è ancora in grado di determinare con certezza l’efficacia di interventi basati su diversi modelli teorici per bambini o giovani epilettici con difficoltà di apprendimento associate a diverse tipologie o gradi di severità della malattia (Wagner, et al., 2017; Fleeman & Bradley, 2018; Smith, et al., 2018); essi dovrebbero essere al centro della progettazione dei futuri interventi coinvolgendoli in fase di prefattibilità per identificare insieme le maggiori preoccupazioni sull’autogestione della condizione (Lewis, Noyes & Hastings, 2015; Wagner, et al., 2017; Smith et al., 2018). Vi è anche la necessità che studi futuri sviluppino e misurino più a fondo gli esiti degli interventi utilizzando indicatori di processo per determinare se l’autogestione migliori, oltre alla qualità della vita, anche l’aderenza farmacologica (Lewis, Noyes & Hastings, 2015). Inoltre, dal momento che non tutti gli studi esaminati sono di elevata qualità metodologica, sarebbero necessarie ulteriori ricerche meglio progettate e con risultati generalizzabili, che misurino gli effetti degli interventi nei sottogruppi con maggiori probabilità di trarre beneficio (es. bambini con epilessia di nuova diagnosi e/o con difficoltà di apprendimento). Infine, meriterebbero indagini più approfondite e sistematiche sia il ruolo della figura di supporto (Helmers et al., 2017) che quello della resilienza (Edward, Cook & Giandinoto, 2015).
Implicazioni per la pratica infermieristica
Per migliorare la qualità delle cure erogate a persone affette da epilessia gli infermieri dovrebbero: 1) sviluppare modelli di cura che affrontino anche le condizioni di comorbilità; 2) sostenere e proporsi come parte attiva negli sforzi di ricerca per migliorare il controllo delle crisi convulsive e la qualità della vita; 3) educare la popolazione a ridurre lo stigma associato alla malattia (Smith, Wagner & Edwards, 2015b). Esistono prove a supporto dell’implementazione della figura dell’infermiere specializzato in epilessia in termini di miglioramento delle conoscenze e competenze e di qualità delle informazioni fornite ai malati (Bradley, Lindsay & Fleeman, 2016).
Limiti
I documenti di interesse sono stati recuperati con una strategia di ricerca per termini Majr (Major Topic Medical Subheadings) o MeSH (Medical Subheadings) estesa a cinque database biomedici, ma non ne è stata implementata una complementare con parole a testo libero. Inoltre, è stata considerata solo la letteratura secondaria (revisioni, sistematiche o non sistematiche) e non è stata consultata la letteratura in fase di pubblicazione o non pubblicata. Per procedere all’interrogazione è stato utilizzato come termine MeSH “self-care” anziché “self-management”. Ciò in quanto il primo è entrato nel Thesaurus dei database molto prima del secondo (es. in PubMed “self-care” è stato introdotto nel 1961, “self-management” nel 2018). Precedentemente alla separazione in due MeSH distinti, “self-management” era contenuto nel più ampio “self-care”, sebbene si tratti di due concetti differenti.
CONCLUSIONI
Un’adeguata autogestione dell’epilessia permette a chi ne è affetto di ridurre il numero di crisi, essere più autonomo e in definitiva condurre una vita migliore. Gli interventi disponibili, seppure promettenti, non sono ancora sufficientemente testati e diffusi come per altri ambiti clinici e ciò rappresenta un ostacolo all’erogazione di un’assistenza infermieristica di qualità.
BIBLIOGRAFIA
- Bradley P.M., Lindsay B. & Fleeman N. (2016) Care delivery and self management strategies for adults with epilepsy. Cochrane Database of Systematic Reviews, 2: CD006244.
- Centers for Disease Control and Prevention – Emory Prevention Research Center (CDC-EPRC). (2014) WebEase: epilepsy, awareness, support, and education. A prevention research center tool showing evidence of effectiveness. Disponible da: https://www.cdc.gov/prc/resources/pdf/tools WebEase_508tagged.pdf [data di accesso: 18 marzo 2019]
- Centers for Disease Control and Prevention – University of Washington Health Promotion Research Center (CDC-UWHPRC). (2014) PEARLS
- Toolkit, A prevention research center tool showing evidence of effectiveness. Disponible da: https://www.cdc.gov/prc/resources/pdf/tools/PEARLS_508tagged.pdf data di accesso: 18 marzo 2019]
- Cooper, H., & Koenka, A.C. (2012) The overview of reviews: unique challenges and oppor-tunities when research syntheses are the principal elements of new integrative scholarship. The American Psychologist, 67: 446-462.
- Corrigan F.M., Broome H. & Dorris L. (2016) A systematic review of psychosocial interven-tions for children and young people with epilepsy.
- Epilepsy Behavior, 56: 99-112.
- Dash D., Sebastian T.M., Aggarwal M. & Tripathi M. (2015) Impact of health education on drug adherence and self-care in people with epilepsy with low education. Epilepsy Behavior, 44: 213-217.
- Desnous B., Bourel-Ponchel E., Raffo E., Milh M. & Auvin S. (2013) Assessment of educa-tion needs of adolescents and parents of children with epilepsy. Revue Neurologique, 169 (1): 67-75.
- Edward K.L., Cook M. & Giandinoto J.A. (2015) An integrative review of the benefits of self-management interventions for adults with epilepsy.
- Epilepsy and Behavior, 45: 195-204.
- Escoffery C., McGee R., Bidwell J., Sims C., Thropp E.K., Frazier C. & Mynatt E.D. (2018) A review of mobile apps for epilepsy self-management.
- Epilepsy and Behavior, 81: 62-69.
- Fleeman N. & Bradley P.M. (2018) Care delivery and self-management strategies for children with epilepsy. Cochrane Database of Systematic Reviews, 3: CD006245.
- Helmers S.L., Kobau R., Sajatovic M., Jobst B.C., Privitera M., Devinsky O., Labiner D., Escoffery C., Begley C.E., Shegog R., Pandey D., Fraser R.T., Johnson E.K., Thompson N.J. & Horvath K.J. (2017) Self-management in epilepsy: Why and how you should incorporate self-management in your practice. Epilepsy & Behavior, 68: 220-224.
- Lewis S.A., Noyes J., Hastings R.P. (2015) Systematic review of epilepsy self-management interventions integrated with a synthesis of children and young people’s views and experienc-es. Journal of Advanced Nursing, 71 (3): 478-497.
- Managing Epilepsy Well Network (MEWN). (2018) Self management is what you do to take care of yourself. Disponibile da: http://managingepilepsywell.org/Epilepsy%20SM%20Flyer_screens.pdf [data di accesso: 18 marzo 2019]
- Mittan R.J. (2009) Psychosocial treatment programs in epilepsy: a review. Epilepsy Behavior, 2009; 16 (3): 371-380.
- National Institute for Health and Care Excellence (NICE). (2012) Epilepsies: diagnosis and management. Clinical guideline. Disponibile da: https://www.nice.org.uk/guidance/cg137/resources/epilepsies-diagnosis-and-management-pdf-35109515407813 data di accesso: 16 marzo 2019]
- Sauro K.M., Wiebe S., Dunkley C., Janszky J., Kumlien E., Moshé S., Nakasato N., Pedley T.A., Perucca E., Senties H., Thomas S.V., Wang Y., Wilmshurst J. & Jetté N. (2016) The current state of epilepsy guidelines: A systematic review. Epilepsia, 57 (1): 13-23.
- Shafer P.O. & Buchhalter J. (2016) Patient education: identifying risks and self-management approaches for adherence and sudden unexpected death in epilepsy. Neurologic Clinics, 2016; 34 (2): 443-456, ix.
- Shaw E.J., Stokes T., Camosso-Stefinovic J., Baker R., Baker G.A. & Jacoby A. (2007) Self-management education for adults with epilepsy. Cochrane Database of Systematic Reviews, (2): CD004723.
- Shegog R., Bamps Y.A., Patel A., Kakacek J., Escoffery C., Johnson E.K. & Ilozumba U.O. (2013) Managing Epilepsy Well: Emerging e-Tools for epilepsy self-management. Epilepsy Behavior, 29 (1): 133-140.
- Smith G., Modi A.C., Johnson E.K., Shegog R., Austin J.K. & Wagner J.L. (2018) Meas-urement in pediatric epilepsy self-management: A critical review. Epilepsia., 2018; 59 (3): 509-522.
- Smith G., Wagner J.L. & Edwards J.C. (2015) Epilepsy update, part 1: refining our under-standing of a complex disease. American Journal of Nursing, 115 (5): 40-47.
- Smith G., Wagner J.L. & Edwards J.C. (2015) Epilepsy update, part 2: nursing care and evi-dence-based treatment. Am J Nurs., 2015; 115 (6): 34-46.
- Stokes T., Shaw E.J., Camosso-Stefinovic J., Baker R., Baker G.A. & Jacoby A. Self-management education for children with epilepsy. Cochrane Database Syst Rev., 2007; (2): CD004724.
- Wagner J.L., Modi A.C., Johnson E.K., Shegog R., Escoffery C., Bamps Y., Austin J.K., Schultz R.J., Mapel Lentz S. & Smith G. (2017) Self-management interventions in pediatric epilepsy: what is the level of evidence? Epilepsia, 58 (5): 743-754.
- Walker E.R., Barmon C., McGee R.E., Engelhard G., Sterk C.E., DiIorio C. & Thompson N.J. (2014) Perspectives of adults with epilepsy and their support persons on self-management support. Qualitative Health Research, 24 (11): 1553-1566.
Maya Di Marzo
Infermiera, Corso di Laurea in Infermieristica, Università degli Studi di Milano, Fondazione IRCCS Ca’ Granda Ospedale Maggiore Policlinico, Milano
RN, Bachelor of Science in Nursing, University of Milan, Fondazione IRCCS Ca’ Granda Ospedale Maggiore Policlinico (Milan, Italy)
Luca Giuseppe Re